Гангрена легкого
Гангрена легкого: причины, виды, симптомы, диагностика, лечение и профилактика
Причины
Существуют классификации данного заболевания.
Так, различают следующие формы недуга:
По обширности поражения определяют долевую, субтотальную, тотальную, двухстороннюю гангрену. Также различают стадии в гангренозном процессе:
Симптомы
Некроз отличается от здоровой ткани темным цветом, из-за сульфида железа, что образовывается из железа гемоглобина в присутствии сероводорода воздуха.
Клинические проявления напоминают протекание общего абсцесса, но более выраженные симптомы. Наблюдается общее тяжелое состояние.
Патология начинается с повышения температуры тела, которое носит гектический характер и может сопровождаться ознобом, одышкой и сильной интоксикацией.
Типичным является отделение значительного количества мокроты грязного цвета, которая имеет неприятный запах и включает в себя множество микроорганизмов, эластических волокон. Появляется боль в грудной клетке, которая значительно усиливается во время кашля.
При объективном обследовании врачом-терапевтом будет наблюдаться перкуторное притупление над пораженной областью. При выслушивании фонендоскопом отмечаются мелко-, средне- и крупнокалиберные влажные хрипы. При нажатии фонендоскопом на участки выслушивания патологических хрипов появляется кашель. Также можно выявить ослабление дыхания или оно может быть бронхиальным.
При запущенных воспалительных заболеваниях, таких как пневмония, абсцесс, процесс может плавно перетекать в тяжелое патологическое состояние – гангрену. Абсолютным противопоказанием является плевральная пункция, так как возможно появление плеврита или флегмоны грудной клетки.
Диагностика
Врач-пульмонолог или терапевт устанавливает диагноз на основе клинической картины и данных, полученных при объективном осмотре. А также после интерпретации полученных данных дополнительных методов исследования:
Лечение
Консервативная терапия включает аскорбиновую кислоту, витамины группы В, восстановление кислотно-щелочного и электролитного равновесия, фуросемид, эуфиллин, ацетилцистеин, постуральный дренаж, бронхоскопию с забором гнойной мокроты и промывание очага антибиотиками (амоксициллин, эритромицин, кларитромицин). А также нуклеинат натрия, левамизол и пентоксил. Если консервативная терапия не эффективна, то показано хирургическое лечение – лобэктомия и пульмонэктомия.
Профилактика
Профилактика по предупреждению развития данной болезни состоит из повышения уровня жизни населения, санитарно-просветительной работы среди населения, своевременного лечения гнойных и септических заболеваний. Также необходимо соблюдать здоровый образ жизни, исключить курение и прием алкогольных напитков, повышать иммунитет и рационально питаться.
Гангрена легкого
Гангрена легкого – это деструктивный процесс в легких, характеризующийся гнойно-гнилостным некрозом обширного участка легочной паренхимы без четкой демаркации, с тенденцией к дальнейшему распространению. При гангрене легкого отмечается крайне тяжелое общее состояние: высокая лихорадка, боль в грудной клетке, одышка, бледность и цианоз кожных покровов, потливость, прогрессирующее снижение массы тела, обильное выделение зловонной мокроты. Диагностика гангрены легкого включает физикальное обследование, рентгенографию, бронхоскопию, КТ, сцинтиграфию, цитологическое и бактериологическое исследование мокроты и смывов с бронхов. Лечение гангрены легкого заключается в массивной антибиотикотерапии, инфузионной терапии, эндоскопической санации трахеобронхиального дерева; радикальное лечение гангрены легкого требует выполнения лобэктомии, билобэктомии или пневмонэктомии.
МКБ-10
Общие сведения
Абсцесс и гангрена легкого относятся в пульмонологии и торакальной хирургии к наиболее тяжелым инфекционным деструктивным легочным процессам. В структуре неспецифических деструктивных заболеваний легких на долю гангрены приходится 10-15%. Известно, что гангрена легкого гораздо чаще развивается у мужчин среднего возраста. Опасность гангрены легкого связана с высокой вероятностью возникновения множественных осложнений, которые могут привести к гибели больного: эмпиемы плевры, флегмоны грудной стенки, перикардита, легочного кровотечения, сепсиса, ДВС-синдрома, респираторного дистресс-синдрома, полиорганной недостаточности.
Причины
Возбудителями гангрены легкого, как правило, выступают микробные ассоциации, в числе которых присутствует анаэробная микрофлора. Среди этиологически значимых агентов при бакпосевах наиболее часто выделяются пневмококк, гемофильная палочка, энтеробактерии, золотистый стафилококк, клебсиелла, синегнойная палочка, фузобактерии, бактероиды и др. Суммирование патогенных возможностей ассоциантов вызывает взаимное усиление их вирулентности и повышение устойчивости к антибиотикотерапии.
Основными вариантами проникновения патогенов в легочную ткань служат аспирационный, контактный, травматический, лимфогенный, гематогенный механизмы. Источником патогенной микрофлоры при бронхогенном инфицировании выступает полость рта и носоглотка. Проникновению микробной флоры в бронхи способствуют такие патологические процессы, как кариес зубов, гингивиты, пародонтоз, синуситы, фарингиты и др.
Важная роль в патогенезе гангрены легкого принадлежит ослаблению организма вследствие курения, наркомании, алкоголизма, истощающих заболеваний, приема кортикостероидов (при бронхиальной астме), старческого возраста, нарушений иммунитета, ВИЧ-инфекции.
Патогенез
Продукты жизнедеятельности гноеродной микрофлоры и тромбоз сосудов приводят к массивному расплавлению легочной паренхимы, не имеющему четких границ. В зонах некроза формируются полости, которые при увеличении сливаются между собой. Отторгаемые ткани могут частично дренироваться через бронхи. Обширная деструкция легочной паренхимы при гангрене легкого сопровождается всасыванием бактериальных токсинов и продуктов гнилостного распада, приводя образованию медиаторов воспаления (провоспалительных цитокинов) и активных радикалов, что сопровождается еще большим усилением протеолиза, расширением зоны деструкции тканей, нарастанием интоксикации.
Классификация
По механизму развития выделяют следующие формы гангрены легкого:
По степени вовлеченности легочной ткани различают долевую, субтотальную, тотальную и двустороннюю гангрену легкого. Сегментарное поражение легкого ряд авторов рассматривает как гангренозный абсцесс. В клинической практике встречается сочетание гангрены и абсцесса разных долей одного легкого, гангрены одного легкого и абсцесса другого.
С учетом стадии деструктивного процесса в течении гангрены легкого выделяют ателектаз-пневмонию, некроз легочной паренхимы, секвестрацию некротических участков, гнойное расплавление некротизированных участков с тенденцией к дальнейшему распространению (собственно гангрену легкого).
Симптомы гангрены легкого
Клиника гангрены легкого характеризуется признаками воспаления и интоксикации, поражения легочной ткани, бактериально-токсического шока, дыхательной недостаточности. Течение заболевания всегда тяжелое или крайне тяжелое.
Симптомами воспаления и интоксикации при гангрене легкого служат высокая лихорадка (39-40 °С) гектического характера с ознобами и проливным потом, головная боль, слабость, похудание, отсутствие аппетита, бессонница. Иногда возникают делириозные состояния и нарушения сознания. Характерна боль в соответствующей половине грудной клетки, которая усиливается во время глубокого вдоха и ослабевает при спокойном дыхании. Болевой синдром при гангрене легкого свидетельствует о вовлечении в патологический процесс плевры – развитии ихорозно-геморрагического плеврита.
Осложнения
Диагностика
Диагностическая тактика при гангрене легкого предполагает сопоставление клинико-анамнестических данных, результатов лабораторных и инструментальных исследований. При осмотре пациента с гангреной легкого обращает внимание общее тяжелое состояние, адинамия, бледно-землистый оттенок кожных покровов, цианоз губ и пальцев рук, снижение массы тела, потливость. Определяется отставание пораженной половины грудной клетки от здоровой в акте дыхания, укорочение перкуторного звука над патологически измененным участком легкого, усиление голосового дрожания. Аускультативно при гангрене легкого выслушиваются разнокалиберные сухие и влажные хрипы, крепитация, амфорическое дыхание. Диагноз подтверждают:
Лечение гангрены легкого
Важнейшей задачей при гангрене легкого является детоксикация организма и коррекция нарушений гомеостаза. С этой целью назначается интенсивная инфузионная терапия с внутривенным введением низкомолекулярных плазмозамещающих растворов, водноэлектролитных смесей, плазмы крови, альбумина. Используются десенсибилизирующие средства, витамины, антикоагулянты (под контролем коагулограммы), дыхательные аналептики, сердечно-сосудистые средства, иммуномодуляторы. Пациенту с гангреной легкого проводится оксигенотерапия, плазмаферез, назначаются ингаляции с протеолитическими ферментами и бронхолитиками.
Центральное место в консервативном лечении гангрены легкого занимает противомикробная терапия. Она предполагает использование комбинации двух антибактериальных препаратов широкого спектра действия в максимальных дозировках. В процессе лечения гангрены легкого сочетают парентеральное (внутривенное, внутримышечное) и местное введение антибиотиков (в бронхиальное дерево, плевральную полость).
Для непосредственного воздействия на очаг гангрены легкого через дренирующий бронх выполняют лечебные бронхоскопии с аспирацией секрета, проведением бронхоальвеолярного лаважа, введением антибиотиков. При развитии плеврита производят пункцию плевральной полости с удалением экссудата.
Интенсивная консервативная терапия гангрены легкого может способствовать приостановке деструктивного процесса и его отграничению по типу гангренозного абсцесса. В этом случае дальнейшая тактика осуществляется по схеме лечения абсцесса легкого. В остальных случаях, после коррекции метаболических и гемодинамических нарушений, при гангрене легкого требуется проведение оперативного вмешательства. В зависимости от распространенности деструктивных изменений в легких объем хирургического вмешательства может включать резекцию легких в объеме одной-двух долей или пневмонэктомию. В некоторых случаях прибегают к проведению дренирующей операции (пневмотомии).
Прогноз и профилактика
Предупреждение гангрены легкого – сложная медико-социальная задача, включающая в себя меры по санитарному просвещению, повышению уровня жизни населения, борьбу с вредными привычками, организацию своевременной медицинской помощи при различных инфекционных и гнойно-септических заболеваниях.
Гангрена и некроз легкого
Рубрика МКБ-10: J85.0
Содержание
Определение и общие сведения [ править ]
Острый абсцесс и гангрена легкого представляют собой патологический процесс, характеризующийся некрозом и последующим гнойным или гнилостным распадом легочной ткани в результате воздействия различных патогенных факторов.
Этиология и патогенез [ править ]
Этиологическими факторами в развитии острого абсцесса и гангрены легкого могут быть грамположительные кокки (стафилококки, стрептококки), грамотрицательные палочки (Enterobacteriaceae, синегнойная палочка, неклостридиальные анаэробные микроорганизмы, Haemophilus influenzae).
Возбудителями острой инфекционной деструкции легких чаще являются аэробные и условно-анаэробные микроорганизмы: синегнойная палочка, клебсиелла, протей и другие виды энтеробактерий, которые большинство авторов относят к условнопатогенной микрофлоре.
Для предположительного определения этиологического фактора при выборе эмпирической антибактериальной терапии целесообразно использовать некоторые клинико-лабораторные данные. Бактериоскопия отделяемого с окраской мазка по Граму позволит выявить грамположительные кокки, грамотрицательные палочки. Анаэробный генез острых гнойных деструкций легких вероятен при гнилостном запахе мокроты, отсутствии роста аэробной микрофлоры, в случаях аспирации, обтурации бронхов опухолью, инородным телом.
Предрасполагающими к развитию гнойно-деструктивного процесса факторами могут быть респираторная вирусная инфекция, пневмония, иммунодефицитные состояния, бессознательное состояние, алкоголизм, черепно-мозговая травма, осложнения наркоза и др.
Острое воспаление в легком с тенденцией возможного нагноения в очаге повреждения легочной ткани характеризуется обилием клеточных элементов (преимущественно палочкоядерных лейкоцитов). Микрососуды проходимы практически на всем протяжении. Определяется нежная сеть «молодого» фибрина, который не образует своеобразного фибринового блока, что в условиях прогрессирования патологического процесса в сочетании с синдромом диссеминированного внутрисосудистого свертывания (ДВС) на высоте протеолитической активности лейкоцитов может привести к распространенному гистолизу с формированием абсцесса. Если в очаге воспаления начинают в небольшом количестве определяться макрофаги, то возможны последующие репаративные преобразования. Процессы образования фибрина и последующей его стабилизации (созревания и организации) могут очень быстро прогрессировать на фоне скудной клеточной реакции.
При остром абсцессе с секвестрацией (гангренозном абсцессе ) участок легочной ткани, находящийся в состоянии ихорозного распада, отграничивается от жизнеспособной ткани легкого. Формируется гнойная полость, в той или иной мере дренирующаяся через бронх, содержащая пристеночно расположенные или свободно лежащие секвестры легочной ткани и гной. В результате лечения может наступить постепенное очищение полости гнойника от секвестров с последующим формированием хронического абсцесса или (реже) эпителизированной воздушной полости. Полная ликвидация полости при гангренозных абсцессах с секвестрацией встречается довольно часто.
При гангрене легкого после кратковременного периода воспалительной инфильтрации вследствие воздействия продуктов жизнедеятельности микроорганизмов и массивного тромбоза сосудов возникает обширный некроз легочной ткани.
В некротизированной легочной ткани формируются множественные, чаще всего мелкие полости распада, которые частично дренируются через бронхи.
Клинические проявления [ править ]
Гангрена и некроз легкого: Диагностика [ править ]
Анализ характерных основных симптомов позволяет высказать подозрение о наличии острой гнойной деструкции легких, ее клинико-морфологической форме, видах осложнений, тяжести заболевания. Информация о заболевании способствует предположительному заключению об этиологическом факторе, что важно при выборе эмпирической антибиотикотерапии. Анализ течения заболевания помогает определить клинико-морфологическую форму, вероятность развития осложнений, прогноз болезни. Чрезвычайно важно установить признаки иммунной недостаточности и других заболеваний, неблагоприятных для течения острых абсцессов и гангрены легкого, наличие вредных привычек (наркомании, курения, злоупотребления алкоголем).
Наиболее типичными физикальными признаками являются отставание половины грудной клетки при дыхании, ослабление голосового дрожания, легочного звука, жесткое или резко ослабленное дыхание со множеством разнокалиберных хрипов на стороне поражения. При периферическом расположении полости могут определяться тимпанит, амфорическое дыхание. Физикальные данные позволяют определить локализацию и распространенность патологического процесса.
В крови отмечают лейкоцитоз с нейтрофилезом (при тяжелой интоксикации количество лейкоцитов может быть нормальным и даже уменьшенным), гипохромную анемию, гипопротеинемию, гипоксемию, гиперкапнию.
При исследовании мокроты определяют двух-, трехслойный ее характер. Микроскопически выявляют нейтрофильные лейкоциты, бактерии, некротизированные элементы легочной ткани.
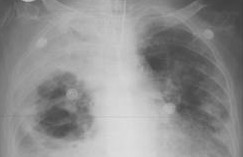
Рентгенография грудной клетки в 2 проекциях позволяет определить наличие деструкции легких, ее распространенность и клинико-морфологическую форму. Острый абсцесс без секвестрации во всех проекциях проявляется в виде шарообразной полости с уровнем жидкости.
При обширном инфильтративном процессе вокруг полости для выявления и определения в ней секвестров необходимо применить линейную томографию или КТ. Небольшие скопления жидкости в плевральной полости определяют с помощью МРТ.
При абсцессе легкого с секвестром в центре полости выявляют отделившийся от легочной ткани участок некроза неправильной формы. Иногда видны перемычки, соединяющие секвестр со стенками полости. Они лучше выявляются на томограмме.
Стафилококковая деструкция легкого на рентгенограммах проявляется в виде множества полостей без содержимого или с небольшим уровнем жидкости.
Гангрена легкого на рентгенограммах проявляется обширным негомогенным затемнением легкого с полостями неправильной формы, перифокальной инфильтрацией, наличием секвестров.
Бронхоскопия позволяет определить дренирующий бронх, выраженность «дренажного» бронхита, наличие инородного тела в бронхе, а также установить или исключить заболевания бронхов, которые могли бы привести к нагноительному процессу.
В острой фазе оценка функции дыхания нередко затруднительна. При стихании острых явлений функциональное исследование легких помогает осуществить динамический контроль над восстановлением функции дыхания.
Дифференциальный диагноз [ править ]
Прежде всего абсцесс легкого приходится дифференцировать от полостной формы рака легкого и абсцедирования в ателектазе при центральном раке легкого.
Туберкулезная каверна отличается от острого абсцесса легкого отсутствием содержимого в полости, наличием очагов в легких и петрификатов во внутригрудных лимфатических узлах.
Эхинококковую кисту редко приходится дифференцировать от абсцесса легкого, так как клиническая картина при эхинококкозе очень скудная, а гомогенное затемнение может быть сопоставимым лишь с «блокированным» абсцессом.
Гангрена и некроз легкого: Лечение [ править ]
Алгоритм лечения острого абсцесса и гангрены легкого включает 3 этапа: интенсивную терапию (до 2 нед), консервативное лечение (4-6 нед), реабилитацию.
При поступлении больных в стационар проводится интенсивная терапия, которая включает восстановление основных гемодинамических параметров, стабилизацию гемодинамики, плазмацитоферез, парентеральную антибактериальную терапию, дренирование гнойников в легком, плевральной полости, грудной стенке, коррекцию волемических, электролитных, реологических нарушений, кислотно-щелочного равновесия, устранение тканевой гипоксии, экстракорпоральную иммунокоррекцию.
Важнейшим условием эффективности лечения является определение программы антибактериальной терапии. При поступлении осуществляется эмпирическая терапия.
Комплексное лечение больных с тяжелыми формами абсцессов и гангрены легких с применением плазмафереза и криоплазменно-антиферментной терапии позволяет улучшить исходы лечения, уменьшить необходимость применения оперативных вмешательств, время пребывания больных в стационаре.
Определенную роль в лечении острых гнойных деструкций легких имеет специфическая иммунотерапия (антистафилококковый гамма-глобулин, антистафилококковая плазма).
Эвакуацию гнойного содержимого из гнойных полостей осуществляют различными методами. Не потеряли своей актуальности постуральный дренаж, фибробронхоскопия. Новые возможности лечебной бронхоскопии открывает видеоэндоскопическая технология. Оказать локальное воздействие на полость абсцесса позволяет транстрахеальная селективная катетеризация ее через дренирующий бронх с последующей санацией.
Введение катетера в бронхиальное дерево осуществляют различными путями: через микротрахеостому, трансназально.
При выраженном гнойном дренажном бронхите целесообразно применение комплексной санационной фибробронхоскопии, включающей предварительную санацию слизистой оболочки главных, долевых, сегментарных бронхов, дополнительную анестезию бронхиального дерева, посегментарную и субсегментарную санацию бронхиального дерева, в том числе проточную санацию через катетер растворами антисептиков (100-1500 мл).
При наличии сращений между париетальной и висцеральной плеврой эффективно чресторакальное дренирование полости абсцесса по Сельдингеру или Мональди.
На первом этапе хирургическое лечение проводят в ситуациях, угрожающих жизни больного. Показаниями к операции являются: кровотечение, напряженный пиопневмоторакс, прогрессирующая флегмона груди, особенно гнилостная, угроза асфиксии при большом количестве мокроты.
После решения проблемы интенсивной терапии проводится консервативное лечение, включающее антибактериальную терапию, дренирование гнойников, поддерживающую криоплазменно-антиферментную терапию, лечебные бронхоскопии, селективную катетеризацию бронхов, иммунокоррекцию, транспозицию экстракорпорально стимулированных фагоцитов, коррекцию волемических и реологических нарушений, устранение анемии, восполнение энергетических затрат и белковых потерь, десенсибилизирующую и общеукрепляющую терапию, физиотерапию, лечебную физкультуру.
Хирургическое вмешательство на этапе консервативного лечения показано при кровотечении, пиопневмотораксе (напряженном, бронхоплевральном свище с большим сбросом воздуха, стабилизации остаточной плевральной полости), флегмоне груди, угрозе асфиксии, прогрессировании гангрены.
После завершения консервативного лечения необходимо оценить состояние патологического процесса, возможности выздоровления при проведении реабилитационных мероприятий или необходимости перехода к хирургическому лечению, чтобы обеспечить выздоровление, восстановить функциональное состояние легких. Показаниями к операции в этот период являются отсутствие эффекта от консервативного лечения, переход процесса в хронический, ухудшение функции легкого, устранимое хирургическим путем.
Профилактика [ править ]
Прочее [ править ]
Исходы лечения острого абсцесса и гангрены легкого во многом зависят от эффективности лечения осложнений.
Диссеминация в легких
Под диссеминированными процессами в легких понимается довольно обширная группа заболеваний и патологических состояний (более 100, известных современной медицине), при которых в дыхательном органе диагностируют множественные воспалительные очаги и(или) фиброзные изменения, расположенные, как правило хаотично и с обеих сторон. Патологические изменения могут затрагивать практически все легочные сегменты, а могут быть сконцентрированы только в определенных местах, например, вокруг бронхов, в периферических отделах легких и т.д.
Первично диссеминированные заболевания легких выявляются по результатам аппаратных медицинских обследований (КТ, рентген). На посрезовой компьютерной томографии легких (МСКТ) в высоком разрешении очаги диссеминации и фиброза визуализируются лучше всего. Врач-рентгенолог может оценить объем поврежденной легочной ткани, выявить фиброзные тяжи (соединительнотканные спайки и рубцы), скопление жидкости и(или) гноя в альвеолярных пузырьках, сопутствующие патологии дыхательных путей, артерий, лимфатической системы.
В этой статье мы подробнее расскажем о легочной диссеминации и заболеваниях, при которых этот симптом наблюдается.
Что такое диссеминация в легких?
Диссеминация представляет собой множественные патологические очаги (уплотнения) диаметром 1-10 мм. На КТ-сканах они выглядят как светлые пятна, в то время как в норме легочная ткань визуализируется практически однородным темным цветом. Очаги могут быть абсолютно разными по размеру, форме (эллипсообразные, с неровными краями) и морфологии. Нередко вокруг очагов обнаруживается перифокальное воспаление. Они могут сливаться и в таком случае напоминают инфильтративные процессы при пневмонии. Диссеминация также проявляется в виде очаговых микро повреждений с кровью и отеками.
При диссеминирующих процессах в легких дыхательный орган частично (в зависимости от объема поражения) перестает выполнять свою главную функцию — дыхание и транспортировка кислорода к другим органом, в частности к сердцу и головному мозгу. При тотальном диссеминированном поражении легких пациент может погибнуть.
Симптомы легочной диссеминации
Как и большинство легочных заболеваний, диссеминированное поражение легких не обладает специфическими симптомами, по которым было бы точно поставить диагноз. При диссеминации пациентов могут беспокоить стандартные респираторные симптомы:
Причины легочной диссеминации
При обнаружении диссеминации в легких, важно точно установить причину и выявить специфику патологического процесса. Причинами патологических процессов, в зависимости от формы, плотности и характера распространения очагов могут быть:
Отметим, что к одним только возбудителям инфекционно-воспалительных заболеваний легких, которые могут вызвать диссеминированное поражение легких, относится обширная группа вирусов, бактерий и грибков (mycobacterium tuberculosis, SARS-CoV-2, сoccidioides immitis) и др. Иногда выявить точную причину диффузных воспалительных очагов и фиброза не представляется возможным. Если заболевание обладает признаками, сходными с туберкулезом или пневмонией, или имеется выраженный фиброз, но даже после медицинских обследований причина остается не ясна, то такие патологические изменения называют «идиопатическими», а тактика лечения подбирается индивидуально на основании полученных данных и анамнеза пациента.
Поэтому диссеминированные заболевания легких считаются довольно сложными в диагностике. КТ легких значительно информативнее обычной рентгенографии, однако даже этот метод изолированно от лабораторных анализов, не позволяет получить достаточно сведений для назначения терапии. Если у пульмонолога или врача-рентгенолога есть подозрения на злокачественный процесс, пациенту может быть рекомендована биопсия.
Для каких заболеваний характерен симптом легочной диссеминации?
Рассмотрим наиболее распространенные заболевания, которые могут проявляться диссеминированным патологическим процессом в легких.
Туберкулез
Туберкулез легкий представляет собой довольно распространенное, опасное и тяжелое заболевание. Его возбудителем являются бактерии — палочки Коха, которые легко передаются контактным и воздушно-капельным путем, могут годами жить в уличной пыли и даже в легких человека, не вызывая никаких симптомов.
Болезнь проявляется тогда, когда иммунная система человека не может самостоятельно сдержать активную фазу и рост микобактерий mycobacterium tuberculosis. Бактериальное поражение легких при туберкулезе обычно визуализируется как множественные воспалительные очаги — гранулемы.
В центре туберкулезных гранулем расположены очаги некроза. Вокруг них формируются уплотнения — легочные альвеолы заполняются жидким субстратом, в котором содержатся сами бактерии клетки эпителия и плазмы, мертвые лимфоциты, крупные клетки Лангханса, макрофаги.
На начальных стадиях туберкулез прогрессирует практически бессимптомно, со временем пациент начинает отмечать слабость, ухудшение общего самочувствия, кашель и изменение дыхания.
При этом на аускультации редко отмечается что-то подозрительное. Анализ мокроты не показывает микобактерии. Диагностика туберкулеза возможна по результатам рентгенографического обследования и кожной туберкулиновой пробы.
Гранулематозы и диффузно расположенные «матовые стекла» на КТ не являются специфическим признаком туберкулеза. Первые обнаруживаются и при саркоидозе, а вторые — при пневмониях и других заболеваниях.
Для лечения туберкулеза пациенту назначается курс антибактериальной терапии. Важно предотвратить фиброз (рубцевание легких), поскольку такие изменения могут носить необратимый характер.
Пневмокониоз
Пневмокониозы – это диссеминированное поражение легких, причиной которого является вдыхание строительной или промышленной пыли. Чаще всего патологические процессы протекают с выраженным развитием первичного диффузного фиброза, при котором легочные альвеолы «склеиваются», поскольку в них разрастается соединительная ткань.
Пневмокониоз тоже носит гранулематозный характер. На КТ-сканах отчетливо видны множественные узелковые уплотнения разной плотности. Такие уплотнения следует проверять на предмет того, является ли процесс доброкачественным, нет ли онкологической угрозы.
Пневмокониоз относится к так называемым «профессиональным» заболеванием. Чаще всего от него страдают:
Силикоз — распространенное и тяжелое заболевание легких, при котором диагностируют множественный диффузный фиброз и узелковые уплотнения. В результате у больного существенно сокращается функциональный объем легких. Возникает из-за продолжительного вдыхания пыли со свободным диоксидом кремния (содержится в кварцевом песке и окружающем воздухе). Поэтому в группе риска находятся пескоструйщики, работники соответствующих (абразивоструйных) предприятий, жители «песчаных» регионов.
Асбестоз — хроническое заболевание легких, при котором также манифестируется множественный легочный фиброз. Возникает из-за вдыхания асбестовой пыли или волокон асбеста. В группе риска находятся работники асбестодобывающих и асбестоперерабатывающих предприятий.
Пневмонии и осложнения пневмоний
Пневмонии – группа воспалительных заболеваний легких. На фоне этого заболевания у пациента могут возникнуть более опасные осложнения, для которых также характерна диссеминация: острый респираторный синдром (ОРДС), интерстициальное поражение легких, симптом «булыжной мостовой», «сотовое легкое», отек легких, фиброз и др.
При пневмонии со множественными диффузно расположенными локусами поражения существенно снижается жизненная емкость легких, поскольку воспалительные очаги и инфильтраты крупные, альвеолы заполнены жидким экссудатом, а не воздухом.
Пневмония с диссеминацией может быть следствием кандидоза легких, пневмокониоза и других заболеваний. Необходимо точно установить причину патологических изменений. Иногда необходимо также исключить злокачественный процесс (по результатам лабораторной диагностики).
Саркоидоз
Саркоидоз легких – это онкологическое заболевание. Его основными признаками на КТ являются диссеминация и медиастинальная лимфаденопатия. Диссеминация на сканах выражена не так ярко как при прогрессирующем туберкулезе, однако определенное сходство есть. Диагностику затрудняет легочный фиброз. Вместе с дессиминированнным поражением дыхательного органа присутствуют васкулиты, периваскулиты, перибронхит.
Множественные очаги (от 2 мм до 1 см) часто расположены вдоль бронхососудистых пучков, междольковых щелей, костальной плевры, в междольковых перегородках (перилимфатический тип диссеминации). При саркоидозе гранулематоз часто (около 35% случаев) обнаруживают не только в легких, но и в бронхах. При этом их слизистая оболочка может быть не изменена – на поражение бронхов при саркоидозе указывают отек, гиперемия, участки утолщения эпителия.
На ранних сроках саркоидоз развивается бессимптомно, на более поздних пациента начинают беспокоить непродуктивный кашель, проблемы с дыханием (без явных причин), дискомфорт и жжение в области спины, в тяжесть в груди.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.