Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
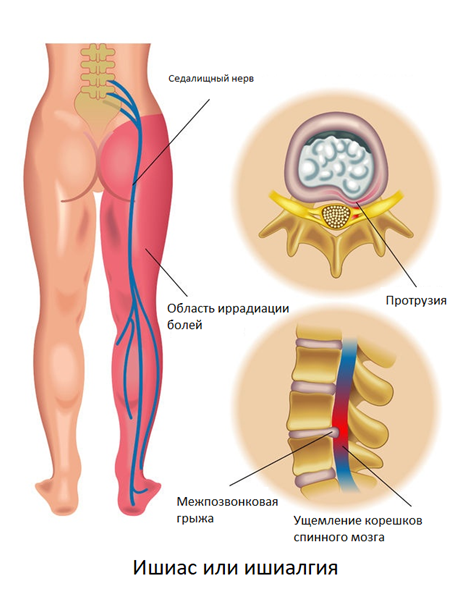
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Боль в пояснице, отдающая в ногу: способы её лечения и профилактики
Зачастую такой вид болей проявляется у населения, относящемуся к среднему возрасту и старше, но люди младшего возраста не исключение. Поясничная боль, простреливающая в одну или две конечности в одно и то же время имеет научное название – люмбоишиалгия.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
К сожалению, болезненные ощущения в районе нижней части спины в современном мире не редкость, а, наоборот, очень даже распространенный симптом, особенно у проживающих в городе или ведущих неактивный образ жизни людей.
Симптоматика люмбоишиалгии
Вышеуказанная симптоматика может проявляться, как и отдельно, так и несколько одновременно. Однако не стоит сразу их приписывать их к люмбоишиалгии. Причиной таких болей могут также служить ранее не вылеченные болезни позвоночника.
Боль при люмбоишиалгии может появляться с одной из сторон поясницы или с двух одновременно. Становится трудно передвигаться и полноценно наступать на конечности. Чтобы облегчить внезапно появившуюся боль можно согнуть или отставить в одну из сторон ногу, которая болит. Если есть возможность, рекомендуется и вовсе принять горизонтальное положение и не подвергать позвоночник лишним движениям.
Разновидности люмбоишиалгии
Причины возникновения люмбоишиалгии
Основной из причин появления болей, простреливающих в ноги, является ущемление нервных корней в одном из отделов мозга спины, проводящего чувствительные и двигательные импульсы от головного мозга к мышцам.
Также причиной болей в пояснице может служить:
Способы диагностики
Для определения причины заболевания позвоночника специалисты в первую очередь назначают сдать общий анализ мочи и крови. Также УЗИ малого таза и органов брюшной полости, рентген и так далее.
При возникновении характерных болей следует немедленно обратиться к врачу, так как самолечение может усугубить состояние вашего здоровья. В зависимости от симптомов и частоты проявления болей врач может выписать препараты, снимающие боль, мази, инъекции, компрессы или вовсе направить на стационарное лечение. Старайтесь не утаивать все присутствующие симптомы, встречаются случаи, когда боль в пояснице и конечностях существуют отдельно и не связаны между собой.
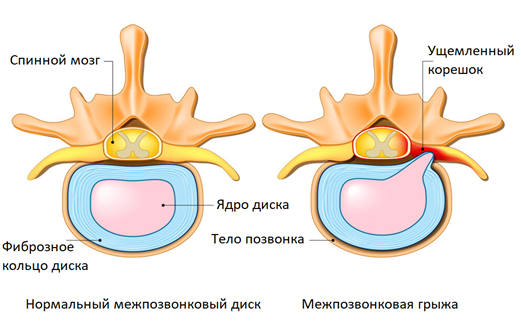
При заболеваниях пояснично-крестцового отдела часто боль в спине отдает в ногу (ягодицы, бедро, голень, тыл стопы). Как правило, боли сильнее с одной стороны. Причина — в анатомических особенностях строения позвоночника. Смежные позвонки, соединяясь друг с другом межпозвонковыми дисками и суставами, образуют небольшой зазор на боковой поверхности позвоночника, который называется межпозвоночное отверстие. Через него проходят спинномозговые нервы, небольшая артерия и вена, кровоснабжающая корешки спинного мозга.
Основные причины боли в спине и ногах
Спинномозговые нервы образуют нервные стволы. Самым крупный из них — парный седалищный нерв, который уходит через ягодичную область в нижние конечности. При остеохондрозе, грыже или протрузии межпозвонкового диска, спондилезе и других болезнях возможно ущемление корешков спинного мозга, образующих седалищный нерв. В результате происходит отек, воспаление, нарушение кровообращения и недостаток кислорода в ущемленных спинномозговых нервах, из-за чего возникает резкая и сильная боль в спине и ногах по ходу седалищного нерва.
Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Корешковые синдромы
Описанные явления в медицине называют корешковым синдромом (радикулопатия) — это комплекс неврологических симптомов, возникающий при ущемлении или раздражении спинномозговых нервов. Боль в спине и конечностях часто встречается при межпозвонковой грыже, протрузиях, при других заболеваниях позвоночника.
При корешковом синдроме боли сопровождаются различными неврологическими симптомами. Помимо боли возможны нарушения чувствительности — пациенты жалуются на онемение, покалывание, жжение на коже. Снижена болевая чувствительность. Кожа холодная даже в самый жаркий день. При запущенном корешковом синдроме может наблюдаться атрофия и слабость мышц нижних конечностей. Но самым ярким симптомом остается боль по ходу нервов, интенсивность которой варьирует от легкой ноющей до невыносимой.
Рассмотрим варианты корешковых синдромов и причины их возникновения по отдельности.
Ишиас (ишиалгия)
Ишиасом называют хронические боли в нижних конечностях, чаще всего возникающие при протрузии/грыже 5 поясничного/1-2 крестцового позвонка. Характер боли в острый период описывается пациентами как жгучая, стреляющая, сверлящая, тянущая. Боль распространяется по ходу седалищного нерва, через ягодицу, наружную поверхность бедра и голени, до тыла стопы. Усиление болей провоцируется поворотами, наклонами туловища, поднятием тяжести, вынужденной необходимостью длительно находится в положении стоя, холодной погодой. При ишиалгии боли в самом позвоночнике могут отсутствовать.
Интенсивность болей зависит от расположения межпозвонковой грыжи, в меньшей степени от ее размеров. Характерный признак — боли возникают с одной стороны, реже — с двух сторон.
Прострел болей в пояснице (люмбаго, люмбалгия)
Люмбаго — острая внезапно появившаяся боль в нижней части спины. Чаще всего причиной люмбалгии становится остеохондроз или протрузия/грыжа межпозвонкового диска. В отличие от ишиаса боли локализуются в одной точке, в проекции пораженного сегмента позвоночника. Провоцирующим фактором служит поднятие тяжести, физические нагрузки, сквозняк, продувающий поясницу, особенно после тяжелой работы.
Характерный симптом — вынужденное положение, попытки разогнуть поясницу приводят к усилению боли. Причина в резком спазме мышц спины, возникающем в ответ на сильную боль. Длительность приступа болей при люмбалгиях может варьировать от нескольких минут до дней и даже недель. Покой и жесткая постель могут облегчать боль у некоторых пациентов.
Люмбализация и сакрализация
Люмбализация и сакрализация — аномалии развития позвонков в пояснично-крестцовом отделе позвоночника. При люмбализации первый и/или второй позвонок крестцового отдела в процессе развития принимает форму, характерную для поясничных позвонков, с сохранением подвижности (в норме позвонки крестцового отдела позвоночника к 18 годам полностью срастаются, образуя крестцовую кость или крестец). При сакрализации 5 и/или 4 поясничные позвонки в процессе развития принимают особенности позвонков крестцового отдела позвоночника и срастаются с ним в одно целое.
И та, и другая аномалия приводят к нарушению биомеханики позвоночника, неправильному распределению нагрузок. Нередко сакрализация и люмбализация сопровождаются другими аномалиями (расщепление дужек позвонков, уплощение тел позвонков). Все это приводит к развитию остеохондроза позвоночника, провоцирует образование грыж и протрузий, которые в свою очередь становятся причиной люмбаго и ишиаса.
Онемение при грыже позвоночника
Самым распространенным проявлением образования межпозвонковой грыжи является боль разной степени выраженности. Нередко она возникает еще на этапе формирования протрузии и усиливается после пролапса диска и образования истинной грыжи. Иногда боль настолько мощная, что заставляет человека принять вынужденную позу и лечь в постель, причем нередко даже не на пару часов, а на несколько дней. Из-за острых болей он лишается возможности выполнять привычную работу. Но даже не это является наиболее страшным последствием заболевания.
В отличие от протрузии, при грыже часто, помимо болей, возникают слабость в мышцах ног и особенно стоп, появляются изолированные расстройства чувствительности. Это существенно осложняет ходьбу, а бег делает и вовсе невозможным. В итоге при отсутствии своевременного вмешательства это может приводить к инвалидности. Поскольку за функциональность и чувствительность каждой части тела отвечают определенные нервы и участки спинного мозга, онемение, боль и потеря чувствительности ног зачастую является признаком образования грыжи поясничного или пояснично-крестцового отдела позвоночника.
Чувствительность ног при грыже позвоночника
В норме при воздействии на рецепторы кожи и мягких тканей человек ощущает раздражение благодаря передаче биоэлектрических импульсов по специальным нервам, называемым чувствительными, в специальные отделы центральной нервной системы. В медицине различают несколько видов чувствительности: осязание, ощущение вибрации, давления, веса, положения в пространстве.
В первую очередь при межпозвоночных грыжах нарушается поверхностная или тактильная чувствительность, т. е. искажается качество восприятия характера прикосновения к коже, его локализации и интенсивности. Хотя боль также является одним из видов чувствительности, но ее обычно воспринимают в качестве отдельного симптома.
При грыже позвоночника важно оценивать также температурную чувствительность кожи. Для этого попеременно прислоняют к участку конечности холодные и теплые предметы. Дополнительно рассчитывают минимальное дискриминационное расстояние, т. е. то, на котором два одновременных прикосновения ощущаются как одно.
Суставно-мышечные чувства, ощущение вибрации, давления, веса относятся к числу глубоких видов чувствительности. Тем не менее многие из них также могут нарушаться при образовании межпозвоночных грыж.
При грыже позвоночника, представляющей собой выступающий дефект расположенного между двумя телами позвонков диска, нарушения чувствительности являются следствием сдавления спинальных ганглиев или других участков чувствительных нервов. Многие из них проходят в позвоночном канале и фораминальных отверстиях позвоночника, поэтому патологическое выпячивание, особенно крупных размеров, может оказывать на них давление вплоть до полной блокировки возможности передачи нервных импульсов от периферических нервов к чувствительным (спинальным) ганглиям.
Нервная система человеческого организма построена таким образом, что чувствительные ганглии расположены с задней стороны позвоночника. Они представляют собой специфические узлы, в которых расположены тела первых нейронов, отвечающих за восприятие сигналов от периферических нервов, в том числе ног.
Так, в области поясницы собираются все чувствительные нервы, идущие от нижних конечностей. На участке между первым и третьим поясничными позвонками они сливаются в задние чувствительные корешки, которые напрямую соединены со спинным мозгом. На этом этапе в работу по передаче сигнала о действии раздражителя к головному мозгу включаются уже тела его нейронов. Таким образом, биоэлектрические импульсы по чувствительным волокнам передаются снизу вверх.
Кроме задних нервов, отвечающих за чувствительность, существуют еще и передние спинномозговые корешки, которые несут ответственность за двигательные возможности человека (мышечный тонус, подчинение мышц желаниям человека). Но по ним сигналы передаются сверху вниз. То есть сначала биоэлектрический импульс формируется в головном мозге, передается соответствующим нейронам спинного мозга и уже от них соответствующим двигательным корешкам.
Грыжи практически всегда сдавливают и передние, и задние корешки. Именно поэтому ее формирование часто приводит к различным нарушениям чувствительности на разных уровнях воздействия, ограничению подвижности и мышечным расстройствам.
Иногда возникшие изменения может обнаружить только врач с помощью специальных неврологических тестов или применения особых инструментальных методов диагностики. При этом характер проявившихся отклонений от нормы находится в строгой зависимости от того, какой конкретно межпозвоночный диск поражен. Так, расстройства чувствительности ног связаны с наличием дегенеративно-дистрофических процессов в дисках поясничного отдела позвоночника.
Наличие воспалительного процесса в межпозвоночном диске, ущемление нервов может провоцировать рефлекторный спазм мышц. Это в свою очередь приводит к возникновению болевых ощущений разной степени выраженности, а также судорог в ногах.
Виды нарушений
Различают несколько видов нарушений чувствительности, точное определение которых помогает неврологу или вертебрологу более точно определить особенности заболевания и разработать тактику лечения. Так, выделяют:
Гипестезия
Гипестезией называют снижение качества чувствительности при сохранении ее на всех уровнях, начиная от кожи и заканчивая мышцами и сухожилиями. Но в таких случаях наблюдается повышение порога раздражения, т. е. больной не ощущает легкие прикосновения, контакта с предметом лишь незначительно отличающегося по температуре, а также не реагирует на раздражители, должные вызывать слабые болевые ощущения.
Гипестезия различных участков нижних конечностей наблюдается часто при межпозвонковых грыжах поясничного отдела позвоночника. Она наиболее типична для компрессионных расстройств.
Парестезия
Парестезия встречается чуть ли не с такой же частотой, как и гипестезия. Под этим термином скрывается возникновение ложных ощущений, т. е. больной может ощущать как онемение, так и покалывание в ноге, его может тревожить ощущение жара, жжения или наоборот холода в соответствующей уровню поражения области. Но наиболее часто парестезии проявляются появлением чувства ползания мурашек. Все эти ощущения возникают при отсутствии раздражителей.
Анестезия
Термин «анестезия» более знаком широкому кругу лиц, но несколько в другой интерпретации, т. е. когда врач намеренно устраняет чувствительность конкретной зоны человеческого тела с помощью введения специальных лекарственных средств. При грыже межпозвонкового диска поясничного отдела также возможна полная потеря чувствительности конкретного участка одной или обеих нижних конечностей, но уже вследствие внутренних изменений.
Анестезия при межпозвоночной грыже встречается редко и в основном характерна для очень запущенных состояний, когда заболевание полностью игнорируется пациентом в течение нескольких лет и никакие меры не принимаются для его лечения. Если возникает анестезия, это, как правило, сочетается с двигательными нарушениями и развитием периферических глубоких парезов или параличей. Именно они заставляют больных все же обращаться за медицинской помощью.
Сегодня анестезия на фоне межпозвонковой грыжи – явление редкое, но продолжающее встречаться. Это обусловлено тем, что развитие неврологической симптоматики уже является показанием для проведения хирургического вмешательства, особенно если консервативные меры не принесли результатов, а ситуация продолжает ухудшаться.
Гиперестезия
Гиперестезией называют возникновение жжения и давящей боли при касаниях кожи, а именно попытках собрать ее в складку. Больные жалуются на повышенную чувствительность кожи, при этом боли могут быть настолько сильными, что это существенно усложняет жизнь. Но гиперестезии наблюдаются при межпозвоночных грыжах значительно реже других видов нарушения чувствительности.
Диссоциация чувствительности
Диссоциацией или расщеплением чувствительности называют сохранение одних видов чувствительности при снижении или полной потере других. Подобная ситуация типична для компрессии спинномозговых корешков, одной из причин которой выступает межпозвонковая грыжа.
Чаще всего ухудшается или пропадает тактильная и болевая чувствительности. При этом реакция на температуру и проводники глубокой чувствительности сохраняется. Это можно объяснить разрозненным расположением проводников и характерным для грыжи диска направлением вглубь тела, что соответствует положению нервов тактильной и болевой чувствительности. Если бы дефект с равным давлением давил на все нервные проводники, тогда бы страдали все виды чувствительности, включая температурную и суставно-мышечную. На практике подобное встречается крайне редко.
Иногда грыжи позвоночника сопровождаются возникновением гиперпатии, при которой больной ощущает только грубое воздействие, а тонкое не воспринимается вовсе. В таких ситуациях ощущения будут внезапными, с плохо определяемой локализацией и, можно сказать, взрывными. Но подобная картина больше типична для нейропатических болей.
При грыжах практически никогда не наблюдается феномена каузалгии, характерного для травм периферических нервов, т. е. беспричинных жгучих болей по его ходу.
Клинические проявления грыж поясничного отдела позвоночника
Поясничный отдел позвоночника образован 5-ю позвонками, между которыми соответственно располагается 4 диска, отличающихся наибольшими размерами. Чаще всего, в 70% случаев, межпозвоночные грыжи формируются на границе поясничного и крестцового отделов позвоночника в диске L5–S1. Это может сопровождаться:
Ахиллов рефлекс – сокращение икроножных мышц с одновременным сгибанием стопы при ударе молоточком по пяточному сухожилию.
Грыжа L4–L5 встречается примерно в 45% случаев. При ней может возникать онемение и расстройства чувствительности нижней части передне-боковой поверхности бедра, коленной области, передней, внутренней и иногда наружной части голени и стопы. Для такой грыжи типично возникновение онемения в большом пальце ноги, а также снижение способности поднимать стопу вверх, т. е. тыльного сгибания и разгибания голеностопного сустава.
При грыже L3–L4 нарушения чувствительности в основном сосредоточены в средней трети передней поверхности бедра и внутренней поверхности колена. При поражении двигательных корешков может страдать разгибательная способность коленного сустава, в результате чего больному сложно или вовсе не удается выпрямить ногу из положения сидя.
Грыжи верхних межпозвонковых дисков поясничного отдела позвоночника встречаются реже. При поражении дисков L3–L2 и L2–L1 расстройства чувствительности будут локализованы в верхней части передней поверхности бедра и паховой области. Но в таких случаях может сильно страдать походка, поскольку человек может терять способность нормально разгибать ногу в тазобедренном суставе.
Помимо этого больному могут досаждать прострелы в спине, возникающие после длительного сохранения неподвижного состояния. Боли склонны усиливаться при кашле, чихании, резких движениях, физической работе и т. д. Кстати, и онемение чаще всего проявляется при продолжительном сидении или стоянии. Поэтому чаще всего оно наиболее ярко выражено в утреннее время и в конце рабочего дня.
Диагностика
При возникновении расстройств чувствительности пациентам необходимо обратиться к неврологу или вертебрологу. Специалист проводит тщательный неврологический осмотр, в ходе которого оценивает:
На основании полученных данных врач может заподозрить в качестве причины развития имеющихся нарушений межпозвонковую грыжу и поставить предварительный диагноз, который требует подтверждения инструментальными методами. Основным методом диагностики грыж позвоночника любого отдела является МРТ. Именно магнитно-резонансная томография обеспечивает получение максимально точной и полной информации о состоянии мягких тканей и хрящей, которыми, по сути, и являются межпозвоночные диски.
Исследование должно проводиться на аппаратах с мощностью 1,5–2 Тл. Такое разрешение на магнитах томографа могут обеспечить только аппараты закрытого типа, представляющие собой выдвигающуюся кушетку и полую трубу. Процедура занимает в среднем 20 минут, но чтобы снимки получились четкими, все это время больному требуется сохранять абсолютную неподвижность.
После подтверждения с помощью МРТ наличия грыжи, определения ее вида и размеров проводится оценка степени поражения периферических нервов. С этой целью пациентам назначается электронейромиография (ЭНМГ). Этот метод дает возможность также дифференцировать неврологические симптомы, спровоцированные образованием грыжи, с нижележащей компрессионно-ишемической нейропатией. В последнем случае сдавливается не сам спинномозговой корешок, а нерв в той или иной точке.
Особенности лечения нарушений чувствительности ног
Чаще всего обращаться за медицинской помощью пациентов заставляют выраженные, продолжительные боли или даже параличи. Именно столь явные признаки грыжи позвоночника беспокоят больных больше всего, в то время как расстройства чувствительности, особенно при отсутствии мощного болевого синдрома, редко пугают наших людей. Со временем многие россияне свыкаются с возникшим чувством онемения или другим нарушением чувствительности и перестают обращать на них внимание.
Но подобное отношение чревато опасными последствиями. Нередко при расстройствах чувствительности, не сопряженных с болями, возникают и прогрессируют моторные расстройства, которые со временем приводят к периферическим параличам и стойкой инвалидности. Поэтому пациентам даже с ограниченными нарушениями чувствительности, вызванных межпозвоночными грыжами поясничного отдела позвоночника, нужно регулярно проходить обследования и определять силу мышц нижних конечностей.
Это можно делать и в домашних условиях. Каждое утро больным рекомендуется прохаживаться по дому сначала на носках, а затем на пятках. Если при этом возникает слабость, движения становятся неуверенными или вовсе не получается выполнить их, следует срочно записываться к неврологу на консультацию!
Лечение расстройств чувствительности, а точнее причин их возникновения, может осуществляться консервативным или хирургическим путем. Поэтому первостепенной задачей врача является оценка состояния пациента и определение наличия показаний для проведения операции по удалению межпозвонковой грыжи.
Если на полученных в результате проведения МРТ снимках выпячивание имеет небольшие размеры, а боли присутствуют недолго и носят терпимый характер, лечение допускается консервативными методами. Но это возможно только при условии сохранения мышечной силы и незначительных ограниченных чувствительных расстройствах.
Если же грыжа крупная, а у пациента наряду с расстройствами чувствительности наблюдаются отягчающие ситуацию особенности, например, лишний вес или сахарный диабет, или же присутствуют мощные, продолжительные боли, ему рекомендуется оперативное лечение грыжи. Сегодня такие операции в подавляющем большинстве случаев проводятся малоинвазивными методами пункционной нуклеопластики или микродискэктомии. Они позволяют без существенного вмешательства в организм устранить механическое давление на пораженный спинномозговой корешок самой грыжи и тем самым полностью ликвидировать причины возникновения нарушений чувствительности.
Консервативная терапия обычно малоэффективна при лечении расстройств чувствительности у пожилых людей.
Консервативная терапия
В основе лечения лежит устранение асептического воспалительного процесса и вызванного им отека в области пораженного диска. В результате уменьшения объемов окружающих нервные корешки мягких тканей удается снизить давление на него, что приведет к самоустранению неврологических расстройств. Причем че раньше будет начато лечение, тем выше вероятность полного восстановления.
Пациентам назначается комплекс мер, которые подбираются для каждого в индивидуальном порядке. Как правило, это:
В целом характер терапии не имеет существенных отличий от лечения, направленного на устранение болевого синдрома. Но если, несмотря на все усилия, нарушения чувствительности сохраняются, больным рекомендовано более тщательное обследование, поскольку их причины могут крыться не только в грыже, но и присутствии диабетической, алкогольной полинейропатии или даже в дебюте рассеянного склероза.
Медикаментозная терапия
Практически всем без исключения пациентам назначаются:
Дополнительно могут назначаться и другие препараты, которые необходимы для устранения отрицательного действия основных лекарственных средств. Именно поэтому для каждого пациента медикаментозная терапия разрабатывается индивидуально. Так, например, больным с гастритами и аналогичными заболеваниями органов ЖКТ показано одновременно с использованием НПВС употреблять ингибиторы протонной помпы для защиты слизистых оболочек.
Физиотерапия
Методы физиотерапии направлены на восстановление нормального кровообращения в области поражения, что позволяет эффективно бороться с отечностью мягких тканей. Чаще всего больным показан курс процедур:
Большинству пациентов рекомендуется тракционная терапия или вытяжение позвоночника. Процедура подразумевает использование специального аппарата, создающего растягивающую нагрузку на позвоночник. Пациент располагается на специальной кушетке или в ванной (при подводном вытяжении), а на его теле закрепляются специальные ремни.
За счет подбора оптимальной нагрузки удается увеличить расстояние между телами позвонков, что моментально приводит к уменьшению давления на пораженный диск и декомпрессии сдавленного нерва.
Лечебной гимнастике отводится одна из основных ролей в консервативной терапии расстройств чувствительности и онемения. Правильно подобранные упражнения способствуют восстановлению нормальной подвижности не только ног, но и спины. С их помощью удается улучшить кровообращение и укрепить мышечный корсет, который создаст адекватную поддержку позвоночнику и минимизирует риск прогрессирования межпозвонковой грыжи.
Но занятия ЛФК допускаются только после устранения острых болей. Для каждого больного комплекс разрабатывается индивидуально с учетом уровня физической подготовки пациента, расположения, величины и вида грыжи.
Упражнения выполняются ежедневно в спокойном темпе, без резких движений. Первые занятия рекомендуется провести под контролем специалиста, чтобы полностью освоить правильную методику выполнения каждого упражнения.
Мануальная терапия
Квалифицированное воздействие руками на мышцы спины и позвоночник позволяет устранить чрезмерный тонус мышц, активизировать кровообращение и даже нормализовать положение позвонков. В результате удается существенно улучшить микроциркуляцию и обеспечить пораженный межпозвонковый диск необходимыми питательными веществами, а также устранить предпосылки для дальнейшего усугубления ситуации и ущемления нерва. Поэтому после курса мануальной терапии пациенты отмечают существенное улучшение состояния.
Хирургическое лечение, операции при онемении и потери чувствительности
Если методы консервативной терапии не дают положительных изменений или расстройства чувствительности продолжают прогрессировать, пациента направляют на консультацию к нейрохирургу. В таких ситуациях показана операция по удалению межпозвонковой грыжи. Своевременное хирургическое вмешательство поможет устранить риск развития опасных осложнений и избежать инвалидности. Во многих случаях, особенно при запущенных грыжах, операция – единственный шанс восстановить нормальное качество жизни.
Нейрохирургу потребуются свежие снимки МРТ и результаты других проведенных исследований. При необходимости он назначит ряд дополнительных диагностических процедур, которые помогут не только собрать максимальное количество информации о самой грыже, но и общем состоянии здоровья. Это необходимо для выбора оптимальной тактики проведения операции в конкретном случае.
Сегодня хирургическое лечение грыж позвоночника стараются проводить малоинвазивными методами, в частности путем применения следующих методик:
Только при невозможности провести одну из этих операций, нейрохирург принимает решение о необходимости выполнения открытой дискэктомии. В таком случае в проекции пораженного диска поясничного отдела позвоночника будет сделан разрез, длиной несколько сантиметров. Через него будет получен хороший доступ к необходимой части позвоночника и удастся полностью удалить диск вместе с грыжей. После этого хирург может заменить его эндопротезом или установить систему для формирования спондилодеза, т. е. сращения тел позвонков.
После операции любого вида чувствительность может восстанавливаться не сразу, а постепенно. Это является вариантом нормы и заранее точно спрогнозировать, как быстро будет протекать этот процесс, не сможет ни один врач.
Таким образом, онемение, боль и нарушения чувствительности при грыже позвоночника – явления далеко не редкие. Но если не игнорировать эти проблемы и своевременно обращаться к врачу, с ними можно полностью справиться и полностью восстановить нормальное качество жизни.