Расшифровка результатов УЗИ щитовидной железы
Показания к применению
Показаниями к УЗИ шеи являются:
Техника исследования шеи, ультразвуковое оборудование, датчики
Используется линейный или конвексный датчик, по крайней мере, частотой 5 МГц или, что лучше, 7,5–10 МГц. Если доступен датчик для брюшной полости только с частотой 3 МГц, то применяется гелевый или водяной мешок, помещенный между датчиком и кожей, который позволяет грубо осмотреть шею. Технология допплеровских режимов полезна, особенно для исследования щитовидной железы (дифференциация токсических аденом, диагностика аутоиммунных заболеваний и некоторых видов рака щитовидной железы) и для дифференциации увеличенных лимфатических узлов.
Подготовка. Никакой специальной подготовки для проведения УЗИ шеи не требуется.
Предпочтительной позицией для осмотра пациента является позиция лежа на спине, с запрокинутой шеей для увеличения осматриваемого пространства (подкладывается шейный валик) Обследование в положении сидя в некоторых ситуациях, например у нестабильных больных, также возможно.
Начальное ультразвуковое сканирование (B-сканирование) должно быть осуществлено в поперечной плоскости, по сильным эхосигналам воздуха в трахее отмечая срединную линию, а крупные сосуды с обеих сторон используются как «ориентиры». После поперечного УЗИ шеи, дальнейшие исследования должны сопровождаться продольными сканированиями. Впоследствии, если имеется необходимость, может потребоваться исследование с цветным допплером всей щитовидной железы (болезнь Грейвса) или образований и увеличенных лимфатических узлов и опухолей, всегда после использования метода B-сканирования.
Расшифровка нормальных данных по щитовидной железе на УЗИ
Щитовидная железа имеет форму буквы «Н», с овальной долей на каждой стороне трахеи, соединенных перешейком. Пирамидальный отросток, начинающийся от перешейка и развивающийся по средней линии вверх, является редким врожденным вариантом. Нарушения развития на УЗИ, такие как подъязычная щитовидная железа или односторонняя железа, также очень редки. Две нижние артерии (нижняя щитовидная артерия) входят в капсулу щитовидной железы на дорсальной стороне нижних полюсов. Две верхние артерии (верхняя щитовидная артерия), происходящие из наружной сонной артерии, входят в верхние полюса.
Щитовидная железа состоит из небольших долек, каждая из которых содержит около 25 фолликулов. Содержание фолликулов зависит от их функции. Это также определяет вид органа на УЗИ. По эхогенности вид щитовидной железы является однородным и эхогенным (нормофолликулярная стадия), что дает сильный контраст с более низким по эхогенности рисунком окружающих мышц, который может служить эталоном. Контур ровный и гладкий. Яркое эхо позади перешейка вызвано воздухом внутри трахеи. Сечение долей круглое или треугольное в поперечном сканировании и овальное в продольном направлении.
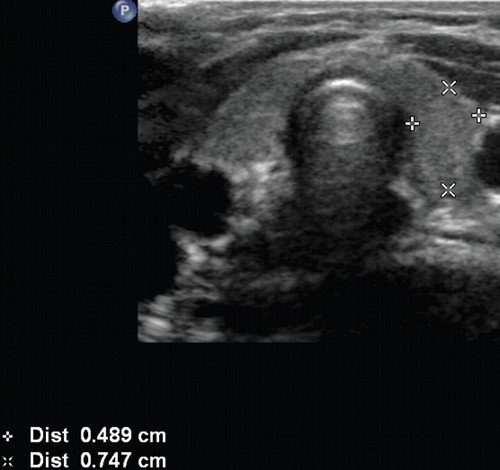
Размер каждой доли составляет 5–6 см (длина (а)) × 2–4 см (ширина (б)) × 1–2,5 см (толщина (с)). Объем всей железы составляет до 20 мл у женщин и 25 мл у мужчин и определяется путем сложения объемов (V) обеих долей, каждая из которых рассчитывается по формуле:
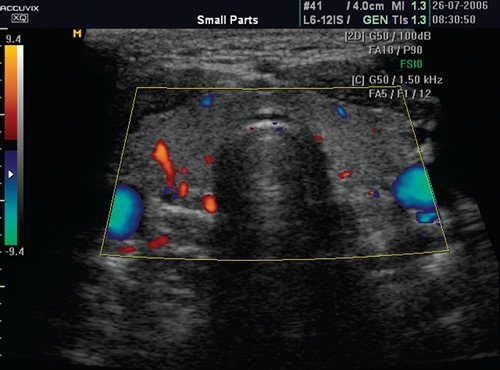
Интенсивное кровообращение может быть продемонстрировано с помощью цветных и энергетических доплеровских методов. Пиковая скорость потока в щитовидной артерии составляет менее 25 см / с.
Паращитовидные железы на УЗИ
Пищевод на УЗИ
При продольном сканировании на УЗИ за щитовидной железой шейный отдел пищевода может быть виден как трубчатая или похожая на мишень структура, если эта область сканируется при перемещении датчика влево, чтобы избежать попадания воздуха в трахею.
Сосуды шеи на УЗИ
Крупные сосуды (сонная артерия и яремная вена) находятся позади грудино-ключично-сосцевидных мышц и латеральнее щитовидной железы. Яремная вена имеет овальную форму и может спадаться в определенных фазах дыхания или от давления датчика. Сонная артерия округлая и демонстрирует более сильное эхо от стенок, чем вена.
Лимфатические узлы шеи на УЗИ
Количество лимфатических узлов в шее особенно велико. Высокочастотный ультразвуковой датчик часто демонстрирует нормальные лимфатические узлы, которые обычно овальные, с максимальным диаметром 8 мм. Корковый слой имеет низкоэхогенную стурктуру, чем более эхогенный мозговой центр лимфоузла. У пожилых людей картина становится все более эхогенной из-за жировой дегенерации, в основном начиная с ворот. Лимфатические узлы пожилых людей труднее обнаружить из-за их низкого контраста с окружающими мягкими тканями. Нормальные сосуды, которые симметрично разветвляются от ворот («хиларная васкуляризация»), могут быть оценены с помощью цветового допплера высокого разрешения.
Мышцы на УЗИ шеи
Мышцы имеют низкую эхогенность с полосатой структурой. Они важны как анатомические ориентиры и служат эталоном для оценки эхо-картины щитовидной железы.
Патологические находки в щитовидной железе на УЗИ
Неспособность щитовидной железы опускаться во время эмбриогенеза приводит к ее расположению вне шеи железе или аномальной доле по средней линии (пирамидальной доле). Размер перешейка является переменным. Отсутствие одной доли на УЗИ встречается очень редко. Аномалии сосудов встречаются чаще, например пятая артерия (которая кровоснабжает разные области щитовидной железы).
Эндемический зоб (йододефицитный зоб)
Аутоиммунные заболевания щитовидной железы
Распространенным сонографическим обнаружением при аутоиммунных заболеваниях щитовидной железы является ее высокая эхогенность.
Болезнь Грейвса или Базедова болезнь
При этом заболевании аутоантитела к рецептору гормонов, стимулирующих щитовидную железу, стимулируют щитовидную железу так же, как и гормон. Заболевание чаще встречается у молодых (женских), но может наблюдаться в любом возрасте. Чем моложе пациент, тем более характерны симптомы гипертиреоза.
УЗИ можно использовать для визуализации умеренно увеличенной щитовидной железы с характерной слабой эхогенностью, однородным или слегка неоднородным рисунком, соответствующим гистологически гиперпластическим, но пустым фолликулам.
Цветовые и энергетйические допплеровские исследования демонстрируют поразительную гиперваскулярность. Поток в питающих артериях быстрый, более 100 см/с; снижение до менее 40 см/с при лечении интерпретируется как признак хорошего прогноза. Очаговые поражения (узлы) в щитовидной железе с плохим эхо-сигналом при болезни Грейвса-Базеда не зависят от основного заболевания и должны рассматриваться отдельно.
Аутоиммунный тиреоидит (тиреоидит Хашимото)
При этом заболевании лимфоплазмацеллюлярная инфильтрация медленно разрушает железу. Эта инфильтрация вызывает патологическую эхо-картину щитовидной железы, которая развивается в течение длительного времени. На начальном этапе железа на УЗИ может быть немного увеличена; однако на более поздней (атрофической) стадии щитовидная железа становится небольшой с объемом менее 10 мл.
Ультразвуковое исследование цветного допплера демонстрирует гиперваскулярность, которая не так выражена, как при болезни Грейвса-Базеда. Течение в питающих артериях менее быстрое. На ранней стадии может возникнуть гиперфункция, и дифференциация от болезни Грейвса становится затруднительной. Типичной клинической особенностью поздней стадии является гипотиреоз.
Токсическая аденома, токсический зоб на УЗИ
Пролиферация вегетативных клеток, стимулированная дефицитом йода, приводит к вегетативным, токсическим узлам или диффузной функциональной автономии, вызывающей выработку гормонов независимо от стимуляции тиреотропным гормоном. Когда объем вегетативной ткани превышает 5-10 мл (в зависимости от поступления йода), возникает гипертиреоз. Следовательно, заболеваемость этим типом гипертиреоза выше, чем заболеваемость по Грейвса-Базеда в районах с дефицитом йода. Расстройство развивается при длительном простом зобе и наблюдается главным образом у пожилых людей.
Типичная вегетативная аденома слабо эхогенна. Техники допплеровского картирования демонстрирует гиперваскулярность (по сравнению с окружающей тканью) в узле и гало, состоящее из сосудов. Горячие или токсичные узлы могут демонстрировать более эхогенную картину у 30% людей, а гиперваскулярность может отсутствовать в регрессивных узлах. В настоящее время нет надежных сонографических признаков, указывающих на горячий или токсический характер узлов. Таким образом, для диффузного тиреотоксикоза не существует конкретного ультразвукового шаблона. Диагноз токсического узла может быть принят только в том случае, если исключены другие (например, болезнь Грейвса, токсическая аденома). Стоит обратить внимание, что высокодифференцированные карциномы щитовидной железы также гиперсосудистые, но без ореола.
У взрослых гипотиреоз является следствием потери ткани щитовидной железы, вызванной тиреоидитом, лучевой терапией шеи, радиойодализацией или хирургической резекцией щитовидной железы. В большинстве случаев УЗИ демонстрирует небольшую щитовидную железу ( 65 лет). Медуллярная карцинома возникает из С-клеток. Это происходит спорадически или как часть множественной эндокринной неоплазии (IIa или IIb). Метастазы, в основном от рака легких и злокачественных лимфом, также могут поражать щитовидную железу.
Злокачественные опухоли высокоэхогенны и слегка неоднородны, хотя неоднородный характер трудно распознать при меньших поражениях. Чрезвычайно низка эхогенность обнаруживается при злокачественных лимфомах и анапластических раках. Отсутствие ореола типично. Контур нерегулярный и может показать псевдокапсулу. Разрыв капсулы щитовидной железы и инфильтрация окружающей ткани также могут быть визуализированы. Когда сагиттальный диаметр больше поперечного диаметра, результаты обычно подозрительны.
Рассеянные сильные эхосигналы от микрокальцификаций характерны для папиллярного рака. Пятнистые кальцификации также встречаются при медуллярной и анапластической карциномах. Иногда в папиллярном раке наблюдаются небольшие эхо или кистозные участки. Техника допплера показывает гиперваскулярность в высокодифференцированных карциномах, но без сосудистого гало. Анапластические карциномы, большинство метастазов и лимфом являются гиповаскулярными по сравнению со щитовидной железой.
Изменения щитовидной железы на УЗИ после лечения
Предоставление пациенту информации о лечении (заболевание и метод) является обязательным условием для повторного обследования. Это особенно важно после операции. После резекции эндемического зоба могут наблюдаться относительно крупные узловые рецидивы с неоднородными эхосигналами по обеим сторонам трахеи. Отсутствие перешейка типично для послеоперационной ситуации. После субтотальной резекции иногда трудно определить небольшие остатки щитовидной железы, особенно если они не богаты эхосигналами от остатков ткани.
Обследование лимфатических узлов является основной целью контрольных осмотров после хирургического лечения карциномы. На УЗИ всегда подозрительны увеличенные округлые лимфатические узлы. Интересно, что метастазы в лимфатические узлы высокодифференцированных карцином показывают гиперваскулярность, сходную с таковой первичных опухолей.
При болезни Грейвса-Базеда типичная картина гипоэхогенной железы исчезает с функциональной ремиссией после лечения. Снижение повышенной скорости потока в питающих артериях, по-видимому, является ранним признаком успешного лечения. Напротив, гипоэхогенный характер тиреоидита Хашимото наблюдается во всех фазах, независимо от функции.
Удаление радиоактивного йода из щитовидной железы или облучение шеи (лимфомы) вызывает сокращение ткани щитовидной железы и в конечном итоге приводит к значимому уменьшению ее размеров. Горячие или токсические аденомы, которые успешно лечились с помощью алкогольной инстилляции, не только становятся меньше и более высокоэхогенными, но и исчезает их гиперваскулярность.
Диффузные изменения и объемные образования щитовидной железы (трио эхографиста, педиатра и онколога)
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
Эмбриология щитовидной железы
Физиология щитовидной железы
Клиническая анатомия щитовидной железы
Эхографическая картина здоровой щитовидной железы
В норме паренхима щитовидной железы гомогенная, эхоплотность ее чуть выше эхоплотности прилегающих мышц, контуры четкие. При высоком разрешении можно визуализировать фолликулы как мелкие (не более 2-3 мм) анэхогенные круглые образования. У старших подростков и взрослых внутри фолликулов иногда удается увидеть мелкие эхоплотные очажки-точки: сгущенный коллиод. Размеры щитовидной железы должны соответствовать хорошо известным нормам.
Рис. 1. Эхограмма щитовидной железы при ее гипофункции у 5-летнего ребенка. Объем железы уменьшен, эхоплотность повышена.
Приобретенный гипотиреоз в детском и подростковом возрасте обычно развивается в результате хронического аутоиммунного тиреоидита Хошимото в йододефицитных районах и чаще встречается у девочек и девушек-подростков [9]. На момент дебюта тиреоидита Хошимото УЗ-картина может быть совершенно нормальной. В динамике в 4, 7 и 14 мес болезни изменения обнаруживаются, соответственно у 30, 50 и 70% детей и подростков. Поэтому специалист по УЗИ должен обратить внимание клиницистов на информативность методики в разные сроки заболевания, что позволит уменьшить число ложноотрицательных заключений. УЗИ необходимо для оценки динамики процесса, выявления очаговых изменений ЩЖ. При исследовании ЩЖ увеличена, гипоэхогенна с участками повышенной плотности. Позднее эхогенность железы повышается диффузно, за счет внутрипаренхиматозных тяжей соединительной ткани, возникает ложное впечатление дольчатости органа, внутри которого можно визуализировать множественные гипоэхогенные очажки диаметром 1-6 мм.
Самой частой причиной гипертиреоидизма у детей и подростков является болезнь Гревса как результат продукции антител, стимулирующих рецепторы тиреостимулирующего гормона (рис. 2).
Рис. 2. Эхограмма щитовидной железы при тиреоидите с тиреотоксикозом. Паренхима гомогенно умеренно уплотнена, переход от перешейка к долям сглажен за счет отека, кровоток усилен.
Гипертиреоидизм, как и гипофункция ЩЖ, сказывается на росте и развитии ребенка. Вначале отмечается ускоренный рост с последующим преждевременным закрытием зон роста. Половое развитие у детей с нелеченным гипертиреодизмом замедлено. Как видно из представленной таблицы, эхографическая картина при различных вариантах гипертиреоидизма может быть неспецифичной. Поэтому от специалиста по ультразвуковой диагностике требуется точное описание результатов и их трактовка с учетом клинической и лабораторной симптоматики. Эхографические исследования важны для оценки динамики, дифференцировки узловых и диффузных изменений.
Доброкачественные образования ЩЖ
Рис. 3. Аденоматозный узел, практически полностью заменивший долю щитовидной железы.
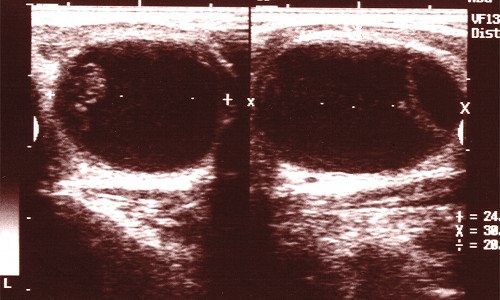
Кисты чаще всего итог доброкачественных дегенеративных заболеваний ЩЖ (кистозная дегенерация фолликулярной аденомы), неполной облитерации тиреоглоссарного протока (тиреоглоссарная киста), травм (рис. 4). Эхографически простая доброкачественная киста эхонегативная, однородная, округлая, имеет четкие контуры. При большой контрации белка внутри кисты могут появляться мелкие эхопозитивные сигналы. Но и в этом случае окончательный диагноз возможен только по результатам гистологического исследования. Как исход гнойного тиреоидита могут сформироваться кальцинаты.
Рис. 4. Посттравматическая киста щитовидной железы.
Злокачественные образования щитовидной железы
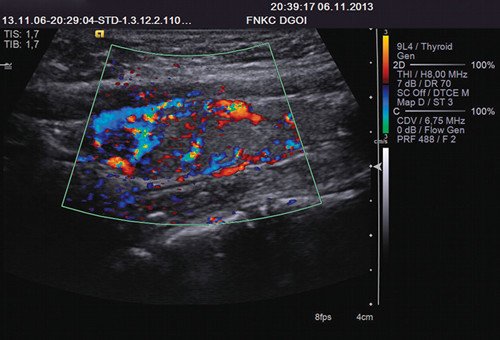
Рис. 5. Рак щитовидной железы. Обильная васкуляризация.
Структурные изменения щитовидной железы. Причины возникновения, постановка диагноза, методы лечения
Полный текст:
Аннотация
Статья посвящена структурным изменениям щитовидной железы, причинам возникновения, постановкам диагноза, методам лечения.
Ключевые слова
Для цитирования:
Старкова Н.Т. Структурные изменения щитовидной железы. Причины возникновения, постановка диагноза, методы лечения. Проблемы Эндокринологии. 2002;48(1):3-6. https://doi.org/10.14341/probl11296
For citation:
Starkova N.T. Structural changes of the thyroid gland. Causes of occurrence, diagnosis, treatment methods. Problems of Endocrinology. 2002;48(1):3-6. (In Russ.) https://doi.org/10.14341/probl11296
Развернутая на страницах журнала дискуссия по проблемам тиреоидологии очень актуальна и своевременна. Число больных с патологией щитовидной железы с каждым годом увеличивается, несмотря на проводимые профилактические и лечебные мероприятия. До настоящего времени остается много нерешенных вопросов, в основном по причинам возникновения заболеваний щитовидной железы и методам их лечения. Это связано прежде всего с тем, что за последние годы в клиническую практику не введены новые диагностические тесты и методы обследования этих больных, что, несомненно, затрудняет трактовку диагноза, а следовательно, и подбор необходимой терапии.
До сих пор понятие «эндемичный зоб» продолжают связывать только с йоддефицитом, хотя возможны и другие причины его возникновения. Можно полностью согласиться с Э. П. Касаткиной, которая в статье «Диффузный нетоксический зоб» [3] указывает на то, что число больных с заболеваниями щитовидной железы, укладывающихся в рамки зобной эндемии, нельзя объяснить только уровнем йоддефицита. Известно, что даже при хорошо налаженной йодной профилактике эутиреоидное увеличение щитовидной железы во многих случаях остается. Следовательно, есть и другие факторы, приводящие к заболеваниям щитовидной железы, изменяющие ее структуру, но в клинической практике многие из них не учитываются и не изучаются.
В последнее время определилось четкое направление по лечению больных с заболеваниями щитовидной железы препаратами йода, так как большинство случаев увеличения щитовидной железы расценивается как йоддефицитное состояние. Стали широко рекламировать пищевые добавки с содержанием йода, без которых, как указывается в информации, задерживаются рост и развитие ребенка, уменьшается работоспособность у взрослых, что привлекает внимание многих потенциальных потребителей, не знающих, что избыточное поступление йода в организм может быть так же вредно, как и его недостаток. Бесспорно, профилактические меры по предупреждению развития зоба должны проводиться, они необходимы, но с учетом определенного региона, со знанием степени тяжести йоддефицита, экологической обстановки. У лиц, имеющих увеличение щитовидной железы, все рекомендации должны даваться только при осмотре больного, а при необходимости и после ультразвукового исследования щитовидной железы.
Степень выраженности тиреоидной трансформации улице увеличением щитовидной железы во многом зависит от наследственной предрасположенности и состояния ферментативных систем в ее тканях. В статье В. И. Кандрора [2] подробно изложены генетические аспекты патологии щитовидной железы, указаны роль рецепторов на всех уровнях функционирования гипоталамо-гипофизарно- тиреоидной системы и их возможное участие в реализации как синтеза гормонов щитовидной железы, так и регуляции их секреции.
Сложные тканевые и функциональные процессы в щитовидной железе при ее патологии приводят к формированию гетерогенных клинических форм заболеваний. Многие причины этих нарушений остаются малоизвестными и заслуживают детального изучения и обсуждения.
Структурные изменения щитовидной железы и причины их возникновения. Клиническую картину заболеваний щитовидной железы во многом определяют изменения структуры щитовидной железы. Это касается прежде всего увеличения объема щитовидной железы, что и называется зобом. Этим термином принято называть и другие нарушения ее структуры: появление узловых образований или наличие инфильтрации ткани железы лимфоцитами.
Тиреотоксикоз, как известно, сопровождается структурными изменениями тканей щитовидной железы, если он не вызван введением тиреоидных гормонов или повышением активности гипотала- мо-гипофизарной системы, что бывает очень редко. Более сложные механизмы приводят к снижению функции щитовидной железы. Появление гипотиреоза часто связано со структурными изменениями щитовидной железы, в том числе и в результате ее лимфоидной инфильтрации, снижения активности гипоталамо-гипофизарной системы. Нарушение метаболизма тиреоидных гормонов в периферических тканях может также привести к симптомам гипотиреоза, но это, как правило, не отражается на структуре щитовидной железы.
Значительные структурные изменения ткани щитовидной железы происходят при йодной недостаточности. Йод необходим для образования тиреоидных гормонов. При снижении секреции тиреоидных гормонов в результате недостатка йода по системе обратной связи повышается секреция тиреотропного гормона, что и приводит к объемному увеличению щитовидной железы. Введение йода в организм в адекватных дозах усиливает сек-
рецию тиреоидных гормонов, нормализует функцию гипоталамо-гипофизарной системы и способствует уменьшению объема щитовидной железы. Однако йод в больших количествах остро снижает высвобождение тиреоидных гормонов из щитовидной железы, вероятно, за счет подавления протеолиза тиреоглобулина. Также неблагоприятно влияет на структуру и функцию щитовидной железы и быстрый переход от йодной недостаточности к повышенному потреблению йода, так как это может способствовать развитию аутоиммунного тиреоидита.
Структурные изменения в щитовидной железе могут вызываться и другими специфическими и неспецифическими струмогенами, соединениями, повреждающими ткань щитовидной железы и нарушающими ее функцию. Ответная реакция щитовидной железы, т. е. тиреоидная трансформация, часто вызывается техногенными загрязнениями атмосферы и иногда выявляется в большом проценте случаев у населения, что может вполне укладываться в понятие зобной эндемии этого района [5]. Клиническая картина зоба у жителей этих районов очень сходна с таковой при йоддефиците. Есть, по- видимому, и некоторые особенности его течения в зависимости от вида техногенной интоксикации, но данных литературы по этому вопросу практически нет.
Если проводились какие-либо исследования по этой проблеме, желательно опубликовать их результаты на страницах этого журнала.
К струмогенам относят ряд соединений: марганец, хлор, цинк, окись углерода, бензол и др.
Структурная перестройка щитовидной железы под влиянием струмогенов может сопровождаться и лимфоидной инфильтрацией ткани щитовидной железы, что позволяет некоторым исследователям расценивать это состояние не только как эутиреоидный зоб, но и как аутоиммунный тиреоидит. Такое структурное изменение щитовидной железы, доказанное биопсией, сопровождается повышением в крови содержания антител к тиреоглобулину. Хотя последнее не является абсолютным признаком этого заболевания, но в сочетании с другими диагностическими тестами допустима такая трактовка имеющейся патологии.
К струмогенам могут быть отнесены и некоторые лекарственные препараты, которые провоцируют развитие истинной патологии щитовидной железы, влияют на эффективность лечения при тиреотоксикозе и иногда способствуют получению неадекватных результатов при исследовании функции щитовидной железы [7].
Механизмы действия на функцию щитовидной железы различных лекарственных препаратов, используемых для лечения больных с неэндокринными заболеваниями, широко изучаются. Известно, что эти препараты могут влиять на несколько компонентов, участвующих в синтезе, секреции и механизме действия тиреоидных гормонов. Это проявляется снижением секреции тиреотропного и тиреоидных гормонов, вытеснением йодтиронинов из связи с транспортными белками, что отражается на результатах определения уровней свободного тироксина и свободного трийодтиронина в крови. Известно, например, влияние p-блокаторов на метаболизм тиреоидных гормонов в организме, а также влияние на функцию щитовидной железы кор- дарона, в молекуле которого содержится 37% йода. Кордарон блокирует функцию щитовидной железы, повышая содержание тиреотропного гормона, влияя к тому же и на рецепторы тиреоидных гормонов. При структурно-измененной щитовидной железе кордарон способен вызвать у больных и тиреотоксикоз.
Литий, используемый в психиатрической практике, может вызвать у больных гипотиреоз в результате подавления протеолиза тиреоглобулина, что уменьшает секрецию тиреоидных гормонов. Это дает возможность использовать литий при лечении больных диффузным токсическим зобом. Однако при определенном состоянии щитовидной железы применение лития может привести к тиреотоксикозу |6].
К струмогенам могут быть отнесены и сульфаниламидные препараты, широко используемые для лечения больных сахарным диабетом типа 2. Эти препараты тормозят синтез и секрецию тиреоидных гормонов [4]. Клинически это проявляется гипотиреозом. Выявлено, что у больных сахарным диабетом типа 2 значительно реже диагностируют аутоиммунный тиреоидит, если им не проводят данную терапию. Следовательно, лекарственные препараты, как и другие струмогены, вызывают и структурные, и функциональные нарушения щитовидной железы.
На функцию щитовидной железы влияют и эндогенные факторы, причем следствие этих влияний не укладывается в самостоятельную нозологическую форму. Известно, что некоторые эндогенные факторы, исключая иммунные нарушения, редко изменяют структуру щитовидной железы, но вызывают снижение или повышение ее функции. Так, глюкокортикоиды, экзогенные или эндогенные, например при стрессе, являются мощными ингибиторами секреции ТТГ и уменьшают его выделение на ТРГ. У больных с надпочечниковой недостаточностью могут появляться симптомы тиреотоксикоза.
При гиперэстрогении у больных повышается содержание общего тироксина в крови за счет увеличения содержания тироксинсвязывающего глобулина, при этом уровень свободного тироксина остается нормальным. Известно также, что эстроген-прогестероновая терапия с целью контрацепции увеличивает титр антител к тиреоглобулину и пероксидазе. У женщин с аутоиммунным тиреоидитом при приеме данных препаратов титр антител значительно выше, чем у лиц с аутоиммунным тиреоидитом, не принимающих эти лекарственные средства.
Выявляются структурные изменения в щитовидной железе и у многих больных с акромегалией. Интересно отметить, что при этом степень увеличения щитовидной железы, как показали проведенные исследования, зависит не от повышенного содержания ТТГ, а от уровня в крови инсулиноподобных ростовых факторов, что указывает на их особую роль в этом процессе.
К эндогенным факторам, влияющим на функцию щитовидной железы, могут быть отнесены и другие менее изученные механизмы. Известно, что симптомы гипотиреоза возникают при хронических неэндокринных заболеваниях, у лиц пожилого возраста, при нарушении энергетического обмена: голодании, нервной анорексии, белковой недостаточности. Это не связано с первичным поражением щитовидной железы, и структура ткани щитовидной железы при этом не изменяется.
Таким образом, взаимосвязь структурных изменений щитовидной железы и проявления ее функциональных нарушений не всегда прослеживается, что необходимо учитывать при постановке диагноза.
Постановка диагноза. Формулировка диагноза заболеваний щитовидной железы во многих случаях представляет большие трудности, учитывая гетерогенность зоба и многофакторность его возникновения.
Несомненно, преимущество в выборе диагноза следует отдавать симптомам, характеризующим функцию щитовидной железы, т. е. прежде всего следует указать наличие тиреотоксикоза, эутиреоза или гипотиреоза.
Лабораторные методы диагностики позволяют уточнить диагноз заболевания, но без учета клинических симптомов могут быть ошибки в их трактовке. Так, при климаксе в крови может наблюдаться повышение содержания ТТГ при интактной щитовидной железе. Повышенный титр антител к тиреоглобулину и к пероксидазе тироцитов может быть получен у больных с неэндокринными заболеваниями при приеме препаратов, влияющих на характер иммунного ответа.
Необходимо учитывать некоторые трудности при оценке симптомов как тиреотоксикоза, так и гипотиреоза. Например, при тиреотоксикозе у больных может быть претибиальная микседема. Вместо снижения массы тела, что характерно для этой группы больных, может определяться ее прибавка. У больных гипотиреозом вместо брадикардии могут быть тахикардия и артериальная гипертензия, нормализующиеся при назначении этим больным тиреоидных гормонов. При аутоиммунном тиреоидите, чаще протекающем с гипо- и эу- тиреозом, возможно появление и признаков тиреотоксикоза. Все эти симптомы имеют известные патогенетические механизмы, но во многом усложняют постановку диагноза и создание классификации заболеваний щитовидной железы с учетом всех особенностей их течения.
Э. П. Касаткина [3] дала удачную характеристику нетоксического зоба. Действительно, зоб может быть йоддефицитным, йоднедефицитным и смешанным, что, несомненно, определяет тактику лечения больных, но для этого надо быть уверенным в том, что одному больному надо назначить только препараты йода, а другому они не показаны.
Термин «йоднедефицитный зоб» лучше заменить «струмогенным зобом». Это тоже общее название, но оно все же указывает на возможную роль струмогенов в развитии зоба.
Следует, по-видимому, термин «нетоксический зоб» заменить термином «эутиреоидный зоб», так как он более четко характеризует данное функциональное состояние. В расшифровке диагноза, на наш взгляд, следует указывать на йоддефицитный, струмогенный и йоддефицитно-струмогенный зоб, если к этому есть определенные показания. При обнаружении в щитовидной железе лимфоидной инфильтрации и при выраженном диффузном или узловом зобе на данном этапе знаний выявить первичность или вторичность этого патологического процесса не представляется возможным. Тактика ведения таких больных зависит от клинической картины заболевания.
Таким образом, представленный материал показывает, что существует еще много нерешенных вопросов по характеристике заболеваний щитовидной железы ввиду их гетерогенности, что, несомненно, затрудняет подбор адекватной терапии.
Наибольшие трудности представляет, конечно, подбор лекарственных препаратов при эутиреозе и структурных изменениях щитовидной железы. При йоддефицитном зобе больным назначают йодсодержащие препараты. При эутиреоидном зобе и структурных изменениях щитовидной железы назначение йодистых препаратов должно проводиться, как уже было указано, только с учетом степени тяжести йоддефицита, особенно детям и подросткам в период полового созревания, беременным женщинам, учитывая тот факт, что йод проходит через плаценту и поэтому может неблагоприятно влиять на функцию щитовидной железы плода. Детям при йоддефицитном зобе лучше рекомендовать назначение комбинированной терапии тироксином и йодидом калия.
Врожденные дефекты структуры щитовидной железы могут отмечаться на уровне этапов синтеза тиреоидных гормонов, что может приводить к фор-
мированию зоба по аналогичным механизмам, т. е. за счет дефицита йодной ауторегуляции (вследствие врожденного дефицита йода и стимуляции ТТГ). Назначение этим больным йодистых препаратов нецелесообразно. Больным назначают терапию тиреоидными препаратами, если выявляют признаки гипотиреоза. Такое лечение проводится и при струмогенном зобе, так как пока нет других подходов к лечению таких больных.
Следует учитывать, что хороший терапевтический эффект при лечении узлового или многоузлового зоба может быть получен при назначении тиреоидных препаратов только больным при явном клиническом и субклиническом гипотиреозе. В других случаях такое лечение может оказаться неэффективным. Этим больным показано оперативное лечение прежде всего ввиду возможного развития злокачественного образования. Кроме того, показано, что при рецидиве узлового зоба его структура не всегда соответствует морфологической картине основного заболевания, так как может возникать и новый вид патологии, в том числе рак щитовидной железы |1].
Таким образом, краткое изложение некоторых актуальных вопросов, касающихся структурных и функциональных изменений щитовидной железы при ее патологии в плане трактовки диагноза и подходов к лечению, несомненно, может вызвать желание специалистов принять участие в обсуждении этой сложной проблемы.