Неопластический процесс что это означает в молочной железе
Рак молочной железы – одно из самых распространенных заболеваний среди женщин, составляет около 18 % в структуре женской онкопатологии и является одной из основных причин смерти женщин после 50 лет, страдающих онкологическими заболеваниями. Обращает на себя внимание тот факт, что одним из факторов риска развития рака молочной железы (РМЖ) является фиброзно-кистозная мастопатия (ФКМ), частота встречаемости которой в популяции доброкачественных заболеваний молочных желез достигает 30–70 % случаев [4].
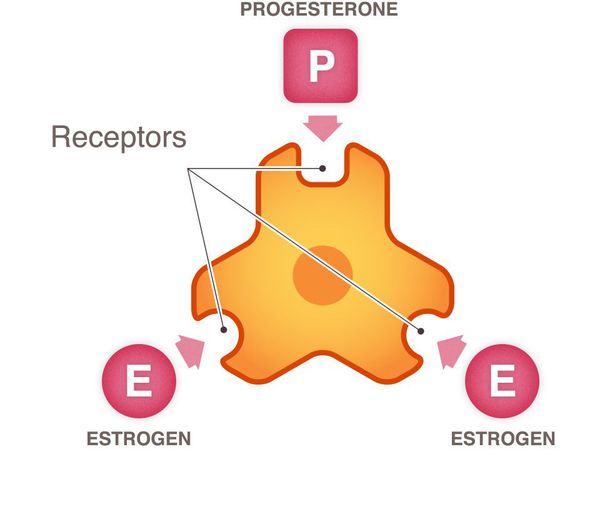
Согласно данным литературы, развитие доброкачественной дисплазии молочных желез связано с инициирующим влиянием гиперэстрогении на фоне абсолютной или относительной недостаточности прогестерона, в то же время, гиперэстрогения является одним из ведущих патогенетических факторов развития РМЖ [3].
Как известно, характерным морфологическим признаком фиброзно-кистозной мастопатии является нарушение соотношения соединительнотканных и эпителиальных компонентов в ткани молочной железы на фоне диффузных гиперпластических и регрессивных процессов [10]. Между тем рак молочной железы – это неопластический процесс, характеризующийся «безудержной» пролиферацией атипичных клеток, связанной с экспрессией протоонкогенов на фоне подавления активности супрессирующих генов и генов апоптоза [5, 6, 10]. К общим закономерностям развития малигнизации клеток различной морфофункциональной организации относятся аплазия, метаплазия, дисплазия, а также формирование инвазивного, деструктивного роста и метастазирование малигнизированных клеток. Клинически значимые метастазы появляются лишь после многоэтапного отбора и прогрессирования чрезвычайно агрессивных атипичных клеток на фоне многократных генных мутаций и хромосомных аббераций или эпигеномных механизмов действия разнообразных канцерогенов физической, химической и биологической природы [1, 3, 9].
Среди химических канцерогенов эндогенной природы ведущее значение имеют эстрогены – мощные стимуляторы пролиферативной активности клеток репродуктивной системы у женщин [3, 11,6].
Одной из актуальных проблем современной онкологии является установление механизмов трансформации доброкачественной дисплазии молочной железы в неопластический процесс, в частности роли гормонального дисбаланса в виде абсолютной или относительной гиперэстрогении в инициации процессов малигнизации эпителиальных клеток молочной железы.
В связи с вышеизложенным, считаем целесообразным провести сравнительную оценку изменений гормонального баланса у пациенток с фиброзно-кистозной мастопатией (с преобладанием фиброзного компонента) и при развитии начальных стадий узловой формы рака молочной железы.
Цель исследования
Установить особенности нарушений содержания в крови гормонов (фолликулостимулирующего гормона, прогестерона, эстрадиола и кортизола), регулирующих процессы пролиферации и дифференцировки органоспецифических клеточных элементов и функциональную активность репродуктивных органов, при доброкачественной дисплазии молочных желез – фиброзно-кистозной мастопатии и узловой форме рака молочной железы без метастазов.
Материалы и методы исследования
Для решения поставленных в работе цели и задач проводилась сравнительная оценка содержания в крови пациенток с фиброзно-кистозной мастопатией и узловой инфильтрирующей протоковой формой рака молочной железы гормонов эстрадиола, прогестерона, фолликулостимулирующего гормона (ФСГ), кортизола. Исследование гормонального статуса проведено однократно в момент поступления пациенток в стационар, до проведения лечебных мероприятий, на кафедрах хирургии и онкологии ФПК и ППС (кафедра факультетской хирургии и онкологии) на базе НУЗ «Дорожная клиническая больница на станции Саратов II» ОАО «РЖД» в период с 2013–2016 гг.
С целью верификации диагноза были использованы традиционные методы обследования, включающие осмотр и пальпацию опухоли, лимфатических узлов, а также маммографию, ультразвуковую диагностику, методы цитологического и патоморфологического анализа, оценку экспрессии эстрогенов и прогестинов в клетках рака молочной железы.
В каждую из групп наблюдения было включено по 30 пациенток в возрасте 50–60 лет (постменопаузальный и климактерический периоды).
В 1-ую группу были включены пациентки с узловой инфильтрирующей протоковой формой рака молочной железы без метастазов (стадии T1-2N0M0 по системе классификации злокачественных опухолей TNM, издание 6, 2006 г.). Другие морфологические формы РМЖ: дольковый рак, инфильтрирующий протоковый рак с преобладанием внутридолькового компонента и др., были исключены из исследования.
Во 2-ую группу включено аналогичное число пациенток с фиброзно-кистозной мастопатией с преобладанием фиброзного компонента.
В 3-ую группу (контроля) включены 30 пациенток соответствующего возраста без клинически выраженных проявлений какой-либо соматической или гинекологической патологии.
Содержание гормонов в крови проводилось методом твердофазного иммуноферментного анализа с использованием реактивов фирмы «DRG» (Германия) и «АлкорБио» (Санкт-Петербург). Результаты исследований обработаны с использованием программы «MicrosoftExcel, 97 SR-1» (Microsoft, 1997), «Statistica 99» (версия 5,5 А, «Statsoft, Inc» Москва, 1999), позволяющим определять величину критерия достоверности Стьюдента, достоверности различий.
Результаты исследования и их обсуждение
Прежде всего была проведена сравнительная оценка содержания эстрогенов в крови пациенток с узловой инфильтрирующей протоковой формой РМЖ и фиброзно-кистозной мастопатией с преобладанием фиброзного компонента.
Как оказалось, при той и другой формах патологии, т.е. при развитии неоплазии и доброкачественной дисплазии молочной железы имело место резкое возрастание уровня эстрадиола в крови. Однако уровень эстрадиола в крови у пациенток при РМЖ был значительно выше такового показателя у пациенток с фиброзно-кистозной мастопатией (таблица).
Показатели гормонального статуса крови при фиброзно-кистозной мастопатии с преобладанием фиброзного компонента и узловой форме рака молочной железы у пациенток климактерического и постменопаузального возрастных периодов
ФКМ с преобладанием фиброзного компонента
Примечание: Р – рассчитано по отношению к соответствующим показателям группы контроля; Р1 – рассчитано по отношению к соответствующим показателям у пациенток с ФКМ.
Как известно, важную роль в регуляции метаболических процессов и дифференцировки клеточных элементов репродуктивных органов отводится прогестинам, обеспечивающим в определенной степени антиэстрогенный эффект на метаболические и пролиферативные процессы. Последнее определило характер исследования содержания прогестерона в крови пациенток указанных групп наблюдения.
Результаты проведенных нами исследований позволили обнаружить, что развитие фиброаденомы молочной железы сопровождалось резким возрастанием уровня прогестерона в крови, в то время как формирование локальных стадий узловой формы РМЖ имело место на фоне некоторого снижения уровня прогестерона по сравнению с показателями контроля. Таблица.
Касаясь характера изменений центрогенных влияний ФСГ на органы репродуктивной системы, следует отметить, что уровень этого гормона в крови при фиброзно-кистозной мастопатии значительно снижался по сравнению с показателями контроля на фоне, как указывалось выше, возрастания уровня эстрадиола и прогестерона у пациенток данной группы наблюдения. Указанный факт свидетельствует о сохранении принципа «обратной связи» или «плюс-минус взаимодействия» между гипоталамо-гипофизарно-надпочечниковой и гонадной системами, а также органами и тканями, обеспечивающими внегонадный синтез половых гормонов в постменопаузальном периоде. Таблица.
В группе пациенток с узловой формой РМЖ уровень ФСГ в крови практически не изменялся по сравнению с таковым показателем контроля, несмотря на резкое возрастание содержания эстрадиола и снижение количества прогестерона в крови. Таким образом, формирование начальных стадий неоплазий молочной железы сочеталось с выраженной гиперэстрогенией периферического происхождения при отсутствии возрастания активирующих центрогенных влияний гипоталамо-гипофизарной системы на органы и ткани – продуценты половых гормонов. При этом избыточная концентрация эстрадиола внегонадного происхождения на фоне недостаточной продукции прогестерона не обеспечивает тормозного эффекта на продукцию ФСГ.
Сравнительный анализ содержания кортизола в крови пациенток с указанными формами патологий молочных желез свидетельствовал об отсутствии каких-либо изменений уровня этого гормона в крови по сравнению с показателем контроля как в группе пациенток с фиброзно-кистозной мастопатией, так и с узловой формой рака молочной железы. Таблица.
Таким образом, сравнительная оценка состояния гормонального баланса в системе ФСГ, эстрадиола, прогестерона, кортизола при доброкачественной дисплазии и неоплазии молочной железы позволила обнаружить принципиальные различия в соотношении содержания указанных гормонов. Так, в крови пациенток при ФКМ имело место снижение уровня ФСГ и возрастание уровня эстрадиола в крови, при одновременном усилении синтеза прогестерона. В крови пациенток с узловой формой РМЖ (T1-2N0M0) имело место резкое возрастание уровня эстрадиола, выраженного в значительно большей степени, чем при ФКМ, на фоне падения уровня прогестерона и нормального содержания ФСГ.
В соответствии с данными литературы, механизмы активирующего влияния эстрогенов на ткань молочной железы включают прямую стимуляцию клеточной пролиферации за счет воздействия на ДНК при взаимодействии гормона с ядерным рецептором с последующей мобилизацией коактиваторов и формированием транскрипционного комплекса. В то же время, эстрогениндуцированные белки стимулируют пролиферацию клеток эпителия альвеол и протоков, которые, в свою очередь, начинают синтезировать собственные факторы роста. Одновременно возникает стимуляция продукции TGFα, инсулиноподобного фактора роста (IGF) и подавление продукции трансформирующего фактора роста бета (TGF-betа) [9, 8, 13].
Как известно, TGFα – относится к семейству эпидермального фактора роста, стимулирующего митотическую активность клеток эпителиального происхождения. В то же время, TGF-betа тормозит деление опухолевых клеток, активирует их дифференцировку [9, 7, 13].
Касаясь значения выявленного нами факта снижения уровня прогестерона в крови пациенток при РМЖ, следует отметить, что прогестерон поддерживает циклическую пролиферацию молочных желез при нормальном менструальном цикле и в течение беременности, в то же время ограничивает пролиферативный эффект эстрогенов в условиях нормы. Таким образом, одним из патогенетических факторов усиления пролиферативных процессов на начальных стадиях РМЖ является недостаточность синтеза прогестинов, обеспечивающих антагонизирующие эффекты в отношении действия эстрогенов на пролиферативную активность эпителиальных клеток молочной железы. В то же время при ФКМ имеет место резкое увеличение содержания прогестерона в крови и соответственно усиление его антиэстрогенных эффектов.
Как известно, источником эстрогенов в постменопаузальном и климактерическом периодах у женщин является жировая ткань, где происходит тканевая конверсия стероидов при участии фермента ароматазы, активируемого в свою очередь провоспалительными цитокинами: Il-1,6, TNFα и другими соединениями. В то же время малигнизированнные клетки молочной железы продуцируют ряд цитокинов и гормонов, в частности эстрогенов. Проведенные нами ранее клинико-лабораторные исследования цитокинового профиля крови при узловой форме РМЖ (T1-2N0M0) позволили обнаружить возрастание в крови содержания Il1,6, TNF, индуцирующих экстрагонадный синтез эстрогенов [12].
Активация эстрогензависимых генов и усиление продукции эстрогенов при РМЖ обеспечивается не только гормон-рецепторным взаимодействием, но и при участии многофункциональных белков jun и fos. В условиях внегонадного синтеза эстрогенов в климактерическом и постменопаузальном возрастных периодах обнаруживаются значительные количества генотоксических метаболитов с проканцерогенным действием [2, 3].
Резюмируя вышеизложенное, следует заключить, выявленное нами на локальных стадиях узловой формы РМЖ резкое усиление синтеза эстрогенов формируется при отсутствии изменений уровня ФСГ в крови пациенток, т.е. на фоне нормальной функциональной активности гипоталамо-гипофизарной системы. Этот факт свидетельствует об инициирующей роли в развитии гиперсэстрогении при РМЖ, нарушений внегонадной тканевой конверсии стероидов без усиления активирующего влияния ФСГ. Действительно, резкое возрастание уровня эстрадиола в период малигнизации и промоции атипичных клеток указывает на нарушение ряда этапов превращения прогненолона в андрогены с последующей трансформацией в эстрогены при одновременном подавлении синтеза прогестина.
В процессе развития начальных стадий РМЖ так же, как и при формировании ФКМ, отсутствуют изменения содержания кортизола в крови, что свидетельствует о том, что начальные этапы малигнизации клеток не связаны с изменением баланса глюкокортикоидов – гормонов адаптации.
Выводы
1. Развитие процессов малигнизации и промоции клеток на начальных стадиях узловой формы рака молочной железы у пациенток постменопаузального и климактерического возрастных периодов обнаруживало параллелизм с резким увеличением содержания в крови эстрогенов на фоне абсолютного дефицита прогестерона. Развитие абсолютной гиперсэстрогении при неоплазии молочных желез не связано с усилением центрогенного влияния на процессы тканевого внегонадного синтеза половых гормонов со стороны гипоталамо-гипофизарной системы, на что указывает отсутствие изменений уровня ФСГ в крови пациенток с неоплазией молочной железы.
2. Характерной особенностью гормональных нарушений при доброкачественной дисплазии молочной железы – фиброзно-кистозной мастопатии с преобладанием фиброзного компонента у пациенток постменопаузального и климактерического возрастных периодов является гиперпродукция эстрадиола и прогестерона и оказание ими тормозного влияния на синтез ФСГ.
Усиление внегонадного синтеза эстрогенов и прогестерона при фиброзно-кистозной мастопатии, возможно, приводит к образованию ряда промежуточных генотоксических продуктов метаболизма стероидов, способных вызвать экспрессию протоонкогенов. Последнее находит аргументацию в том факте, что фиброзно-кистозная мастопатия в значительном проценте наблюдений является фактором риска развития РМЖ.
3. Уровень глюкокортикоидов остается в пределах нормы при узловой инфильтрирующей протоковой форме РМЖ и ФКМ с преобладанием фиброзного компонента, что свидетельствует об отсутствии их влияния на развитие начальных стадий малигнизации эпителиальных протоковых клеток молочной железы и формирование пролиферативно-диспластических процессов при ФКМ.
Что такое новообразование молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ивашков В. Ю., маммолога со стажем в 10 лет.
Определение болезни. Причины заболевания
Новообразования груди бывают доброкачественные и злокачественные.
Доброкачественные новообразования, в отличие от злокачественных опухолей:
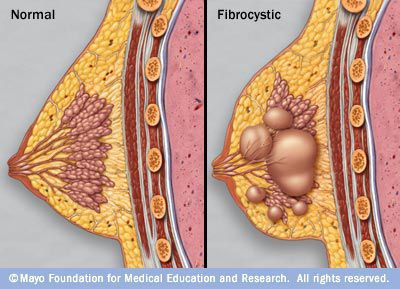
Доброкачественные новообразования могут встречаться как у женщин, так и у мужчин. Существует много типов доброкачественных новообразований молочной железы. Зачастую приходится встречаться с диагнозом фиброзно-кистозная мастопатия, который описывает целую группу доброкачественных новообразований молочной железы.
Доброкачественные новообразования молочных желез встречаются очень часто. Так, в РФ 9 из 10 женщин имеют доброкачественные изменения ткани молочной железы.
Точная причина доброкачественных новообразований молочных желез неизвестна. Известно, что клетки в организме делятся и растут с определенной скоростью. Как правило, организм способен сбалансировать рост и деление клеток. Когда старые или поврежденные клетки умирают, они автоматически заменяются новыми здоровыми клетками. В случае с доброкачественными образованиями скорость деления клеток нарушается, что приводит к локальному росту железистой ткани молочных желез.
Существует множество доброкачественных опухолей, которые развиваются в ткани молочной железы, название опухоли зависит от ткани, которая является источником роста, так, липома молочной железы, например, растет из жировых клеток, а миома — из мышечной ткани.
Аденомы молочных желез образуются в тонком слое ткани, который покрывает железистые дольки молочной железы. Несмотря на разнообразие новообразований молочных желез, наиболее часто встречаются фиброаденомы молочной железы.
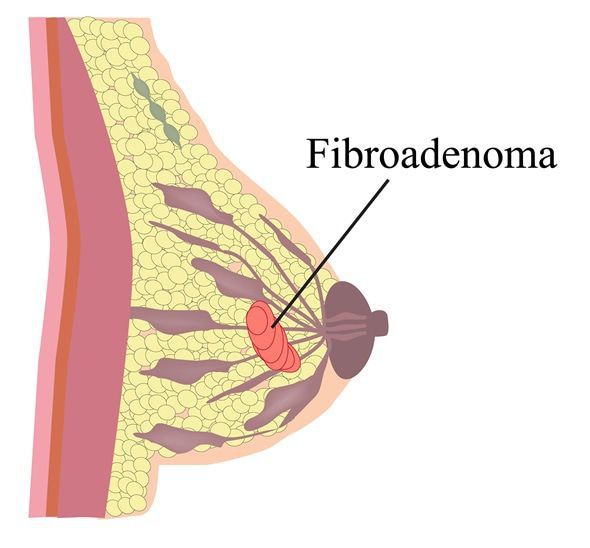
Фиброаденома — это доброкачественная опухоль в груди, которая обычно встречается у женщин в возрасте до 30 лет.
Около 70% женщин в России либо встречались с данным диагнозом, либо не знают о наличии у них фиброаденомы молочной железы. Данная опухоль состоит из так называемой стромальной, или соединительной ткани. Фиброаденомы могут встречаться в одной или обеих молочных железах. Фиброаденома плотная, округлой формы, подвижна под кожей.
На образование фиброаденомы влияет совокупность факторов. Гормоны, такие как эстроген, играют важную роль в росте и развитии фиброаденомы. Существуют данные, что прием оральных контрацептивов в возрасте до 20 лет повышает риск развития фиброаденом. Влияние гормонального фона можно подтвердить тем, что фиброзные новообразования молочных желез могут интенсивно расти во время беременности, а во время менопаузы их размер сокращается.
Существует два типа фиброаденом:
Простые фиброаденомы не повышают риск развития рака молочной железы. Сложные фиброаденомы содержат другие компоненты, такие как кисты, заполненные жидкостью, которые иногда содержат отложения кальция. Сложные фиброаденомы могут незначительно увеличить риск развития рака молочной железы. Американское онкологическое сообщество утверждает, что женщины со сложными фиброаденомами имеют в полтора раза больший риск развития рака молочной железы, чем женщины без таковых.
Рак молочной железы возникает, когда ДНК клетки повреждена, но почему и как эта ДНК повреждается, пока неизвестно. Это может быть генетическое или экологическое воздействие, или в большинстве случаев сочетание обоих факторов. Но большинство пациентов никогда не узнают, что именно вызвало их рак.
Факторы риска, связанные с раком молочной железы:
Если у близких родственников был диагностирован рак молочной железы или яичников, у человека высокий риск развития рака молочной железы в будущем. Риск увеличивается, если родственнику был поставлен диагноз до 50 лет. У женщин с ранней менструацией (до 12 лет), поздней менопаузой (после 55 лет), родивших первого ребенка после 27 лет или никогда не рожавших, риск развития рака молочной железы выше, чем в остальной популяции. Мутации в определенных генах, такие как BRCA1 и BRCA2, могут увеличить риск развития рака молочной железы. Наличие мутаций выясняется с помощью генетического теста, который необходимо выполнить женщинам, у которых есть отягощенный семейный анамнез. Лица с этими мутациями генов могут передавать мутацию гена своим детям.
Другие факторы риска:
Симптомы новообразования молочной железы
Для фиброаденомы характерно наличие плотного округлого образования, которое легко смещается относительно ткани молочной железы. Как правило, безболезненное, однако некоторые пациентки отмечают ощущение болезненности, связанное с менструальным циклом. Если фиброаденома находится близко к поверхности кожи, возможна деформация кожного покрова, что может быть визуально заметно для пациентки.
Кисты молочных желез обычно бессимптомны, если размер кисты зависит от менструального цикла, возможно ощущение набухания молочной железы перед менструациями.
Внутрипротоковая папиллома имеет патогномоничный признак — густые кровянистые выделения из соска. Возможна пальпация самого образования, если оно располагается поверхностно.
Листовидные опухоли и радиальный рубец зачастую проявляют себя только наличием образования в ткани молочной железы, болей нет.
Рак молочной железы имеет некоторые характерные признаки:
1. наличие опухолевого узла в молочной железе;
2. симптом площадки;
4. увеличение подмышечных лимфоузлов;
5. иногда выделения из соска.
Патогенез новообразования молочной железы
Развитие новообразований молочной железы — процесс, который запускается благодаря совокупности различных факторов: гормонального фона, стресса, условий окружающей среды. Особенностью доброкачественных образований — фиброаденом, липом и кист — является тот факт, что в любом случае процесс деления клеток внутри этих образований находится под контролем иммунной системы организма. То есть эти образования никогда не могут разрастись до неконтролируемых размеров или распространиться по лимфатической системе.
Кисты в молочной железе образуются в результате гиперпродукции секрета протоков млечных путей, таким образом происходит формирование мешочков, заполненных содержимым. Фиброаденома — разрастание соединительной ткани. И кисты, и фиброаденомы очень часто сочетаются, поэтому подобное состояние называется фиброзно-кистозная мастопатия.
Что касается злокачественных новообразований молочной железы, то тут механизм немного другой. Поврежденные клетки нашего организма могут размножаться, создавая еще более поврежденные клетки и вызывая рост опухоли. Гормоны нашего организма и химические вещества могут ускорить рост этих мутировавших клеток. Лимфатические и кровеносные сосуды могут переносить рак в другие области тела. Процессы злокачественного роста запускаются после повреждения клеток. Здоровые клетки являются основными строительными блоками всех тканей и органов в организме. Но когда ДНК клетки повреждена, мутировавшие клетки начинают быстро воспроизводиться, не следуя какому-либо плану. Агрессивный рост клеток образует опухоль. Эти аномальные клетки или группы клеток перерастают в болезнь, известную как рак молочной железы, и могут распространяться на другие части тела.
Рост и распространение рака молочной железы подпитывается нормальными химическими веществами организма, такими как эстроген, прогестерон и ген HER2/neu (фактор роста). Каждый из этих трех химических компонентов является важным в норме, однако когда клетка становится раковой, эти химические вещества ускоряют рост клеток рака молочной железы.
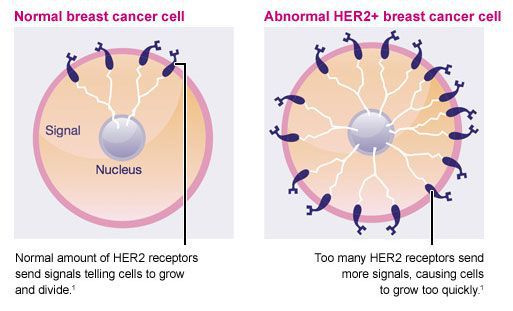
Здоровые рецепторы HER2 — это белки, которые помогают управлять тем, как клетка молочной железы растет, делится и ремонтирует себя. Однако примерно у четверти всех больных раком молочной железы ген HER2 функционирует неправильно. Он создает избыточное количество копий самого себя в процессе, известном как «амплификация гена HER2». Затем эти дополнительные гены инструктируют клетки создавать слишком много рецепторов HER2, что называется «сверхэкспрессией белка HER2». Конечным результатом является то, что клетки молочной железы растут и делятся неконтролируемым образом.
Классификация и стадии развития новообразования молочной железы
Новообразования молочных желез делятся на 2 вида:
Доброкачественные образования:
Гиперплазия — чрезмерный рост (пролиферация) клеток долек или протоков молочной железы. Существует два основных типа гиперплазии — обычный и атипичный. Оба повышают риск рака молочной железы, но атипичная гиперплазия делает это в большей степени. [1]
Кисты представляют собой заполненные жидкостью мешочки, которые почти всегда доброкачественны. Кисты чаще встречаются у женщин в возрасте 35-50 лет.
Внутрипротоковые папилломы — это локальное разрастание стенки млечного протока в груди. Они обычно располагаются близко к соску и могут вызывать боль. Вы можете почувствовать уплотнение вблизи ареолы. Типичным признаком папилломы являются темные кровянистые выделения из соска. Они чаще всего встречаются у женщин в возрасте 35-55 лет. Внутрипротоковые папилломы (ВПП) удаляются хирургическим путем и не требуют дальнейшего лечения. [2] Если у вас одна ВПП, она не увеличивает риск развития рака молочной железы(в случае отсутствия аномальных клеток или клеток протоковой карциномы in situ (DCIS). [3] Наличие 5 или более ВПП может увеличить риск рака молочной железы. [4]
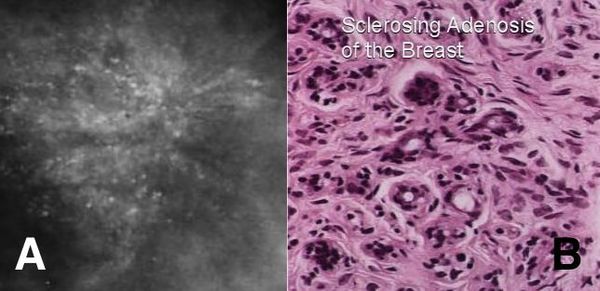
Склерозирующий аденоз состоит из небольших уплотнений, состоящих их увеличенных долек молочной железы. Может вызывать боль, не связанную с менструальным циклом. Склерозирующий аденоз можно увидеть на маммограмме.
Поскольку он имеет неровные контуры, он может быть ошибочно принят за рак молочной железы. Для исключения рака молочной железы может потребоваться биопсия. Склерозирующий аденоз не нуждается в лечении. [5] Некоторые исследования показали, что склерозирующий аденоз несколько увеличивает риск развития рака молочной железы, а другие не обнаружили увеличения риска. [6]
Радиальный рубец (рубец Земба) имеет сердцевину волокон соединительной ткани. Хотя радиальный рубец может выглядеть как рак молочной железы на маммограмме, он не являются раком. Радиальный рубец удаляется хирургическим путем, но не требует дальнейшего лечения. Исследования показали, что радиальный рубец не увеличивает риск развития рака молочной железы. [7]
Листовидная опухоль — это редкая опухоль молочной железы, которая состоит из соединительной (стромальной) ткани. Чаще всего встречаются у женщин в возрасте 40 лет. Женщины с синдромом Ли-Фраумени (редкое наследственное генетическое состояние) имеют повышенный риск развития подобных опухолей. Большинство листовидных опухолей являются доброкачественными (не раковыми), но 1 из 4 из этих опухолей являются злокачественными (рак).
Злокачественные новообразования молочных желез:
Рак молочной железы — заболевание неоднородное. Существует большое количество различных подтипов рака молочной железы, каждый из которых имеет свои особенности диагностики и лечения.
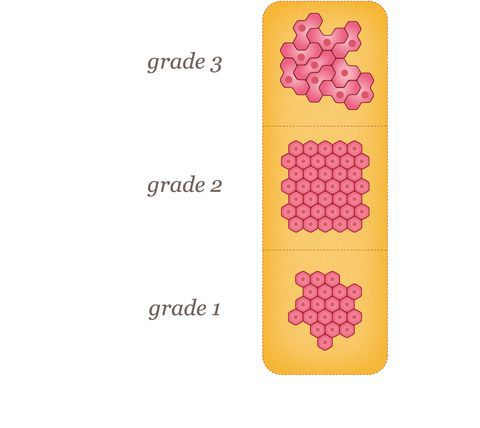
Во-первых, существуют различные типы дифференцировки:
1. низкий класс (1) — хорошо дифференцированный;
2. промежуточный класс (2) — умеренно дифференцированный;
3. высокий класс (3) — плохо дифференцированный.
Высокодифференцированные опухоли больше похожи на нормальную ткань молочной железы под микроскопом. Низкодифференциированные опухоли выглядят менее похожими на нормальную ткань и имеют тенденцию быть более агрессивными. Стадирование рака молочной железы осуществляется по системе TNM, в которой учитывается размер опухоли, состояние региональных лимфоузлов и наличие отдаленных метастазов. Прогноз для пациента очень сильно зависит от стадии рака молочной железы.
Осложнения новообразования молочной железы
В группе доброкачественных новообразований осложнения встречаются относительно редко. Крупные фиброаденомы и листовидные опухоли могут вырастать до крупных размеров, что приводит к изменению формы молочной железы и ее деформации. В случае беременности данная ситуация может осложниться лактостазом и маститом. Крупные кисты молочных желез в некоторых случаях могут инфицироваться, что в дальнейшем приводит к развитию инфекционных осложнений в виде абсцесса или флегмоны молочной железы. Наиболее грозным осложнением новообразований молочных желез является рак молочной железы. Однако злокачественное перерождение происходит достаточно редко, особенно в случае фиброаденомы молочной железы. Относительно чаще злокачественной трансформации подвергается дольковая или протоковая гиперплазия.
В случае обнаружения, развития и последующего лечения рака молочной железы возможно возникновение таких осложнений, как лимфостаз или лимфедема, которые проявляются появлением стойкого отека руки на оперированной стороне. [8] Однако данное состояние эффективно поддается лечению с помощью наложения лимфовенозных анастомозов и пересадки лимфатических узлов. [9]
Диагностика новообразования молочной железы
Существуют различные эффективные методы диагностики новообразований молочных желез. Ключом к постановке правильного диагноза является определение того, является ли опухоль доброкачественной или злокачественной. [10] Только гистологическое исследование может с уверенностью определить эти характеристики опухоли. Самым первым способом диагностики является самообследование молочных желез.
Если вам удалось обнаружить подозрительные образования, необходимо обратиться к специалисту-онкологу для проведения полного обследования молочных желез.
Основные инструментальные методы для диагностики новообразований молочных желез:
3. МРТ молочных желез
Доброкачественные опухоли часто имеют четко выраженные границы, что позволяет диагностировать их как доброкачественные. Также необходимо сдать анализы крови на наличие маркеров рака, например, СА 153. В случаях, когда клиническая картина сомнительна, необходимо провести биопсию опухоли, чтобы определить, является ли она доброкачественной или злокачественной. Биопсия будет более или менее инвазивной в зависимости от местоположения опухоли. Наиболее эффективным методом для биопсии образований молочной железы является кор-биопсия. [11] Суть методики состоит в заборе столбика тканей подозрительного образования с дальнейшим гистологическим исследованием. В случае, если образование злокачественное — необходимо определить рецептурный статус, что позволит начать грамотное и специализированное лечение.
Лечение новообразования молочной железы
Не все доброкачественные опухоли нуждаются в лечении. Если опухоль небольшая и не вызывает никаких симптомов, необходимо осуществлять динамическое наблюдение.
Фиброаденому не обязательно удалять. В зависимости от симптомов, семейной истории, данных УЗИ врач решает: удалить фиброаденому или нет. Фиброаденомы, которые не растут и, безусловно, не являются злокачественными, достаточно контролировать по УЗИ и маммографии.
Показания для удаления фиброаденомы:
1. размер более 5 мм;
2. фиброаденома влияет на естественную форму груди;
3. фиброаденома вызывает боль;
4. обеспокоенность развитием рака;
5. наличие рака в семейной истории;
6. сомнительные результаты биопсии.
После удаления фиброаденомы рекомендовано следующее лечение:
1. Прожестожель 1% 1 р/сут. втирать в каждую железу 3 месяца;
2. Аевит 1 драже 2 р/сут.;
3. Валерианы экстракт 1 таб/3р/сут.;
4. Мастодинон 1 таб 2р/сут. или 30 капель 2р/сут. 3 мес, месяц перерыв, еще 3 месяца;
Основным видом лечения листовидных опухолей является хирургический. [12] Листовидные опухоли могут рецидивировать при недостаточном удалении. По этой причине их необходимо удалять вместе с краем нормальной ткани молочной железы. В некоторых случаях может потребоваться мастэктомия. Злокачественные листовидные опухоли отличаются от рака молочной железы. Они плохо реагируют на гормональную терапию или химиотерапевтические препараты, которые используются для лечения рака молочной железы. Злокачественные листовидные опухоли необходимо лечить по тем же принципам, что и саркомы.
Лечение внутрипротоковой папилломы — хирургическое, удаление новообразования вместе протоком молочной железы. Протоковая, или дольковая гиперплазия, как правило, в лечении не нуждается. Однако если при выполнении пункционной биопсии были получены атипические клетки, необходимо выполнить кор-биопсию молочной железы или секторальную резекцию, чтобы достоверно исключить злокачественное новообразование.
Прогноз. Профилактика
Доброкачественные новообразования молочной железы — это не рак молочной железы. Однако некоторые типы (особенно те, в которых по данным биопсии присутствуют аномальные клетки) повышают риск рака молочной железы. В этом случае стоит осуществлять серьезный контроль за новообразованиями и при необходимости удалять их.
Существуют некоторые факторы, которые могут увеличить риск развития доброкачественных новообразований молочной железы:
1. менопаузальная гормональная терапия (использование постменопаузальной заместительной терапии);
2. семейный рак молочной железы или доброкачественные образования молочных желез у членов одной семьи;
3. употребление алкоголя в подростковом возрасте;
4. нарушения менструального цикла;
5. тиреотоксический зоб;
6. нерегулярная половая жизнь.
Факторы, которые снижают риск возникновения новообразований молочных желез:
1. употребление в пищу продуктов, содержащих каротиноиды, например, дыня, морковь, сладкий картофель, орехи и бобы;
2. грудное вскармливание;
3. регулярная половая жизнь.
Женщинам с атипичной гиперплазией (но не обычной гиперплазией) рекомендуется рассмотреть возможность приема тамоксифена для снижения риска развития рака молочной железы. [13] Тамоксифен снижает риск развития рака молочной железы у женщин с атипичной гиперплазией на 86%.