Неполная колоноскопия что это
Несмотря на большую популярность колоноскопии многие пациенты не знают, какой именно отдел кишечника проверяют этим способом. Данная статья поможет ознакомиться со следующими вопросами:
Полный текст статьи:
Эндоскопическое исследование кишечника — это одна из лучших, эффективных и информативных диагностических методик в современной медицине. Ее использование позволяет оценить состояние кишечной стенки и выявить даже небольшие патологические очаги, благодаря чему удаётся своевременно предотвратить развитие многих опасных заболеваний. Наибольшей распространённостью среди всевозможных эндоскопических исследований пользуется колоноскопия.
Этот метод диагностики активно используется для подтверждения диагноза, лечения (небольшие оперативные вмешательства) и даже профилактики.
Колоноскопия — что смотрят?
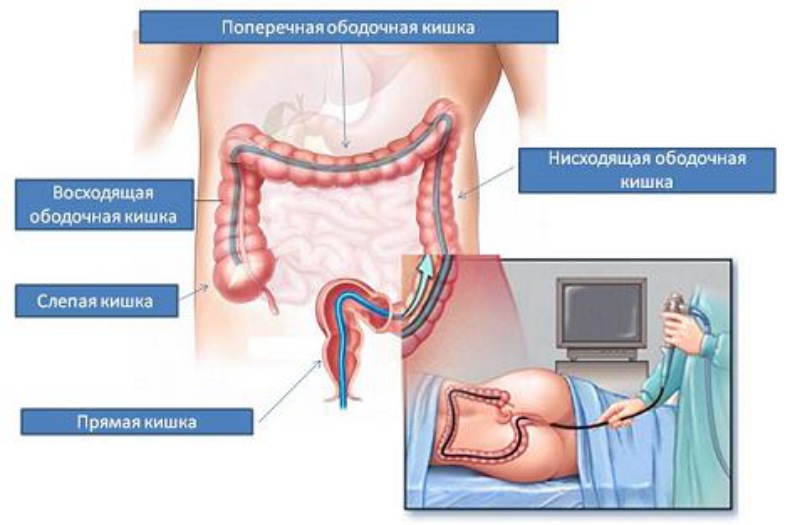
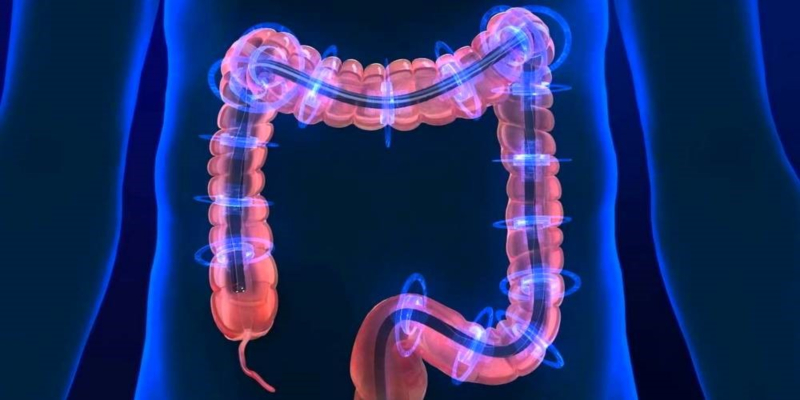
Данная диагностическая процедура назначается при большом количестве состояний, патологических изменений и симптомов. Это может быть подозрение на онкологические процессы (считается «золотым стандартом» в диагностике рака), полипоз, эрозию и многое другое. Ее суть заключается в использовании специального прибора — эндоскопа, который оснащён небольшой камерой, транслирующей изображение на экран врача в режиме реального времени. Данное устройство вводится в задний проход пациента, после чего продвигается по всей длине толстой кишки (около 2 метров).
Несмотря на кажущуюся сложность, эта процедура абсолютно безопасна для здоровья и может проводится без обезболивания. Однако большая часть пациентов предпочитает применение анестезии, помогающей справиться с дискомфортом во время исследования. Это единственная медицинская манипуляция, которая позволяет оценить состояние слизистой оболочки и просвета всей толстой кишки. В отличие от ректороманоскопии, позволяющей оценить только прямую и сигмовидную ободочную кишку, колоноскопия захватывает все его отделы, а именно:
Задаваясь вопросом, какие отделы смотрят при колоноскопическом исследовании, важно понимать, что вне зависимости от локализации патологического очага врач-эндоскопист оценивает толстую кишку на всей протяжённости. Наличие специальной оптической системы, расположенной на конце эндоскопа, даёт возможность получить высококачественное изображение любого участка слизистой оболочки.
Благодаря этому удаётся выявить поражения, тканевые перерождения, очаги кровоизлияния и прочие дефекты даже на ранней стадии развития.
Вывод:
Полноценной информативностью не могут похвастаться аналогичные диагностические процедуры, поэтому проведение колоноскопии не реже одного раза в год является обязательным для лиц, старше 45 лет. Это эффективная профилактика онкологических заболеваний, риск развития которых значительно возрастает именно в этом возрасте.
МРТ кишечника или колоноскопия — что лучше?
Все клиники сети ЦМРТ оснащены современным высокоточным оборудованием. МРТ и другие виды диагностики проводят опытные и квалифицированные специалисты.
Консультация специалиста после диагностики со скидкой 50%.
Одним из самых востребованных разделов клинической медицины является колопроктология. Эта деликатная сфера, призванная решать проблемы толстого кишечника, тесно связана с передовыми технологиями, обеспечивающими точность инструментальной диагностики. Но если раньше основным верификационным инструментом был эндоскопический колоноскоп, то с развитием универсальных методов магнитного резонанса стало возможным в ряде случаев заменить колоноскопию на МРТ кишечника.
Рассказывает специалист ЦМРТ
Дата публикации: 01 Апреля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Чем отличается МРТ кишечника от колоноскопии?
Методы диагностики, позволяющие оценить состояние различных отделов толстого кишечника, подразделяются на инвазивные (проникающие через естественные барьеры) и неинвазивные. Колоноскопия, предусматривающая ректальное введение эндоскопа, относится к инвазивным процедурам. Несмотря на то, что эндоскопический осмотр внутренней поверхности толстой кишки помогает своевременно выявить и предотвратить развитие колоректального рака, многие пациенты по ряду причин уклоняются от данного исследования.
К факторам, повышающим риск развития побочных эффектов, относят пожилой возраст, наличие сопутствующих патологий, колит в стадии обострения. Именно поэтому для пациентов, которые не хотят или не могут пройти колоноскопию, существуют альтернатива – МРТ кишечника.
Магнитно-резонансная томография – это неинвазивный метод диагностики, основанный на способности магнитного поля ориентировать атомы водорода, присутствующие в человеческом теле. В ходе процедуры безопасное электромагнитное излучение проходит сквозь исследуемую область, создавая послойное изображение различных тканевых структур, с визуализацией мельчайших патологических изменений.
МРТ — магнитно-резонансная томография
Золотой стандарт для оценки как структурных, так и функциональных характеристик тканей и органов.
Как проводится колоноскопия: порядок, показания
«Золотым стандартом» диагностики злокачественных новообразований и других заболеваний толстого кишечника является колоноскопия (фиброколоноскопия или ФКС).
Колоноскопия – это эндоскопическое исследование толстой кишки, которое выполняется при помощи специального гибкого оптического прибора (колоноскопа). Оно позволяет оценить состояние слизистой оболочки кишечника и выявить патологические образования даже самых небольших размеров.
Колоноскопия в Эндоскопическом центре Боткинской больницы – это:
Бесплатный приём врача-терапевта перед процедурой
Возможность пройти исследования в день обращения
Врачи-эндоскописты и врачи-анестезиологи Боткинской больницы с опытом большим работы
Исследования без боли и неприятных ощущений
Готовность результатов исследования по окончанию процедуры
Порядок проведения колоноскопии
Для гарантии диагностической точности колоноскопии кишечника крайне важно соблюдать рекомендации врачей на всех этапах, начиная с подготовки и заканчивая непосредственно обследованием.
Подготовка к процедуре
Подготовка к колоноскопии начинается ЗА 3-5 ДНЕЙ до обследования. В это время необходимо:
Соблюдать бесшлаковую диету на основе продуктов с низким содержанием клетчатки. Разрешается употреблять в пищу нежирное мясо, птицу, рыбу в отварном или тушеном виде, творог, йогурты без вкусовых добавок, яйца, белый хлеб, нежирный сыр, макаронные изделия (из муки высшего сорта), сахар или жидкий мед.
Исключить продукты с добавлением неперевариваемых компонентов – косточек, семян, зерен, отрубей и т.д.
Соблюдать питьевой режим. За 3 дня до проведения колоноскопии разрешены соки без мякоти, чай, негазированные неокрашенные напитки, вода, процеженные прозрачные бульоны. Рекомендуемый объем – 2-2,5 литра в день.
Скорректировать прием медикаментов
Важно! При хронических запорах подготовку к исследованию толстой кишки следует начинать за 5-7 дней до колоноскопии. В этом случае бесшлаковую диету рекомендуется дополнить ежедневным приемом слабительных препаратов, назначенных врачом.
Фотогалерея отделения
ЗА 1 ДЕНЬ до диагностической и/или лечебной колоноскопии необходимо:
В ДЕНЬ ПРОЦЕДУРЫ:
Проведение колоноскопии
Колоноскопия кишечника проводится современным гибким видеоколоноскопом, который позволяет получить четкое изображение слизистой толстой кишки, провести биопсию, удалить инородное тело, полип и другие небольшие новообразования. Как правило, колоноскопия делается по следующей схеме:
Через анальное отверстие видеоколоноскоп вводится в прямую кишку. Затем, постепенно продвигая прибор, специалист осматривает толстый и конечную часть тонкого кишечника.
Если необходимо установить природу новообразования, проводится колоноскопия с биопсией, после чего взятый образец тканей отправляется на гистологическое исследование..
Время подготовки заключения
Результаты проведения процедуры
Колоноскопия с седацией
Внутривенная анестезия при ФКС выполняется качественными современными препаратами. Такая процедура имеет ряд преимуществ:
Колоноскопию кишечника с седацией делают при наличии данных электрокардиограммы сроком не позднее 1 месяца. При необходимости это обследование можно пройти в клинике непосредственно перед ФКС.
Важно! В целях предосторожности после ФКС под седацией до конца дня не рекомендовано садиться за руль и выполнять работы, требующие высокой концентрации внимания.
Результат процедуры
По результатам лечебно-диагностической ректосигмоколоноскопии пациент получает:
Наша команда специалистов
Какие отделы кишечника проверяют при колоноскопии
Во время колоноскопии проверяют все отделы толстого кишечника:
Независимо от локализации предполагаемого патологического очага на колоноскопии смотрят состояние толстого кишечника на всей его протяженности.
Показания для проведения колоноскопии
Проверка кишечника с помощью колоноскопии может быть рекомендована лечащим врачом при следующих симптомах:
ФКС также назначается для уточнения диагноза при несоответствии клинической картины данным других проведенных обследований (например, ирригоскопии).
Противопоказания к колоноскопии
Противопоказания к проведению колоноскопии могут быть абсолютными и относительными. К абсолютным относятся все нарушения, при которых возможные риски превышают диагностическую ценность обследования:
Абсолютным противопоказанием является отказ пациента от проведения процедуры даже при наличии рекомендации лечащего врача.
При наличии относительных противопоказаний ФКС рекомендуют временно отложить до улучшения состояния пациента. К ним относятся:
ФКС также может быть перенесена на более поздний срок при некачественной подготовке кишечника – в этом случае получить диагностически точные результаты процедуры невозможно.
Колоноскопия в Клинике МИБС (Санкт-Петербург)
Медицинский координатор
Отделение эндоскопии МИБС предлагает высокоточную видеоколоноскопию, максимально соответствующую диагностическим требованиям направляющего врача (различные режимы визуализации, возможность биопсии и удаления новообразований во время одной процедуры, остановки кровотечений) и самым высоким требованиям к комфорту и безопасности со стороны пациента (колоноскопия во сне, выполнение нескольких эндоскопических исследований во время одного визита).
Что такое колоноскопия?
Эндоскоп снабжен цифровой камерой высокого разрешения с подсветкой (цифровая видеоколоноскопия) и внутренним каналом, через который можно выполнить диагностические манипуляции (например, биопсию подозрительных участков кишечника) и лечебные манипуляции (например, удаление полипов). Для улучшения качества диагностики, современные эндоскопы, применяемые в МИБС, снабжены оптическими фильтрами и системами увеличения. Изображение в различных режимах выводится на большой цветной экран, ведется запись видео для последующего наблюдения в динамике или получения “второго мнения” на консилиуме специалистов.
Для чего выполняется колоноскопия?
Тем, у кого ближайшему родственнику был поставлен диагноз “рак толстой кишки” в возрасте моложе 60 лет, рекомендуется регулярно проходить колоноскопию за 15 лет до достижения этого возраста (при выявлении у родственника колоректального рака в возрасте 55 лет необходимо начинать регулярные обследования кишечника в 55-15=40 лет)
Что выявляет?
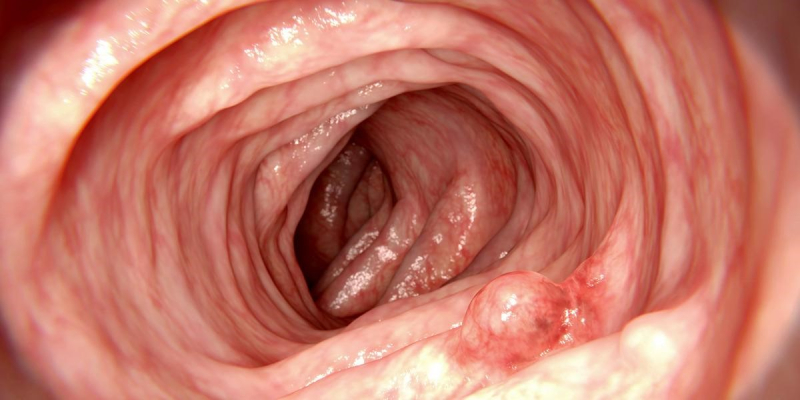
Так выглядит полип кишечника, выявленный во время колоноскопии в рамках онкоскрининга у пациента без каких-либо симптомов
Какие манипуляции?
С помощью этого метода врач может без открытого хирургического вмешательства удалить полипы и довольно большие плоские образования (предраки, доброкачественные аденомы, опухоли кишечника на ранней стадии), провести биопсию патологических образований (в т.ч. выявленных в процессе колоноскопии, без необходимости повторения процедуры), остановить кровотечение, устранить непроходимость кишечника.
Колоноскопия во сне
Преимущества колоноскопии под наркозом (во сне)
Недостатки колоноскопии во сне
Показания к колоноскопии
Наиболее правильным является выполнение квалифицированной колоноскопии по назначению профильного врача (гастроэнтеролог, проктолог, хирург) Клиники МИБС в Санкт-Петербурге или любого другого медицинского учреждения.
К сожалению, некоторые врачи игнорируют современные возможности комплексной диагностики кишечника и желудочно-кишечного тракта в целом, довольствуясь вместо данных видеоколоноскопии менее полными и менее точными данными ирригоскопии (бариевая клизма, рентген кишечника), сигмоскопии или ректороманоскопии (осмотр небольшого участка кишечника), либо не проводят полной диагностики с сочетанием различных методов (например, колоноскопии и МРТ).
Кто назначает колоноскопию?
Какие части кишечника можно увидеть при колоноскопии?
Как проводится колоноскопия
На втором этапе (в отделении эндоскопической диагностики), пациенту, предварительно погруженному в медикаментозный сон, вводится очень гибкий, управляемый тонкий зонд и осторожно проводится в правые отделы толстой кишки.
На третьем этапе, пациент просыпается в удобной кровати, в специальной палате. После короткого периода восстановления и беседы с доктором по результатам исследования, можно следовать домой.
Подготовка к колоноскопии
Для достижения высокого качества подготовки к колоноскопии рекомендуются препараты Мовипреп и Симетикон. Действие препаратов индивидуально, продолжается в среднем в течение 2 часов после каждого принятого литра. Необходимо пройти исследование не позже, чем через 4 часа после окончания приема препаратов.
Рассчитывая временные рамки подготовки к колоноскопии, учитывайте время, необходимое на дорогу до клиники и сон
Если время Вашего исследования до 12:00 (двухэтапная схема)
День накануне исследования:
В день исследования:
Время Вашего исследования после 12:00 (одноэтапная утренняя схема)
День накануне исследования:
* Приготовление раствора препарата Мовипреп (стандартная упаковка содержит два пакета А и два пакета Б):
Преимущества колоноскопии в Клинике МИБС
Если во время исследования в поликлинике будут выявлены образования, которые затруднительно удалить в амбулаторных условиях или которые требуют большего объема терапии, мы можем вам предложить современное комплексное лечение в условиях хирургического стационара Клиники МИБС.
Как записаться на колоноскопию в Санкт-Петербурге
Нужна предварительная консультация проктолога или гастроэнтеролога?
Запишитесь на прием, обратившись по любому из телефонов на сайте или заполните форму обратного звонка.
Неполная колоноскопия что это
Рак ободочной кишки является одной из основных проблем современной медицины, так как занимает 3-е место в мире в структуре заболеваемости и 2-е место по числу смертей от онкологических заболеваний [8, 13]. По данным Международного агентства по изучению рака (IARC), заболеваемость раком толстой кишки в 2012 г. у лиц мужского и женского пола достигла 1,4 млн человек, что составило 9,7% всех случаев рака в мире [15].
В то же время установлено, что своевременное выявление и удаление аденоматозных полипов при колоноскопии могут снизить частоту колоректального рака на 66-80% [27].
Задачей скрининговой колоноскопии является обнаружение всех предраковых образований и определение лечебной тактики. Для успешного выполнения этой задачи в просвете и на стенках кишки не должно быть остаточного кишечного содержимого, что достигается выполнением следующих условий:
— информированность пациента. Во время предварительной беседы с пациентом необходимо разъяснить ему цель исследования и важность адекватной подготовки толстой кишки для успешного и тщательного осмотра. С учетом его индивидуальных особенностей следует выбрать наиболее подходящий способ подготовки. Пациент должен быть предупрежден о необходимости соблюдения бесшлаковой диеты за 2-3 сут до обследования;
— современное оборудование. Эндоскопы должны быть оснащены функциями узкоспектрального осмотра, а при отсутствии этой опции должна быть возможность для выполнения хромоскопии. Обязательным условием считаем возможность активного отмывания стенки кишки с применением водоструйной помпы через дополнительный канал эндоскопа. Эндоскопист обязательно должен иметь биопсийные щипцы с увеличенным размером чашечек, щипцы для «горячей» биопсии в комплекте с электрохирургическим блоком и петлю небольшого диаметра для «холодного» удаления мелких полипов непосредственно во время исследования; это позволяет избежать повторной подготовки с целью удаления образований размером менее 5 мм.
По данным обширного рандомизированного исследования, выполненного T. Sequist и соавт. [26], частота ошибочных заключений при проведении первичной колоноскопии составляет в среднем 1,3%, а в 2,8% наблюдений при первичном обследовании выявляют не все полипы.
По данным В.Д. Федорова, 80% больных с синдром раздраженной кишки в ходе колоноскопии отмечают значительную болезненность, в связи с чем у большинства пациентов исследование приходится прекратить [11]. Также эти пациенты плохо переносят очистительные клизмы и прием слабительных, которые необходимы при подготовке к колоноскопии по существующим методикам [5, 11].
В то же время, по данным некоторых авторов, колоноскопы с большим биопсийным каналом и дополнительным каналом для применения водяной помпы, способной подавать достаточное количество воды для отмывания слизистой толстой кишки, позволяют не только отмыть отдельные участки, но и провести исследование даже в условиях неудовлетворительной подготовки [24].
Материал и методы
Пациентов разделили на группы в зависимости от способа подготовки:
1) «Фортранс» (действующее вещество полиэтиленгликоль) по схеме, рекомендованной производителем (т.е. с соблюдением требований, касающихся дозы препарата, необходимого объема дополнительной жидкости, времени начала приема и промежутков между приемами);
2) традиционная схема с касторовым маслом и клизмами (40 мл касторового масла + 2 клизмы по 1,5 л вечером и 2 клизмы по 1,5 л утром с интервалом 40-60 мин между клизмами);
3) «Флит Фосфо-сода» (действующее вещество натрия гидрофосфат) по схеме, рекомендованной производителем;
4) только клизмы (до чистых промывных вод);
5) «Лавакол» (действующее вещество полиэтиленгликоль) по схеме, рекомендованной производителем.
Отдельную группу составили пациенты, готовившиеся с использованием препарата фортранс, но нарушившие схему (например, пациенты самостоятельно уменьшали объем препарата в связи с неприятными вкусовыми качествами и/или появлением тошноты, не соблюдали предписанную бесшлаковую диету).
Из 104 наблюдений в 13 (12,5%) выполнить «тотальную» колоноскопию не удалось.
Статистическую обработку данных проводили с помощью программы IBM SPSS Statistics 19.0 [4].
Результаты и обсуждение
У 104 пациентов выявлено 159 новообразований (злокачественных и доброкачественных), из них 96 (60,3%) аденоматозных полипов различной гистологической формы. У 8 (7,6%) пациентов обнаружили и злокачественные опухоли, и полипы различной гистологической структуры.
Подготовку пациентов к исследованию толстой кишки осуществляли различными способами, представленными на рис. 1 
У 9% первичных и 10% повторных пациентов подготовку проводили с помощью клизм и касторового масла, 13% первичных пациентов избрали схему подготовки к исследованию только клизмами и только 5% повторных пациентов в качестве метода подготовки выбрали исключительно клизмы.
Препаратами, содержащими в своем составе натрия гидрофосфат, вели подготовку 4% первичных пациентов, только 2,4% повторных пациентов выбрали вновь этот препарат.
Примерно одинаковое число первичных и повторных пациентов (4,8%) готовили, используя лавакол.
Степень готовности пациентов оценивали по Бостонской шкале оценки качества подготовки к колоноскопии. Согласно этой шкале, толстая кишка разделена на 3 условных сегмента: правый (слепая и восходящая ободочная кишка), средний (поперечная ободочная кишка, печеночный и селезеночный изгибы) и левый (нисходящая ободочная, сигмовидная и прямая кишка). Внешний вид каждого сегмента кишки оценивали по балльной шкале от 0 до 3.
Идеальная подготовка толстой кишки только клизмами отмечена у одного больного, однако у него исходно был жидкий стул.
В подгруппе с результатом «0-5 баллов» 27% пациентов выбрали для подготовки фортранс по стандартной схеме. Плохая подготовка, по нашему мнению, была обусловлена тем, что пациенты страдали запором (5%), имели анатомические особенности в виде удлиненной сигмовидной кишки (8%), у ряда пациентов был дивертикулез ободочной кишки (7%). Некоторые пациенты были недостаточно информированы лечащим врачом о схеме подготовки к исследованию (65%) или самостоятельно нарушали эту схему (15%) в связи с необходимостью приема большого объема жидкости и/или ее вкусовыми качествами.
В табл. 1 
Как следует из табл. 1 
Частота «тотальной» колоноскопии в зависимости от метода подготовки и результата представлена на рис. 2 

По нашим данным, частота «тотальной» колоноскопии достоверно не зависела от метода подготовки (p≤0,05).
Среднее количество выявленных полипов в зависимости от метода и результата подготовки представлено в табл. 2 

Осмотреть всю толстую кишку не удалось у 13 больных.
Несмотря на указанные выше причины, у этих 13 пациентов в доступных осмотру отделах толстой кишки были выявлены следующие новообразования: гиперпластический полип (3), тубулярная аденома (12), тубулярно-ворсинчатая аденома (5), злокачественная опухоль (7).
Размер выявленных доброкачественных новообразований варьировал от 0,3 до 1,7 см. Большинство полипов (70%) имели размер 0,5 см.
При анализе 26 колоноскопий с плохим результатом подготовки по Бостонской шкале мы выяснили, что у большинства пациентов (19) результат подготовки толстой кишки к исследованию суммарно составил 5 или 4 балла по Бостонской шкале. Это означает, что один или два сегмента толстой кишки из трех были подготовлены на 3 или 2 балла, т.е. оцениваемый сегмент кишки был хорошо подготовлен для осмотра слизистой, что позволило выявить полипы в этих сегментах, сэкономив время, и отмыть плохо подготовленные участки кишки водой с помощью помпы. Была выявлена закономерность в качестве подготовки. Если левые отделы толстой кишки были подготовлены на 2 балла по Бостонской шкале, то проксимальные отделы толстой кишки были подготовлены не хуже дистальных. При результате подготовки левых отделов на 1 балл (условием является наличие непрозрачного жидкого содержимого в просвете толстой кишки) мы улучшали такую подготовку с помощью активной ирригации и аспирации жидкого содержимого через канал эндоскопа, что значительно увеличивало длительность исследования. В то же время «активная очистка» позволяла нам полностью интубировать толстую кишку с хорошим диагностическим результатом.
Соответственно, если левые отделы были подготовлены на 1 балл и менее (слизистая покрыта плотным кишечным содержимым), то проксимальные отделы толстой кишки чаще всего были не готовы к исследованию совсем, поэтому исследование приходилось прекращать.
Среднее время исследования при хорошо подготовленной кишке с учетом биопсий составило 27±13 мин, при плохой подготовке время исследования удлинялось до 60±10 мин. Следует отметить, что увеличение времени исследования плохо переносится больными.
Таким образом, из 104 исследований выполнить «тотальную» колоноскопию удалось в 91 (87%). Пациенты, которым ранее выполняли колоноскопию, для подготовки к контрольному или повторному исследованию предпочитали препараты на основе полиэтиленгликоля.
Основной причиной выполнения «неполной» колоноскопии стала плохая подготовка больного к исследованию (т.е. даже при использовании активной ирригации улучшить подготовку толстой кишки не удалось). Другой причиной стал спаечный процесс, вследствие перенесенных операций на органах брюшной полости и малого таза. Болевой синдром, не позволивший обследовать кишку полностью, отмечали у 3 больных. В связи с этим следует признать необходимость поднаркозной колоноскопии, особенно если диагностическая ценность исследования высока.
При условии хорошей или отличной подготовки левых отделов толстой кишки к исследованию плохо подготовленные правые или средние сегменты толстой кишки возможно отмыть водой с применением водоструйной помпы. Это позволяет в большинстве наблюдений адекватно осмотреть кишку на всем протяжении, несмотря на плохую подготовку отдельных сегментов. Применение активного лаважа толстой кишки в неподготовленных сегментах увеличивает общую продолжительность колоноскопии, но позволяет зачастую избежать повторного исследования.
При плохо подготовленных левых отделах толстой кишки (1 балл по Бостонской шкале) исследование нужно прекращать.
Следовательно, в условиях неселективного подхода к выбору метода подготовки кишечника «тотальная» колоноскопия выполнима в среднем в 87% наблюдений. Некачественная подготовка кишечника не является абсолютным критерием для прекращения исследования, но усложняет процедуру и требует от врача-эндоскописта большего опыта и внимания. При плохой подготовке к исследованию количество выявленных новообразований не уменьшалось по сравнению с таковым при хорошей и идеальной подготовке, что обусловлено использованием активной ирригации толстой кишки с аспирацией содержимого. В выборе метода и препарата для подготовки толстой кишки к исследованию должен преобладать индивидуальный подход к каждому пациенту. В протоколе исследования необходимо указывать качество подготовки кишечника к колоноскопии и давать четкие рекомендации о необходимости и сроках повторного либо контрольного исследования.