НЕРВОСБЕРЕГАЮЩАЯ РАДИКАЛЬНАЯ ПРОСТАТЭКТОМИЯ
Но, как и любой другой метод лечения рака простаты (наружная лучевая терапия, брахитерапия, гормонотерапия или криоабляция), операция несет риски ухудшения или полной потери половой функции.
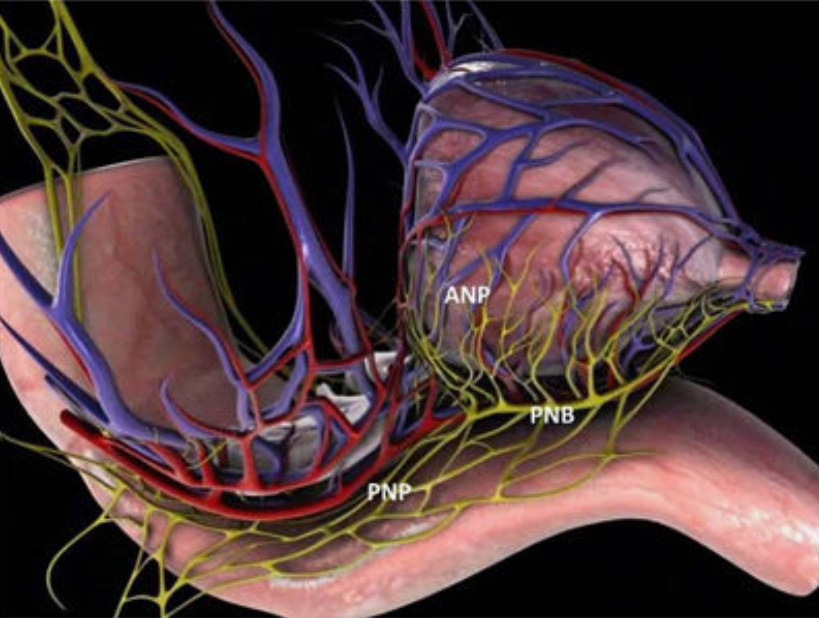
Причиной потери способности к проведению полового акта является пересечение нервов, проходящих по бокам от предстательной железы, передающих сигнал к эрекции (твердости пениса) от головного мозга половому члену.
Нервосберегающая радикальная простатэктомия – операция, во время которой при удалении предстательная железы деликатно сохраняются нервы, лежащие на капсуле простаты.
Выполнение двусторонней нервосберегающей (сохранение обоих нервных пучков) или односторонней (сохранение одного нервного пучка) техники позволяет сохранить эрекцию в 60%-85% и 50%-75% соответственно.
По современным данным, шанс охранить половую функцию незначительно выше, если операция выполняется при помощи роботической сисемы DaVINCI (робот Давинчи).
Важно помнить, что нервосберегающая радикальая простатэктомия противопоказана :
Выполнение нервосберегающей методики в данном случае может увеличить риск остаточной опухоли (позитивного хирургического края) и необходимости проведения курса наружной лучевой терапии. Такой комбинированный подход резко снижает шанс на восстановление собственных эрекции и возвращение половой жизни.
Для ускорения восстановления собственных эрекций назначается программа пенильной реабилитации.
В случае отсутствии собственных эрекций после операции и неэффективности программы пенильной реабилитации, высокоэффективным, быстрым и безопасным методом восстановления половой жизни является имплантация фаллопротезов (фаллопротезирование). Эта однодневная процедура позволяет вернуть радости половой жизни, не увеличивая риски рецидива опухоли.
Профессор Котов С.В. выполняет все виды нервосберегающей радикальной простатэктомии (роботическая, открытая, лапароскопическая), является ведущим специалистом в стране по пенильной реабилизации и фаллопротезированию.
Робот-ассистированная радикальная простатэктомия
Робот-ассистированная радикальная простатэктомия стала стандартным методом лечения рака предстательной железы во всех развитых странах мира. Малоинвазиваный доступ при оперативном лечении рака предстательной железы начали использовать в 90-е годы, когда впервые была выполнена лапароскопическая радикальная простатэктомия. Основываясь на принципах открытой позадилонной радикальной простатэктомии, лапароскопическая радикальная простатэктомия вобрала в себя некоторые преимущества.
Роботическая система, призванная помочь лапароскопическим хирургам, в дальнейшем получила развитие в начале 2000-х годов, что позволило сделать лапароскопическую хирургию при раке предстательной железы более эффективной. Сохраняя преимущества лапароскопической хирургии, робот-ассистированная радикальная простатэктомия (РПЭ) предоставляет такие преимущества, как наличие трехмерного увеличенного изображения и инструментов, имитирующих ловкость рук и запястья человека, возможность управления камерой и несколькими инструментами одновременно, чего нельзя было бы достичь с помощью традиционной лапароскопии.
Стоимость робот-асситированной простатэктомии
Роботическая простатэктомия в нашей клинике стоит около 800 тыс.руб.
Эта сумма включает в себя все необходимые расходы, связанные с операцией, наркозом, одноразовыми расходными материалами, лечением в реанимации, пребыванием в палате повышенной комфортности, лекарственными препаратами, питанием, послеоперационным обследованием и лечением.
Подготовка к операции
Лекарства, которые следует отменить перед операцией
Аспирин, Мотрин, Ибупрофен, Адвил, Алка Зелцер, Витамин Е, Тиклид, Каумадин, Ловенокс, Целебрекс, Волтарен, Виокс, Плавикс, а также некоторые другие лекарства, назначаемые при артрите могут вызвать кровотечение и соответственно их следует отменить за неделю до предполагаемой даты операции (Пожалуйста, проконсультируйтесь с врачом, если вы не уверены в том, какие лекарства следует отменить до операции. Не следует прекращать прием каких-либо лекарств без одобрения врача, который вам их назначил).
Подготовка кишечника и назначение жидкостной диеты
Необходимо воздержаться от еды и питья после полуночи накануне операции.
Операция
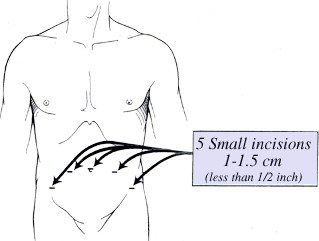
Робот-асситированная радикальная простатэктомия производится с помощью хирургической системы Да Винчи, представляющей собой сложное роботизированное устройство, которое имеет трехмерную камеру высокого разрешения, обеспечивающую превосходный обзор предстательной железы и окружающих анатомических структур во время лапароскопической радикальной простатэктомии. После того, как пациента ввели в наркоз, делают лапароскопические разрезы (соразмерные с портами) в тазовой области, через которые проводят миниатюрные роботические инструменты. Это позволяет хирургу очень аккуратно рассечь простату и создать анастомоз между мочевым пузырем и уретрой.
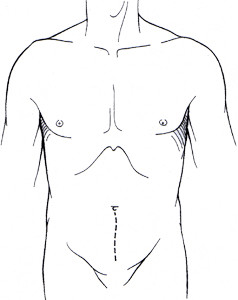
В этом заключается принципиальное отличие от обычной открытой позадилонной простатэктомии, где требуется разрез в нижней части брюшной стенки по срединной лини для рассечения и удаления предстательной железы.
Во время робот-асситированной радикальной простатэктомии, телескопическая линза вводится в один из портов, обеспечивая трехмерное и увеличенное изображение тонких структур, окружающих предстательную железу (нервы, кровеносные сосуды, мышцы), тем самым позволяя максимально сохранить эти жизненно важные структуры. Пораженная раком предстательная железа отсекается от мочевого пузыря и уретры, которые затем сшиваются вместе без внедрения рук хирурга в тело пациента. Роботическая тазовая лимфаденэктомия может как быть, так и не быть частью операции, в зависимости от уровня онкологического риска. В итоге предстательная железа помещается в водонепроницаемый запирательный мешочек, который удаляется нетронутым через отверстие порта расположенного рядом с пупком, предварительно увеличенное на пару сантиметров. Устанавливается катетер Фолея через пенис для дренирования мочевого пузыря и быстрого заживления уретровезикального анастомоза. К тому же устанавливается тонкий дренаж в области операционного поля, который выводят через одно из отверстий для портов.
На протяжении большей части операции хирург сидит за консолью и управляет роботическими инструментами с помощью пальцев. Операцию проводят, придерживаясь тех же хирургических принципов, как при открытой операции, но без внедрения рук хирурга в полость тела пациента. В некоторых случаях прибегают к тазовому доступу (экстраперитонеальный, забрюшинный), а в некоторых – доступ является чрезбрюшинный (трансперитонеальный). Каждый из этих доступов имеет свои преимущества и недостатки, но оба доступа показывают сопоставимые результаты при проведении операции опытным хирургом.
Результаты таких центров, как наш, специализирующихся в области роботической хирургии, показали, что у пациентов, подвергшихся малоинвазивной радикальной простатэктомии, кровопотеря оказалась меньше, чем при традиционных открытых операциях, а также менее выражен болевой синдром. Онкологические результаты, степень удержания мочи и сохранения потенции сопоставимы с результатами открытых операций независимо от предоперационной стратификации риска и зависят в большей степени от стадии рака, особенностей пациента и опыта хирурга.
Нервосберегающая простатэктомия
Нервосберегающая радикальная простатэктомия в конечном счете призвана сохранить сексуальную функцию мужчины. Шанс успеха в сохранении половой потенции зависит от нескольких факторов – возраста мужчины, от качества эрекции до операции, опыта хирурга и сохранения нервно-сосудистого пучка во время нервосберегающей простатэктомии.
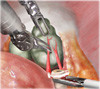
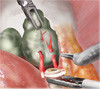
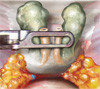
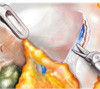
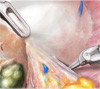
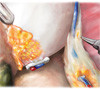
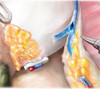
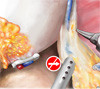
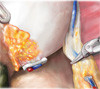
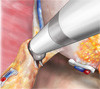
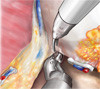
Картинки по нервосберегающей технике (пошаговый гид)
Длительность оперативного вмешательства при роботизированной радикальной простатэктомии может варьироваться в значительной степени (как правило, 2-4 часа) от пациента к пациенту, в зависимости от размера предстательной железы, формы таза, веса пациента, а также от наличия рубцовых и воспалительных изменений в полости таза из-за инфекций или предшествующих абдоминальных/тазовых оперативных вмешательств. Кровопотеря во время рорбизированной радикальной простатэктомии обычно составляет менее 300 мл. Переливание крови требуется очень редко.
Потенциальные риски и осложнения
Несмотря на то, что эта операция доказала свою высокую безопасность, как и в любом другом оперативном вмешательстве, существуют риски и осложнения. Безопасность и частота осложнений сопоставимо с таковыми при открытой хирургии.
К возможным рисками относятся:
Чего ожидать после операции
Сразу после операции вас забирают в отделение реанимации, затем переводят в вашу больничную палату, как только вы полностью проснётесь и ваши жизненно важные показатели будут стабильны.
Пребывание в больнице: срок пребывания в больнице для большинства пациентов составляет около 1 недели.
Диета: возможно, у вас будет внутривенный катетер в течение 1-2 дней. Внутривенный катетер – это маленькая трубка, установленная в вашу вену для того, чтобы вы получали необходимые растворы и для обеспечения вас необходимым количеством жидкости. Большинство пациентов можно перевести на обычную диету на следующий день после операции. После того, как переводят на обычную диету, обезболивающие препараты назначаются перорально, а не внутривенно или внутримышечно.
Послеоперационная боль: Вы, возможно, будете испытывать незначительные переходящие боли в области плеча (1-2 дня), связанные с использованием углекислого газа для раздувания брюшной полости во время лапароскопической операции. Также возможны дискомфорт, связанный с наличием катетера, и спастические боли кишечника, которые могут возникнуть в связи с послеоперационным восстановлением его функции. Анальгетическая терапия может быть произведена по назначению врача.
Спазмы мочевого пузыря: спазмы мочевого пузыря, как правило, проявляются сжимающими ощущениями в нижней части живота, в области мочевого пузыря и является достаточно распространенным явлением после простатэктомии. Эти спазмы обычно носят временный характер и уменьшаются с течением времени. При тяжёлом течении, врач может выписать вам лекарства, уменьшающие эпизоды этих спазмов.
Тошнота: возможно вы будете испытывать в течение первых 24 часов после операции преходящую тошноту, связанную с проведённой анестезией. Для лечения стойкой тошноты возможно использование медикаментозной терапии.
Мочевой катетер: у вас будет установлен мочевой катетер (Фолея) для дренирования мочевого пузыря (устанавливается в операционной под анестезией) в течение 7-10 суток после операции. Нередко возможно окрашивание мочи кровью в период от нескольких дней до недели после операции.
Тазовый дренаж: тазовый дренаж устанавливается в операционной и обеспечивает дренирование тазовой полости вокруг уретровезикального анастомоза в случае развития подтекания. Дренаж удаляется в течение 1-2 дней или при выписке из стационара при минимальном отделяемом.
Усталость: усталость является общим проявлением и начинает спадать в течение нескольких недель.
Форсированная спирометрия: Вам необходимо будет делать некоторые очень простые дыхательные упражнения, чтобы предупредить инфекции дыхательных путей с помощью форсированной спирометрии (эти упражнения будут объяснены Вам во время вашего пребывания в больнице). Кашель и глубокое дыхание являются важными составляющими вашего выздоровления и предупреждения развития пневмонии и других лёгочных осложнений.
Способность передвигаться: перед сном и, конечно, утром после операции очень важно встать с постели и начать ходить под контролем вашей медсестры или члена семьи, чтобы предупредить образование тромбов в нижних конечностях. Вы должны использовать компрессионные устройства для нижних конечностей для уменьшения вероятности образования сгустков крови в ногах, когда вы лежите в постели.
Запор/газовые колики: Вы можете столкнуться с вялым функционированием кишечника в течение нескольких дней после операции, что является следствием анестезии. Назначаются свечи и слабительные для решения этой проблемы. Ежедневный приём чайной ложки минерального масла также может предотвратить развитие запоров. Обезболивающая терапия может усугубить образование запоров и поэтому пациентам рекомендуется как можно раньше после операции прекратить приём любых анальгетиков.
Чего ожидать после выписки из больницы
Контроль боли: возможно, у вас будет некоторый дискомфорт в области послеоперационных ран, который может потребовать анальгезию на протяжении нескольких дней после выписки.
Купание: вы можете принимать душ у себя дома. Мочить область ран можно, но необходимо затем их высушить. Лежание в ванне может привести к замачиванию (пропитыванию) ран и поэтому ванны не рекомендуются на протяжении первых 2-х недель после операции. У вас могут быть пластыри на раневых участках. Они будут либо сами отклеиваться, либо могут быть удалены спустя 1-2 недели.
Раны и швы: ваши швы будут удалены через 8-10 дней после операции. Примерно через год после операции раны у многих пациентов едва заметны.
Диета: Вы можете вернуться к обычной диете сразу же после выписки из отделения. Тем не менее, нужно придерживаться таких продуктов, как рис, супы, лапша и избегать продуктов богатых клетчаткой (например, сельдерея), так как период восстановления кишечника после воздействия анестезии может занять до недели. Алкоголь, острая пища и напитки, содержащие кофеин, могут вызвать раздражение и позывы к мочеиспусканию, несмотря на то, что установлен катетер, который опорожняет мочевой пузырь. Если эти продукты не доставляют беспокойств, нет никаких противопоказаний для их приёма в умеренных количествах. Что еще более важно, так это обеспечение свободного оттока мочи — нужно пить много жидкости в течение дня (8-10 стаканов). Разновидность напитков (кроме алкоголя) не так важна, как их количество. Лучше всего пить воду, однако соки, кофе, чаи, газированные напитки также приемлемы.
Физическая активность: настоятельно рекомендуется совершать ежедневные прогулки. Следует избегать продолжительного сидения и лежания, так как увеличивается риск образования тромбов в нижних конечностях и развития пневмонии. Разрешён подъем по лестнице, однако с ограничениями. Следует избегать вождения в течение примерно 2 недель после операции. Большинство пациентов возвращаются к полной активности в среднем через 3-4 недели после операции. Тем не менее, поднятие тяжестей (более 10 кг) или энергичные упражнения (бег трусцой, плавание, беговая дорожка, езда на велосипеде) не рекомендуются на протяжении четырех полных недель и возврат к такого рода активности возможен только с разрешения вашего врача.
Уход за катетером: наличие катетера чрезвычайно важно для заживления соединения между мочевым пузырём и уретрой. Катетер должен непрерывно дренировать мочевой пузырь. Его нельзя натягивать ни в коем случае. Если вы чувствуете натяжение — это означает, что ваш катетер должен быть закреплён выше на ноге, чтобы ослабить натяжение при движениях и ходьбе. Ваш хирург должен быть немедленно уведомлён в случае, если катетер перестаёт полностью дренировать или же если он выпал.
Мочеприёмник должен быть установлен всё время ниже мочевого пузыря для надлежащего дренирования под действием силы тяжести. Сливайте мочу из мочеприёмника до того, как он наполнится, так как его переполнение может привести к обратному затеканию мочи в мочевой пузырь. Несмотря на то, что рекомендуется использовать большой мочеприёмник, меньшие по объёму мешочки доступны для ношения под одеждой. Мочеприёмники большего объёма нужно устанавливать на ночь, так как маленькие, как правило, быстро заполняются.
Конец полового члена может воспаляться из-за раздражения катетером. Пользуйтесь простым мылом и тёплой водой для ежедневного промывания этой области. Вы можете использовать гель или другие смазки на водной основе, чтобы предотвратить сухость и дискомфорт на конце пениса. Возможно подтекание небольшого количества кровянистых уретральных выделений или даже мочи вокруг катетера на кончике члена, особенно при перистальтике кишечника. Это происходит из-за небольшого напряжения и является абсолютно нормальным. Окрашивание мочи в розовый и красный цвет, как только вы стали более активным, является нормальным явлением и происходит из-за трения катетера о внутреннюю поверхность мочевого пузыря. Если это имеет место быть – можете поменьше ходить и увеличить потребление жидкости. Допустимо ходить в душ с мочеприемником.
Медикаментозная терапия: можно возобновить приём своих обычных препаратов после операции, за исключением аспирина или других кроверазжижающих препаратов (антиагрегантов), которые могут увеличить риск развития кровотечений. Пожалуйста, проконсультируйтесь с вашим врачом по поводу возобновления приёма кроверазжижающих препаратов.
Результаты гистологического исследования: обычно готовы примерно через 10 дней после операции. Эти результаты будут рассмотрены с вами во время выписки. Кроме того, вы можете связаться со своим хирургом по телефону или электронной почте.
Долгосрочные меры: тест на определение простатспецифического антигена (ПСА) проводят через 3 месяца после операции. Пациенты оцениваются (контролируются) каждые 3 месяца на протяжении всей последующей жизни. Эта процедура легко осуществляется по телефону для пациентов, которые живут далеко от Москвы.
Инструкция при выписке
Проблемы, о которых вы должны сообщить нам:
Упражнения Кегеля
Упражнения для улучшения контроля мочевого пузыря (у мужчин).
Упражнения укрепляют группу мышц, называемых мышцами тазового дна. Эти мышцы могут произвольно расслабляться и сокращаться, контролируя открывание и закрывание мочевого пузыря. Слабость этих мышц приводит к подтеканию мочи. Тем не менее, их можно тренировать и в большинстве случаев восстановить контроль над мочевым пузырём.
Для достижения лучших результатов при выполнении этих упражнений представьте себя спортсменом на тренировке. Вам нужно увеличить силу и выносливость ваших мышц. А для этого необходимы регулярные физические упражнения.
Рекомендуется начать делать упражнения Кегеля за 6-8 недель до операции.
Начните с определения мышц, которые нужно тренировать:
Теперь вы готовы к регулярным занятиям:
ПРОСТАТЭКТОМИЯ – радикальное удаление рака (опухоли) простаты
Полностью излечивает рак предстательной железы на ранних стадиях
Радикальная простатэктомия значит полное удаление опухолевой ткани вместе с пораженным органом. Считается золотым стандартом лечения рака простаты : на ранних стадиях полностью останавливает онкологический процесс.
Способы радикальной простатэктомии
Существуют открытый, лапороскопический и робот-ассистированный доступы. В умелых руках они обеспечивают схожий функциональный и онкологический результат. Однако, лапароскопическое и робот-ассистированное пособия характеризуются меньшей кровопотерей, коротким сроком послеоперационного восстановления, лучшим качеством шва.
Нервосберегающая радикальная простатэктомия
Бесспорное преимущество нервосберегающей методики в том, что она помогает избежать эректильной дисфункции и недержания мочи – вероятных побочных эффектов радикальной простатэктомии, которые пациент может испытывать пожизненно.
Суть метода заключается в сохранении сосудисто-нервных пучков, питающих половой член, а также обеспечивающих расслабление и сокращение сфинктера мочеиспускательного канала. Такая операция сложней, требует навыков высокоточной хирургии, возможна при наличии специальных малотравматичных инструментов.
Выполняется при невысоком риске раковой прогрессии (уровень ПСА крови не выше 10-20 нг/мл, степень дифференцировки раковых клеток не более 6-7 Глисон, опухоль точно ограничена предстательной железой).
Как правило, используются роботический или лапороскопический способы. Значительно реже – позадилонный доступ. Все они имеют сравнимый функциональный и онкологический результат.
Сексуальная функция возвращается через 4-12 месяцев. Появляются сначала спонтанные, потом мотивированные эрекции. Вероятность благоприятного исхода у мужчин до 50 лет составляет более 90 процентов, до 60 лет – 75 процентов, до 70 лет – 57 процентов, старше 70 лет – 25 процентов.
Радикальная простаэктомия – ход операции
Операция занимает 2-3 часа. Врач удаляет простату, расположенные рядом семенные пузырьки и часть семявыносящих протоков. Если существуют основания полагать распространение рака на тазовые лимфатические узлы, они тоже удаляются.
После ликвидации опухолевого очага формируется анастомоз – специальными нитками сшиваютсят концы мочеиспускательного канала и шейки мочевого пузыря. В мочеиспускательный канал устанавливается катетер для отток мочи на время заживления раны (7-12 дней).
Радикальная простатэктомия стоимость
Лечение в клинике урологии Первого МГМУ выполняется бесплатно. Отрытая и лапароскопическая простатэктомия – по полисам обязательного медицинского страхования (ОМС), роботическая – по федеральной квоте.
Иногда возникают сложности с получением федеральной квоты. В этом случае пациенты, желающие получить лечение именно роботом, вынуждены пользоваться платными медицинскими услугами.
Иностранные граждане могут у нас лечиться только по каналу платных медицинских услуг.
В сравнении с другими российскими и зарубежными клиниками наши цены существенно ниже.
Нервосберегающая радикальная простатэктомия: ожидания и реальность
В работе Московской онкоурологической школы, которая прошла 16 апреля в режиме on-line, актуальной информацией и своим клиническим опытом поделились с коллегами 17 экспертов из 9 стран мира. В рамках этого мероприятия заведующий онкоурологическим отделением ГКБ им. С.И. Спасокукоцкого, д.м.н., профессор кафедры урологии МГМСУ Константин Борисович Колонтарев рассказал о том, что следует ожидать врачу и пациенту от нервосберегающей робот-ассистирующей радикальной простатэктомии (РПЭ).
История развития РПЭ
Докладчик напомнил о том, что возрастание заболеваемости раком предстательной железы (РПЖ) в мире и России продолжается, и по аналитическим выкладкам ожидаемый прирост смертности от этого заболевания к 2040 г. составит около 30%.
Затем профессор К.Б. Колонтарев обратился к историческим данным развития РПЭ становления этого способа лечения больных РПЖ, начиная с 1905 г., когда этот метод впервые был описан, хотя в то время данная операция отнюдь не была панацеей решения проблемы РПЖ и часто приводила к инвалидизации и смерти пациентов. Ситуация изменилась, когда в 1948 г. был предложен позадилонный доступ при выполнении РПЭ. А переломный момент в ее истории произошел в 1975 г.: в это время специалисты познакомились со способом лигирования дорзального венозного комплекса. С этого времени РПЭ стала приносить те результаты, которые можно наблюдать сегодня, и в первую очередь – это помощь и спасение пациента с сохранением его основных функций.
Докладчик отметил, что в 2020 г. авторы некоторых клинических исследований пришли к выводу о необходимости расширения показаний к выполнению РПЭ, поскольку эта техника применяется не только у пациентов с локализованным РПЖ, но и в качестве первого этапа лечения мультимодального пациента с этим заболеванием высокого риска и наличием метастазов.
Робот-ассистированная РПЭ: новые возможности «Если говорить о робот-ассистированной РПЭ, которая внезапно ворвалась в нашу практику, то сегодня эта техника становится все более востребованной и выполняется повсеместно, – отметил докладчик. РПЭ выполняется при помощи системы Да Винчи, а наиболее популярной моделью робота считается Да Винчи XI. В нашей стране есть 2 такие системы и обе они установлены в ГКБ им. С.И. Спасокукоцкого, где мы оперируем пациентов, в т.ч. в рамках высокотехнологичной медицинской помощи. Разумеется, компании по производству хирургических роботов продвигаются вперед, и на сегодняшний день наиболее инновационной разработкой является новая модель Да Винчи SP (Single Port): в некоторых странах (в частности, в США) уже представлена эта система и на ней проводится работа».
Далее профессор К.Б. Колонтарев продемонстрировал возможности работы системы Да Винчи SP, которая позволяет выполнять РПЭ с сохранением сосудистонервных пучков и парауретральных тканей, что дает возможность сохранить различные функции у пациента. «Это и есть та самая ожидаемая реальность и врача, и пациента, – сказал он. – Но если обратиться к фактам, то ожидания пациентов чаще всего бывают завышенными. Сегодня нашим больным доступно очень большое количество информации, и, как правило, они получают ее из интернета. Однако, не разбираясь в деталях, пациенты приходят к специалисту с одинаково высокими ожиданиями, не осознавая того, что у каждого из них разные болезни и ситуации. Нам в свою очередь приходится давать им объяснения при помощи морфологов, которые сообщают, что, возможно, к данному больному потребуется совсем иной подход, чем он предполагал».
Чем же обусловлены реально лучшие результаты робот-ассистированной хирургии? Докладчик отметил следующее: «Конечно, опыт и знания, полученные специалистами в ходе работы, которые они передают молодым хирургам. В частности, нашей клиникой издано несколько практических пособий, в которых подробно описаны возможности робот- ассистированной хирургии, приведен разбор различных клинических наблюдений. Конечно, в них мы не забываем о «новой» хирургической анатомии, которая предполагает переходы от открытой РПЭ к лапароскопической, а затем – к робот-ассистированной хирургии, ведь недаром несколько лет назад в связи с этим был предложен термин «роботическая анатомия», включающий в себя и лучшую визуализацию, и многие другие факторы, предоставляемые роботической системой». Кроме того, докладчик подчеркнул, что сохранение наружного сфинктера и сосудисто-нервных пучков при выполнении робот- ассистированного вмешательства позволяет превратить ожидания в реальность и получить пациенту и врачу тот функциональный результат, которого они желают.
Говоря об анатомических ориентирах, профессор К.Б. Колонтарев пояснил: «Анатомия у робот-ассистированной хирургии и у открытого вмешательства, действительно, различается, а у начинающего работать на новой системе хирурга всегда возникают реальные сложности с визуализацией. При этом многие вещи предлагаются роботической системой для облегчения начала работы и поиска неких скрытых ориентиров (часто с иммунофлуоресценцией) для определения точек применения и выполнения более успешной, качественной и безопасной операции. Также применяется интраоперационный ультразвук, который демонстрирует ультразвуковую картинку непосредственно в окуляр робот-ассистированной системы. Здесь же бывает представлена оптическая биопсия с визуализацией сосудисто-нервных ганглиев, которая может выполняться интраоперационно для определения границы и более полноценного сохранения сосудисто-нервных пучков».
Возможность сохранения сосудисто-нервных пучков докладчик назвал «новой вехой» в робот-ассистированной хирургии: она была предложена в 2012 г. группой авторов во главе с профессором В.Р. Пателем из Флориды (США). Эти специалисты впервые описали анатомический сосудистый ориентир, позволяющий четко определить правильное сохранение сосудисто-нервных пучков. «Мы – не морфологи, – сказал профессор К.Б. Колонтарев.
Поэтому нам довольно сложно во время выполнения операции увидеть ту границу, которая необходима для сохранения не так хорошо видимой структуры. А доктор Патель как раз и предложил тот самый «ladmar atery» (знаковый ориентир) – артерию, позволяющую оценить процесс и эффективность выполнения операции на этапе сохранения сосудисто-нервных пучков».
Константин Борисович напомнил о том, что еще в 2003 г. известный ученый и роботический хирург Мэни Менон предложил применить технику «вуаль Афродиты» для полного сохранения сосудисто-нервных пучков. «Сегодня эта техника незаслуженно забыта, однако это не совсем справедливо, поскольку в ней был рассмотрен исключительно аспект сохранения эректильной функции, а функция удержания мочи при этом исследована не была. Мы с коллегами применяем данную технику в своей клинической практике, и данные, которые мы опубликуем в ближайшее время, покажут, что использование модифицированной техники «вуаль Афродиты» способно принести выраженную эффективность как в аспекте сохранения эректильной функции, так и в аспекте удержания мочи у пациентов. А это и есть та самая реальность, которую и мы, и наши пациенты желаем иметь», – сообщил он.
Ожидания и реальность-2021
Докладчик подчеркнул, что сегодня в подавляющем большинстве случаев робот- ассистированная РПЭ выполняется в Европе и США, при этом большое число сложных и разных пациентов приходят в российские клиники с ожиданиями, которые отечественные хирурги не всегда могут дать. «Конечно, мы должны и хотим стремиться к тому, чтобы эффективность выполненной операции была одинаковой у всех наших пациентов. Но порой этого достичь очень сложно, ведь к нам все чаще приходят сложные больные и все реже – с нормальным индексом массы тела, объемом предстательной железы и другими параметрами, важными для исхода операции, – сказал он. – Поэтому возможность сохранения у пациентов высокого риска сосудисто-нервных пучков в полном объеме не всегда имеется. Мы с коллегами провели исследование (о котором доложили на съезде Американской ассоциации урологов) по поводу результатов выполнения робот- ассистированной РПЭ у пациентов высокого риска и сделали вывод о том, что в большинстве этих случаев ожидания пациента можно оправдать. В частности, к нам довольно часто обращаются пациенты с повышенным индексом массы тела, которых сложнее оперировать по следующим причинам: присутствует экстремально малое операционное поле, необходимо тщательно подходить к выбору «правильных» инструментов и XL-троакаров, а также тех этапов операции, на которые хирург обычно обращает меньшее внимание у пациентов с нормальой массой тела. Но ведь эти пациенты (так же как и все остальные) хотят сохранить функцию удержания мочи и эрекцию. При этом наши западные коллеги говорят о том, что такая операция выполнима в руках опытного хирурга даже у пациента с экстремальной массой тела».
Далее докладчик сообщил, что в 2014 г. российские специалисты рассказали о собственных результатах выполнения оперативного вмешательства у пациентов с повышенной массой тела: «Мы оценили и сравнили функциональные результаты после выполненного вмешательства у данной группы пациентов с результатами у пациентов с нормальной массой тела и увидели, что они являются схожими. Поэтому мы, как и весь мир, стремимся к тому, чтобы наши ожидания переросли в реальность и чтобы мы могли помогать всем пациентам, независимо от имеющихся у них сопутствующих заболеваний».
Еще одной сложной анатомической особенностью, по словам профессора К.Б. Колонтарева, является анатомически узкий таз пациента: в этом случае необходимо контролировать равномерно-суженную установку портов при использовании робота, область «третьей руки» является резко ограниченной, возникает инструментальный конфликт и необходимость удаления третьего инструмента после формирования шейки мочевого пузыря, возникает риск контактных кровотечений. Но и с такой ситуацией при наличии опыта возможно справиться.
«Наличие у больного в анамнезе перенесенной трансуретральной резекции простаты является довольно серьезной проблемой, которая может помешать сохранению у пациента функции удержания мочи, поскольку имеет место склерозирование тканей, возникают трудности в определении границ шейки мочевого пузыря и другие особенности. Тем не менее, выполнив различные манипуляции, необходимые именно для пациентов данной группы, у них можно сохранить эту функцию, – подчеркнул докладчик. – При наличии брахитерапии в анамнезе пациента возможно отсутствие дифференцировки тканей, выраженный постлучевой фиброз, операция занимает больше времени, а ее функциональные результаты оцениваются хуже. Однако и такие пациенты тоже хотят иметь высокое качество жизни после операции. Конечно, у них присутствуют некоторые особенности, которые не позволяют обеспечить полный ожидаемый результат, но при наличии надлежащего опыта возможно не только избавление этих больных от РПЖ, но и сохранение у них функции удержания мочи. Приходят к нам и пациенты с очень большими размерами предстательной железы: в этом случае существует ограниченная визуализация и маневренность, смещение сосудисто-нервных пучков, сглаженность операционного поля, смещение семенных пузырьков. Но применение зажима «кобра» позволяет оправдать ожидания и таких пациентов. При оперировании больных со средней долей у хирурга возникают трудности в выборе слоя диссекции, контроля устьев мочеточников, широком применении «третьей руки»: решить подобные проблемы позволяет использование зажима «кобра» и применение фиксирующего шва».
Резюмируя сказанное, Константин Борисович отметил, что сегодня робот-ассистированная РПЭ во многих странах является «золотым стандартом», ведь уже доказаны ее эффективность и безопасность. При этом особый фокус внимания хирурга смещен именно на функциональный результат, отсутствие и недостаточность которого расценивается как функцинальное осложнение у пациента. «Сложные больные ожидают тех же самых результатов, что и обычные пациенты. Поэтому показания к РПЭ расширяются, ведь это вмешательство востребовано и специалистами, и пациентами. И совсем не на последнем месте стоит диалог с морфологом, который обязательно ведется на этапах выполнения и оценки результатов биопсии у больных РПЖ и на этапе прогнозирования и планирования дальнейшего возможного лечения в случае варианта мультимодального лечения при помощи робот-ассистированной РПЭ», – подчеркнул он.