Практические аспекты лечения неспецифических и кандидозных вульвовагинитов у женщин во время беременности
Опубликовано в журнале:
«Гинекология», том 11, №2, с. 3-6
В.Н.Кузьмин
Кафедра репродуктивной медицины и хирургии Московского государственного медико-стоматологического университета
Введение
Инфекция в акушерстве занимает особое место. Увеличение числа больных инфекциями, передающимися половым путем, влияние инфекции на репродуктивную функцию определяют не только медицинское, но и социальное значение заболеваний. В настоящее время все больший удельный вес приобретают генитальные инфекции, оказывающие влияние на течение беременности, состояние плода и новорожденного. Дискутируется роль влагалищной инфекции в возникновении внутриутробного инфицирования плода. Остаются неясными последствия носительства генитальной инфекции, нарушения влагалищного биотопа и колонизационной защиты влагалищной микрофлоры.
Все чаще врачи сталкиваются с рецидивированием и плохой курабельностью влагалищной инфекции, особенно кандидоза.
Наиболее частым инфекционным поражением слизистой оболочки вульвы и влагалища является кандидозный вульвовагинит (КВ), как правило, поражая женщин репродуктивного возраста. В последние годы распространенность КВ неуклонно растет: удельный вес этого заболевания в структуре инфекционных поражений вульвы и влагалища составляет 30-45%. В настоящее время КВ занимает 2-е место среди всех инфекций влагалища и является одной из наиболее распространенных причин обращения женщин за медицинской помощью. В США ежегодно регистрируется 13 млн случаев этого заболевания. Во время беременности распространенность этой инфекции достигает 40-46%, являясь одной из причин развития осложнений беременности.
Первый эпизод КВ отмечается у многих женщин именно во время беременности. Частота КВ у беременных достигает 40–46%. Такие высокие показатели обусловлены изменениями гормонального баланса во время беременности. Наибольшая степень колонизации отмечается в последнем триместре и у первородящих.
После завершения курса лечения, несмотря на отрицательные результаты культурального исследования, эрадикация микроорганизма может быть неполной, что может привести к возникновению рецидивов, причем этиологическую роль в их развитии обычно играет тот же штамм.
Несмотря на бурное развитие фармакологической индустрии и огромный выбор антимикотических препаратов, проблема лечения КВ не теряет своей актуальности. Учитывая высокую частоту заболевания, длительное течение, а также частое рецидивирование процесса, можно предположить, что, вероятнее всего, речь идет о необоснованном подходе к диагностике и лечению данного заболевания. Таким образом, необходимость разработки новых схем терапии КВ с привлечением уже известных антимикотических препаратов, обладающих адекватным спектром действия, с одновременным воздействием непосредственно на возбудитель и все возможные системные резервуары дрожжеподобных грибов является важной задачей для исключения возможных рецидивов.
Терапия КВ зависит от клинической формы заболевания; основной целью лечения является прежде всего эрадикация возбудителя.
Обычно диагноз КВ устанавливается достаточно легко, и по большей части пациентки излечиваются благодаря местному применению противогрибковых препаратов. Но традиционное интравагинальное лечение нередко оказывается нерегулярным и сопряжено с такими побочными действиями, как раздражение и чувство жжения во влагалище, учащенное мочеиспускание. Этими факторами обусловлена плохая приверженность лечению.
Учитывая, что беременность является основным предрасполагающим фактором развития КВ, особую проблему представляет его лечение при этом состоянии. Лечение генитальных инфекций является сложной задачей вследствие разнообразия микрофлоры влагалища, частоты инфицирования одновременно несколькими патогенами, недостаточной местной и общей иммунной защиты женского организма, особенно во время беременности. Главное требование в этой ситуации – безопасность лечения. Предпочтение следует отдавать местному лечению. Решить эти проблемы помогают антибактериальные препараты, особенно местного применения.
Целью нашего исследования явилась оценка клинической эффективности и безопасности применения препарата Полижинакс у беременных женщин, страдающих генитальными инфекциями.
Задачи исследования предусматривали оценку структуры генитальных инфекций у беременных, клиническую и микробиологическую эффективность использования Полижинак-са в качестве местного лечения неспецифических бактериальных, грибковых и смешанных вагинитов, вульво-вагинитов, цервицитов у беременных. Кроме того, изучали безопасность применения препарата Полижинакс у беременных женщин и новорожденных.
Материалы и методы
Для решения поставленных задач на кафедре репродуктивной медицины и хирургии Московского государственного медико-стоматологического университета проведено обследование и лечение 30 беременных со смешанными формами генитальных инфекций, доказанных бактериоскопическим и бактериологическим методами диагностики, которым применялся препарат Полижинакс. В качестве сравнения в группе контроля из 15 беременных со смешанными формами генитальных инфекций проводилась стандартная санация влагалища. Исследование проводилось в соответствии с международными правилами GCP.
Женщины были распределены и рандомизированы по группам. Критериями включения в исследование явились возраст женщин от 18 до 45 лет, беременность от 12 до 39 нед, клинические или микробиологические признаки вагинита, вульвовагинита, цервиковагинита или цервицита, выявление при микробиологическом исследовании неспецифической бактериальной или грибковой флоры. Все пациентки дали и подписали информированное согласие на участие в исследовании после полного разъяснения протокола.
Критериями исключения были наличие противопоказаний к применению препарата, аллергическая реакция на любой компонент препарата, I триместр беременности, больные с сопутствующими инфекциями, передающимися половым путем, – сифилисом, гонореей, хламидиозом, микоплазмозом, трихомонозом, остроконечными кондиломами, генитальным герпесом (с манифестными проявлениями), наличие у пациентки психического заболевания, не позволяющего проводить оценку эффективности терапии, алкоголизм и наркомания в настоящее время или в анамнезе, активный туберкулез, муковисцидоз, системные заболевания соединительной ткани.
Препарат Полижинакс («Лаборатория Иннотек Интернасиональ», Франция) применялся у женщин во время беременности по 1 вагинальной капсуле ежедневно на ночь в течение 12 дней.
В группе контроля проводилась стандартная санация влагалища у женщин со смешанными формами генитальных инфекций. В стандартную терапию включались растворы для санации – 50 мл 0,01% раствора Мирамистина и 100 мл 0,05% раствора хлоргексидина в течение 7 дней.
Для оценки эффективности препарата проводилось бактериологическое исследование материала из уретры, цервикального канала и заднего свода влагалища, а также бактериологическое исследование на микробный пейзаж (микробиоценоз) влагалища до начала терапии и через 14 дней после начала приема препарата Полижинакс.
Для оценки безопасности препарата исследовали в динамике клеточный состав периферической крови, уровень мочевины, билирубина, аминотрансфераз, глюкозы крови, проводили микроскопию отделяемого уретры, влагалища, цервикального канала, бактериологические посевы мочи, отделяемого влагалища. Оценивали клиническую картину воспаления вульвы и влагалища до и после лечения, анализировали жалобы и общее состояние больных.
Сульфат полимиксина В – полипептидный антибиотик из группы поли-миксинов, высокоэффективен в отношении грамотрицательных микроорганизмов, включая синегнойную палочку. Препарат легко растворим в воде, при местном применении практически не всасывается. Устойчивость и повышенная чувствительность (сыпь, зуд) к полимиксину встречаются редко. Препарат не действует на аэробную кокковую флору, анаэробы, большинство штаммов протея.
Нистатин – антибиотик полиеновой группы, продуцируемый актиномицетом Streptomyces noersei, активен в отношении дрожжеподобных грибов рода Candida и аспергилл.
Входящий в состав вспомогательных веществ гель диметилполисилоксана обладает обволакивающим, успокаивающим и противоотечным действием, способствует проникновению действующих веществ в вагинальные складки, дает местный противовоспалительный и гипосенсибилизирующий эффект.
Полижинакс практически не всасывается с поверхности слизистой оболочки, поэтому системная токсичность данного лекарственного средства не выражена, что позволяет применять его и во время беременности. Показанием для применения Полижинакса является неспецифический воспалительный процесс вульвы и влагалища с присоединением кандидоза или без него у женщин во время беременности, в послеродовом периоде, у гинекологических больных (по 1 капсуле в течение 6-12 дней).
Учитывая спектр действия препарата Полижинакс, нами выполнено клиническое исследование его эффективности при лечении цервиковагинитов, вульвовагинитов грибковой и смешанной этиологии у беременных женщин во II и III триместрах с последующей целью профилактики послеродовых инфекционно-воспалительных осложнений у родильниц.
Результаты исследования
В настоящей статье мы представляем лишь часть результатов исследования применения препарата Полижинакс у беременных со смешанными формами генитальных инфекций.
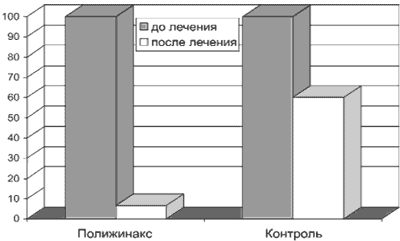
К моменту завершения курса лечения при проведении контрольных исследований отмечено улучшение данных микроскопии отделяемого влагалища и цервикального канала (снижение лейкоцитоза, уменьшение количества кокковой и бактериальной флоры, исчезновение грибов) у 28 из 30 пациенток, что составило 93,3% (рис. 1).
Рис. 1. Клинико-бактериологическая эффективность в процессе лечения.
В группе контроля эффект от проводимой терапии (снижение лейкоцитоза, уменьшение количества кокковой и бактериальной флоры, исчезновение грибов) составил 40% (6 из 15 пациенток). При этом не отмечено ни одного случая стерильных посевов отделяемого цервикального канала и влагалища (см. рис. 1).
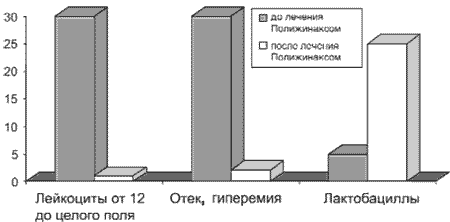
При применении Полижинакса больными с бактериальным или бактериально-кандидозным вульвовагинитом отмечалось исчезновение зуда, жжения, уменьшение объема влагалищного отделяемого. Улучшение клинической картины наблюдалось во всех случаях, но у 2 беременных через 14 дней полное излечение не было лабораторно подтверждено, что потребовало повторного назначения препарата (рис. 2).
Рис. 2. Динамика физикального и бактериоскопического обследования.
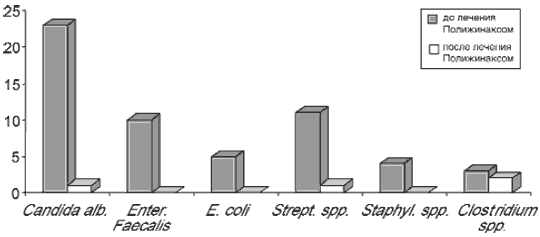
Улучшение самочувствия больных (уменьшение или исчезновение болевого синдрома, зуда, жжения в области наружных половых органов, регресс воспалительного процесса на слизистой оболочке вульвы и влагалища) отмечено у всех беременных на 2 и 3-й день применения препарата. У 14 (46,7%) пациенток отмечены стерильные бактериологические посевы отделяемого цервикального канала и влагалища. До терапии Полижинаксом наиболее часто в высевах присутствовали Candida alb., Enter. Faecalis, Strept. spp., Е. coli, Staphyl. spp., Clostridium spp. (рис. 3).
Рис. 3. Сравнительный анализ микрофлоры: данные бактериологического исследования.
Следует отметить, что Полижинакс обеспечивал защитный эффект у женщин, родоразрешенных операцией кесарева сечения, которым назначался препарат. У 6 из 30 беременных с генитальными инфекциями был назначен Полижинакс. И у этих женщин в послеродовом периоде послеродовые гнойно-септические заболевания (эндометрит и т.д.) не развивались. Полижинакс положительно влияет на влагалищный биоценоз, сдерживая проникновение условно-патогенных и патогенных микроорганизмов в матку, обеспечивая тем самым профилактику эндометрита и других осложнений.
Целесообразным является применение Полижинакса у беременных с клинической картиной вульвовагинита непосредственно перед родоразрешением (в течение 6 дней с целью профилактики гнойно-септических осложнений). Это обеспечивает хорошую санацию родовых путей и защищает плод от интранатального инфицирования.
Следует отметить абсолютную безопасность интравагинального введения препарата Полижинакс для плода. При обследовании новорожденных от 30 матерей, страдающих генитальными инфекциями и применявших препарат до родоразрешения, заболеваний не выявлено: новорожденные и дети были в удовлетворительном состоянии. Это лишний раз доказывает местное действие препарата вне зависимости от длительности применения и сроков родоразрешения.
Изменений показателей состава периферической крови, функции печени и почек при применении препарата Полижинакс не отмечено.
Отдельно хочется отметить, что во время клинического исследования применения препарата Полижинакс ни у одной пациентки (т.е. в 100% случаев) не наблюдалось побочных действий и нежелательных эффектов от терапии.
Заключение
Таким образом, вагинальные капсулы Полижинакс могут активно применяться во время беременности в качестве средства для лечения вульвовагинитов грибковой и смешанной этиологии у женщин во II и III триместрах беременности, а также для санации при подготовке к естественному родоразрешению или перед операцией кесарева сечения для предупреждения интранатального инфицирования и профилактики послеродовых гнойно-септических осложнений.
ЛИТЕРАТУРА
1. Прилепская В.Н. Клиника, диагностика и лечение вульвовагинального канди-доза (клиническая лекция). Гинекология. 2001; 6 (3): 201–5.
2. Прилепская В.Н., Байрамова Г.Р. Современные представления о вагинальном кандидо-зе. Рус. мед. журн. 1998; 5 (6): 301–8.
3. Серов В.Н. Изучение эффективности Полижинакса в лечении неспецифических бактериальных и грибковых кольпитов. Рос. журн. кожн. и венерич. бол. 2004; 2: 59–61.
4. Granger SE. The etiology and pathogenesis of vaginal candidosis: an update. Br J Clin Bact 1992; 46 (4): 258–9.
5. Horowitz В. Mycotic vulvovaginitis: a broad overview. Am J Obstet Gynecol 1991; 165 (4): 1188–92.
Лечение неспецифического вульвовагинита
Неспецифический вульвовагинит – это инфекционное заболевание вульвы и влагалища, которое вызывают микроорганизмы из числа условно-патогенной микрофлоры. Лечение неспецифического вульвовагинита иногда дает кратковременный эффект из-за развития устойчивости к антибиотикам и изменения иммунных реакций.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Причины и факторы риска
Во влагалище у взрослой женщины основу нормальной микрофлоры составляют лакто- и бифидобактерии. Они колонизируют слизистую оболочку с момента полового созревания, но количество бактерий снижается при некоторых негативных влияниях на организм. Условно-патогенные микроорганизмы активируются и требуется лечение неспецифического вульвовагинита. Наиболее частыми возбудителями болезни являются:
Эти микроорганизмы также обитают на слизистой оболочке влагалища и вульвы, но в незначительных количествах. Их активность подавляется за счет присутствия нормальной микрофлоры.
Признаки неспецифического воспаления вульвы и влагалища могут появляться в детском и подростковом возрасте. В этом случае причиной является анатомическая близость к анальному отверстию и нарушение правил гигиены.
У взрослых женщин вульвовагинит появляется из-за снижения защитных свойств организма и активации условно-патогенной микрофлоры. Гинекологи чаще наблюдают патологию у сексуально-активных пациенток, но половые отношения не являются ведущей причиной болезни. Основными факторами риска считают следующие:
Иногда смена полового партнера выступает в качестве провоцирующего фактора. У мужчины микроорганизмы на интимных органах отличаются по составу от обитающих у женщины. Контакт с новой микрофлорой при предрасположенности может привести к воспалительной реакции.
У женщин в период климакса воспаление возникает из-за снижения функции яичников и дефицита эстрогенов. Неспецифический вульвовагинит при беременности вызывает снижение иммунитета, которое является следствием повышения прогестерона.
Механизм развития вульвовагинита
Слизистая оболочка обладает защитными факторами, которые предохраняют от размножения патогенной и условно-патогенной микрофлоры. К таким специфическим механизмам относятся:
На состояние слизистой оболочки влияет работа яичников, которая подчиняется гипоталамусу и косвенно щитовидной железе. При недостаточной стимуляции яичников в них прекращают созревать яйцеклетки, не вырабатываются эстрогены. Этот процесс наблюдается с приближением климакса, а также при искусственном торможении работы яичников при помощи лекарственных средств, после хирургического удаления, резекции фрагмента или лучевой терапии. Иногда работа яичников нарушается из-за психологических факторов, нарушении питания, дефиците витаминов и нутриентов, после абортов или выкидышей.
При нехватке эстрогенов в эпителии слизистой оболочки не запасается гликоген. В норме он служит питательной средой для полезных бактерий. Если она исчезает, у нормальной микрофлоры нет субстрата для питания и размножения, их количество уменьшается. При лечении антибиотиками нарушение состава флоры происходит из-за их гибели от лекарств.
В половых путях прекращает вырабатываться молочная кислота и перекись водорода, сдерживающие размножение условно-патогенных микроорганизмов. Они начинают активнее расти и заселяют слизистую оболочку, развивается неспецифический бактериальный вульвовагинит.
При хроническом аднексите или эндометрите микроорганизмы попадают во влагалище нисходящим путем из полости матки вместе с патологическими выделениями.
Клинические проявления неспецифического воспаления
Симптомы вульвовагинита не имеют отличий по возрасту. У женщин в период климакса для него характерно появления зуда и жжения различной интенсивности на вульве или у входа во влагалище. Иногда неприятные ощущения становятся нестерпимыми, вынуждают чесать половые органы. Это приводит к появлению небольших ссадин и ран.
Неспецифический бактериальный вульвовагинит сопровождается выделениями из половых путей. Они имеют различную консистенцию. Для вульвовагинита характерны белые выделения с различными оттенками желтого, зеленоватого, серого. Запах чаще нейтральный. Иногда кисловатый.
Консистенция выделений может быть сливкообразной, густой или жидкой. Пенистые выделения для неспецифического воспаления не характерны, это признак трихомонадного вагинита. Гнойное отделяемое наблюдается при гонококковой инфекции.
Внутренняя сторона половых губ, вся поверхность вульвы покрыта белесым налетом. При его отделении обнажается воспаленная ярко-красная слизистая оболочка. Она отекает, что сопровождается чувством дискомфорта. Инфекция распространяется на наружное отверстие уретры, поэтому возникают дизурические расстройства:
Половые контакты также сопровождаются болью. Если не проводить лечение неспецифического вульвовагинита, возникает сухость влагалища при переходе болезни в хроническую форму. Болезненность сексуального контакта объясняется не только воспалением тканей, но и отсутствием естественной смазки.
Хроническая форма вульвовагинита протекает с периодами обострения и ремиссии. Такой диагноз ставят, если симптомы требуют лечения на протяжении 1 месяца или чаще 4 раз в год. Причиной обострения может быть переохлаждение, смена сексуального партнера, лечение антибиотиками или начало менструации. При длительном течении болезни ее признаки становятся менее выраженными, наблюдают зуд, жжение, но количество выделений умеренное. А со временем развивается атрофия слизистой оболочки, иногда на этом фоне возникает лейкоплакия.
Возможные осложнения вульвовагинита
Если женщина проводит лечение воспаления народными методами, не обращается к врачу, возрастает риск развития осложнений болезни. Шейка матки предотвращает переход бактериальной флоры из влагалища, но при хроническом рецидивирующем воспалении, снижении иммунитета, инфекция распространяется на внутренние половые органы.
Заражение может произойти при гинекологических внутриматочных манипуляциях, использовании внутриматочной спирали, трансвагинальных операциях и во время родов, если не проводилась санация половых путей.
Результатом восходящего распространения инфекции становятся эндометрит, аднексит. Учитывая возрастающую устойчивость бактерий к популярным антибиотикам, низкий иммунный ответ, болезнь протекает в латентной форме без выраженных симптомов. Ее последствиями становятся:
Неспецифический вульвовагинит при беременности представляет опасность для плода. Если болезнь возникла в раннем сроке, пока не сформировалась плацента, инфекция может проникнуть к эмбриону и вызвать тяжелые пороки, остановку развития и выкидыш. Во 2 триместре риск заражения плода меньше. Но хроническое воспаление во влагалище может привести к истончению плодного пузыря, преждевременному излитию околоплодных вод. Если не начинается родовой процесс в течение суток, ребенок заражается. Он может погибнуть или родиться с тяжелой пневмонией.
Заражение новорожденного от матери происходит во время родов при прохождении его по родовым путям. В послеродовом периоде, пока раскрыта шейка матки и не действуют факторы защиты, бактерии легко проникают внутрь и вызывают эндометрит.
Методы диагностики вульвовагинита
Чтобы поставить диагноз, женщина должна прийти на обследование к акушер-гинекологу. Первым этапом диагностики является сбор анамнеза. Он необходим, чтобы выявить провоцирующие факторы болезни.
Осмотр проводится на гинекологическом кресле. Врач может определить гиперемированную воспаленную слизистую вульвы и влагалища, покрытую белым с желтоватым оттенком налетом. При двуручном исследовании определяется матка нормальных размеров, маточные трубы в норме не пальпируются, а яичники – гладкие, овоидной формы. При хроническом воспалении влагалища во время осмотра может возникать дискомфорт.
Врач берет мазок из влагалища и уретры на степень чистоты. При вульвовагините в нем снижено количество лактобактерий или они полностью исчезают, появляется большое количество лейкоцитов, обычно больше 35 в поле зрения, основная флора – кокковая.
Неспецифический бактериальный вульвовагинит при хроническом течении часто сочетается с хламидийной, трихомонадной или гонокковой инфекцией, иногда – с кандидозом. Поэтому рекомендуется проводить ПЦР-диагностику для выявления этих возбудителей и назначения полноценного лечения.
Лечение вульвовагинита неспецифической природы
Лечение воспаления наружных половых органов, вызванное условно-патогенной микрофлорой, проводят при помощи местных препаратов. Врачи рекомендуют начинать с соблюдения гигиены, отказаться от использования мыла и специальных интимных гелей. Допускается подмывание или сидячие ванночки с отварами лекарственных трав. Противовоспалительными свойствами обладают аптечная ромашка, цветки календулы, чабрец. Лечение местными средствами подразумевает использование следующих форм и групп препаратов:
Гормональными мазями проводить лечение вульвовагинита нельзя. Они еще больше снижают местный иммунитет, вызывают присоединение кандидозной инфекции.
Если ПЦР показало присутствие ДНК патогенных микроорганизмов, используют системную антибактериальную терапию в зависимости от типа возбудителя. После лечения антибиотиками для восстановления нормальной флоры и профилактики бактериального вагиноза необходимо пройти лечение свечам с пробиотиками.
Неспецифические вульвовагиниты: возможности о локальной терапии
Опубликовано в журнале:
« Эффективная фармакотерапия » №36, 2013
Э.Р. Довлетханова, П.Р. Абакарова
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова Минздрава России
Авторами было проведено исследование эффективности антисептического препарата локального действия Мирамистин в лечении неспецифического (бактериального) вульвовагинита. Уже на 5-7-й день терапии состояние большинства пациенток оценивалось как удовлетворительное. Улучшилось состояние слизистой влагалища, изменился характер патологических выделений из половых путей, уменьшились зуд и жжение в области половых органов.
Прием препарата не сопровождался серьезными нежелательными явлениями. Таким образом, Мирамистин продемонстрировал высокую эффективность и хорошую переносимость, что наряду с удобством применения позволяет рекомендовать препарат к использованию в терапии неспецифических вульвовагинитов.
Ключевые слова: бактериальный вульвовагинит, локальная терапия, Мирамистин
Non-specific vulvovaginitis: local treatment options
E.R. Dovletkhanova, P.R. Abakanova
Kulakov Research Center for Obstetrics, Gynecology and Perinatology of the Ministry of Health of Russia
Efficacy of local antiseptic agent Miramistin was studied in women with non-specific (bacterial) vulvovaginitis. In the majority of patients marked improvement was seen as early as on the 5-7 day of therapy. The patients had less mucosal lesions and vaginal discharge; their symptoms (vaginal itching and burning) also improved. No significant adverse events were reported. Thus, Miramistin is recommended as an effective, well-tolerated and easy-to-use therapy for non-specific vulvovaginitis.
Key words: bacterial vulvovaginitis, local therapy, Miramistin
Введение
Вульвовагинит: этиология, патогенез, симптомы
Вульвовагинит может развиться в любом возрасте: как у девочек и девушек, так и у женщин в период постменопаузы. В детском возрасте заболевание может быть вызвано анатомическими факторами (близость ануса к влагалищу), особенностями слизистой влагалища (тонкая слизистая), щелочной реакцией влагалищного секрета и недостаточным соблюдением гигиены. Немаловажна роль аллергического фактора. В постменопаузе причинами вульвовагинита могут стать истончение слизистой влагалища, изменения влагалищной микрофлоры, снижение защитных свойств влагалищно-шеечной экосистемы в связи с дефицитом эстрогенов и общими инволютивными изменениями в организме и тканях влагалища, шейки матки и вульвы. Клетки поверхностного слоя вагинального эпителия способны накапливать гликоген под действием эстрогена. С уменьшением уровня эстрогена слои истончаются и атрофируются.
И в детском, и в репродуктивном возрасте возникновению и развитию вульвовагинита способствуют различные хронические инфекционные заболевания: гайморит, тонзиллит, пиелонефрит, сальпингоофорит, пороки сердца, гастриты и пр. Большое значение имеет снижение эндокринной, в частности эстрогенной, функции яичников, сопровождающей многие гинекологические заболевания и нейроэндокринные синдромы. Хроническое воспаление придатков матки нередко сопровождается снижением функциональной активности яичников, поэтому у таких женщин сальпингоофориту часто сопутствует вагинит или вульвовагинит.
Клинические проявления бактериального (неспецифического) вульвовагинита у взрослых и детей схожи. Это длительность течения и склонность к рецидивам характер жалоб и объективные признаки воспаления. Основными клиническими симптомами вульвовагинитов являются выделения из половых путей (гнойные, пенистые, с примесью крови, творожистые и др.), гиперемия и отечность слизистой вульвы и влагалища, зуд, жжение, болезненность вульвы, дизурия, диспареуния. В течение репродуктивного периода жизни здоровой женщины микрофлора влагалища образует уникальную сбалансированную среду, которая может изменяться под влиянием внешних факторов, но благодаря механизму самоочищения возвращается к норме. Кислотно-щелочное состояние влагалищной среды варьирует в интервале 3,8-4,5. Оно может колебаться в течение менструального цикла, во время беременности и зависит от сексуальной активности женщины.
Известно, что заболевания, вызванные смешанной инфекцией, протекают дольше и клинически тяжелее, часто рецидивируют и на их фоне нередко возникают различные осложнения. Кроме того, смешанная инфекция тяжелее поддается лечению, особенно при хронизации процесса, когда добиться излечения без последующих рецидивов представляется затруднительным. В этой связи при лечении вульвовагинитов смешанной этиологии следует использовать так называемые комплексные препараты с широким спектром действия (антимикотическим и антибактериальным) [4].
Методы диагностики и лечения неспецифических вульвовагинитов
Диагностика вульвовагинитов обычно не представляет трудностей. Наличие указаний в анамнезе на тяжелые общие заболевания, воспалительные процессы половых органов (аднекситы), нарушения функции яичников и другие патологические состояния, способствующие возникновению заболевания, значительно облегчают диагностику. Большое внимание следует уделять типичным жалобам на зуд в области наружных половых органов, появление патологических выделений из половых путей (бели) и пр. Предположение о возможности развития вульвовагинита подтверждается при осмотре наружных половых органов и исследования влагалища с помощью зеркал.
Для уточнения этиологии воспалительного процесса прибегают к бактериологическому исследованию выделений, полученных из влагалища. При высевании возбудителей неспецифической инфекции (стафилококки, стрептококки, протей, кишечная палочка и пр.), необходимо определить их чувствительность к антибиотикам [5]. Лечение вульвовагинитов является непростой задачей в связи с недостаточной эффективностью многих терапевтических методов и высоким процентом развития рецидивов. Эффективность лечения во многом определяется точным выявлением возбудителя, назначением этиотропной терапии и хорошей переносимостью препарата. Таким образом, лечение должно быть комплексным и направленным на ликвидацию местных воспалительных изменений, а также на улучшение течения имеющихся сопутствующих заболеваний и функциональных нарушений, на повышение адаптационно-защитных сил организма. При выборе препаратов следует считаться с возможной лекарственной непереносимостью.
Следует отметить, что локальная терапия имеет преимущества по сравнению с системной. Среди них отсутствие системного действия на организм; минимальный риск побочных реакций; простота и удобство применения; отсутствие противопоказаний (кроме индивидуальной непереносимости препарата); возможность применения у больных с экстрагенитальной патологией (особенно при локализованных формах инфекционного процесса: острые вульвиты, вагиниты, цервициты или обострения хронических процессов влагалища им шейки матки); быстрое попадание в очаг инфекции и быстрое действие [6].
Мирамистин в лечении неспецифических вульвовагинитов
Исследования Мирамистина были проведены в ведущих лабораториях России, Швеции и Германии. Показано, что Мирамистин обладает выраженными антимикробными свойствами в отношении грамположительных и грамотрицательных бактерий, аэробных и анаэробных бактерий, спорообразующих и аспорогенных бактерий, в виде монокультур и микробных ассоциаций, а также повышает чувствительность бактерий, грибов и простейших к действию антибиотиков [2]. Синергизм действия Мирамистина с антибиотиками и другими препаратами позволяет сократить длительность терапии и значительно повысить ее эффективность.
Отмечено, что Мирамистин обладает также противовирусным действием, особенно активен в отношении вирусов гриппа, герпеса, ретровирусов (ВИЧ), парамиксо-вирусов (корь, паротит), ветряной оспы, лихорадки Денге, аденовирусов и др.
Мирамистин действует избирательно, он активен в отношении патогенных микроорганизмов и не повреждает слизистые оболочки [3]. Кроме этого, доказана способность препарата оказывать дополнительные эффекты:
Основными были жалобы на повышенное количество выделений из половых путей (n=23, 100%), наличие зуда и жжения (n=21, 91,3%), дискомфорт при половом акте (n=11, 47,8%). При осмотре гиперемия слизистой оболочки стенок влагалища и вульвы, отечность, слизисто-гнойные выделения были выявлены во всех случаях (n=23, 100%).
Микроскопия вагинальных мазков до лечения показала, что у всех женщин во влагалище была умеренно выраженная микробная обсемененность. В мазках преобладали грамотрицательные палочки и грамвариабельные кокки. Грамположительные палочки встречались от единичных до нескольких десятков в поле зрения.
Заключение
Клиническое исследование, проведенное с использованием современных методов диагностики, подтверждает высокую эффективность и хорошую переносимость антисептического препарата локального действия Мирамистин при неспецифических (бактериальных) вульвовагинитах. Кроме того, Мирамистин не оказывает системного влияния на организм, не раздражает слизистые, что наряду с удобством применения позволяет рекомендовать его для лечения неспецифических вульвовагинитов.