Содержание
Причины направления на нестрессовый тест КТГ
Как правило, на такое обследование направляются беременные женщины, имеющие заболевания, осложняющие беременность или ж те, у кого уже в процессе беременности развились некоторые осложнения. Вот наиболее распространённые из них:
Процедура проведения нестрессового теста
Перед обследованием врачи зачастую рекомендуют покушать для того, чтобы заставить малыша двигаться интенсивнее. Хотя и нет достоверных аргументов, подтверждающих или опровергающих это предположение, но если подкрепиться перед началом теста, то плохого в этом точно ничего не будет. Кроме этого, обязательно нужно будет сходить в туалет, так как вам придётся, примерно, в течение часа находиться в неподвижном состоянии перед монитором.
Если ребёнок не шевелится, то, возможно, он просто уснул. В таком случае врач может попробовать разбудить его при помощи специального зуммера. В некоторых случаях вас будут просить нажимать кнопку в те моменты, когда вы ощутите движения ребёнка у вас в животе. Как правило, продолжительность нестрессового теста составляет от 20 минут до часа.
Результаты нестрессового теста. Что они означают?
Для оценки состояния ребёнка по результатам нестрессового теста подсчитывают количество ударов сердца малыша за минуту и оценивают учащение его сердцебиения в ответ на его двигательную активность. Сердце малыша бьётся со скоростью 110-160 ударов в минуту, когда он находится в состоянии покоя. При его активных движениях частота сердцебиений увеличивается до 130-190 ударов в минуту.
Если же ребёнок не двигается, то, возможно, он просто спит и в этом случае обследование будет продолжено. Если сердцебиение малыша не учащается в ответ на его двигательную активность, то результат теста считается отрицательным, или нереактивным. Но, даже получение отрицательного результата не означает, что с ребёнком какие-то проблемы. Просто тест не предоставил достаточно необходимой информации и обследования будут продолжены. Возможно, что ваш врач направит вас на окситоциновый (стрессовый) тест или на более подробное обследование, такое как биофизический профиль плода.
Если же ваш срок беременности составляет менее 32-х недель, то нереактивный результат может быть связан с тем, что ребёнок ещё слишком мал для него. Реактивность предполагает уже определённую зрелость плода, которую он, вероятно, пока не достиг.
Видео: КТГ плода
Дорогие наши читатели, предлагаем вам к просмотру видеоролик, в котором врач акушер-гинеколог Трубина Татьяна рассказывает о проведении КТГ плода:
Медицинские рекомендации
Многоканальная наружная гистерография (НГГ) позволяет получать информацию о сократительной деятельности матки в разных ее отделах, как в норме, так и при патологии. Метод простой, неинвазивный и дает возможность судить о месте и начале возникновения волны сокращения, направлении и скорости ее распространения, координированности сокращений различных отделов матки, позволяет регистрировать длительность, величину, характер схваток и интервал между ними.
Антенатальная кардиотокография плода.
В настоящее время кардиотокография является ведущим методом оценки состояния плода во время беременности.
Большинство медиков подчеркивают, что именно в III триместре беременности (срок с 32 недель и более) достигает зрелости миокардинальный рефлекс и другие проявления жизнедеятельности плода, оказывающие влияние на характер его сердечной деятельности, в частности становление цикла активности и покоя плода, и проведение кардиотокографии плода наиболее эффективно. Хотя пульс плода может улавливаться прибором и с меньшим сроком беременности.
Ведущим для оценки состояния плода при использовании КТГ является активный период плода, поскольку изменения сердечной деятельности в период покоя могут быть аналогичны тем, которые наблюдаются при нарушении его состояния.
В настоящее время физиологическое состояние плода условно делят на 4-е цикла (фазы). Взаимосвязь фаз состояния здорового плода и характера КТГ представлена в таблице 5.1.
Фазы жизнедея-тельности плода
Биофизическая характеристика фаз
Длительность, %
— средняя, мин
— максимальная, мин
С1F
«глубокий сон»
С2F
«поверхностный сон»
С2F
С3F
«бодрствование»
реактивный с нестабильным ритмом, высокими продолжительными акцелерациями или тахикардией
Фаза С1F
В фазе «глубокого сна» определяется стабильный низкоамплитудный сердечный ритм с редкими акцелерациями. Амплитуда осцилляций обычно не превышает 6 уд/мин, средняя частота акцелераций составляет 3 акцелерации в час, т.е. на 20-и минутных сеансах акцелераций может не быть совсем, и в этих случаях нестрессовый тест даст ареактивный результат.
Так как ареактивный нестрессовый тест в половине случаев встречается при гипоксии и ацидозе плода, то в таких случаях существует опасность ложного диагноза, в т.ч. и пропуска патологии.
Проблема дифференциальной диагностики удовлетворительного и неудовлетворительного состояния плода может быть решена путем увеличения продолжительности сеанса. Если при увеличении времени обследования не происходит смены реактивности, то можно предполагать наличие у плода дистресса.
Фаза С2F
Во время фазы «поверхностного сна» отмечаются высокая амплитуда осцилляций с частыми акцелерациями, реактивный нестрессовый тест. Средняя частота акцелераций составляет 20 – 22 акцелерации в час или 3 за 10 мин на фоне достаточной вариабельности сердечного ритма.
Фаза С3F
В этой фазе движения тела отсутствуют. Акцелераций нет. Нестрессовый тест ареактивный.Амплитуда осцилляций высокая. КТГ не информативная.
Фаза С4F
Для фазы «бодрствование» характерны продолжительные движения тела. В этой фазе наблюдается нестабильность базального ритма с высокими длительными акцелерациями или тахикардией. Нестрессовый тест реактивный.
Таким образом, в антенатальном периоде характер сердечного ритма, внешний вид кардиотахограммы и её численные параметры зависят от фазы физиологического состояния плода. Более того, нормативные значения КТГ и диагностическая значимость нестрессового теста актуальна только для фазы C2F, то есть фазы «поверхностного сна». Для всех остальных фаз имеющиеся кардиотокографические критерии благополучия плода «адекватно не работают». А для фазы «глубокого» сна характерны низкоосцилляторный вариант кардиотахограммы, вплоть до линейного. Последний может быть причиной ненужного ятрогенного вмешательства в гестационный процесс. С другой стороны, пренебрежение к маловариабельному варианту кардиотахограммы может послужить причиной отказа от необходимого врачебного вмешательства в гестационный процесс.
Поэтому если в течение 60 минут нестрессовый тест остается ареактивным (низкая вариабельность, отсутствие акцелераций), то это, вероятно, связано с нарушением адаптация плода, и его состояние вызывает тревогу.
БЧСС определяют как среднее значение ЧСС плода в промежутках между акцелерациями и децелерациями. БЧСС подвержена постоянным небольшим изменениям, что обусловлено реактивностью автономной системы сердца плода. В мониторе производится расчет среднего значения БЧСС за сеанс, а также крайние отклонения от нее. При этом кривая БЧСС выводится на графике ЧСС после сеанса. В таблице 5.2 приведена шкала диагностики плода в зависимости от БЧСС.
Существенную роль при анализе состояния плода играют показатели вариабельности сердечных сокращений плода относительно базального ритма. О вариабельности ЧСС судят по отклонению от БЧСС. Подсчет вариабельности частотного ритма проводят в течение каждой минуты по амплитуде и частоте. Амплитуду осцилляций определяют по отклонениям от среднего ритма, а частоту осцилляций – по количеству пересечений осцилляций «плавающей линией», т.е. линией, соединяющей середины амплитуд.
Таблица 5.2. Диагностика состояния плода по диапазону значений БЧСС
В приборе звучит сигнал тревоги при значении БЧСС более 170 уд/мин
В приборе звучит сигнал тревоги при значении БЧСС менее 110 уд/мин
Проведение четырехканальной НГГ возможно с 16 недель беременности с использованием одного датчика, с 20 до 28 недель – двух или трех, с 29 до 40 – трех и более.
НГГ является методом доклинической диагностики угрозы прерывания беременности, преждевременных родов, а также нарушений СДМ в родах.
НГГ должна проводиться у беременных женщин:
При родах применение НГГ позволяет количественно и качественно оценить сократительную деятельность матки (СДМ), с целью выявления ее нарушений у женщин группы риска по развитию аномалий родовой деятельности: многоводие, маловодие, плоский плодный пузырь, крупный плод, многоплодная беременность, хроническая плацентарная недостаточность, тазовое предлежание плода, миома матки, аномалии развития матки, гестозы, патологические состояния матки и ее шейки и др. Кроме того, проведение НГГ при родах позволяет провести дифференциальную диагностику между патологическим подготовительным периодом и началом I – го периода родов.
По многоканальной наружной гистерограмме можно оценить различные нарушения «тройного нисходящего градиента», проявляющиеся дискоординацией сократительной деятельности основных функциональных отделов матки. Нарушение названного градиента может быть тотальным, охватывающим интенсивность, продолжительность, распространение, либо частичным (нарушения одного или двух компонентов). Чем значительней нарушения «тройного нисходящего градиента», тем больше затягиваются роды. Только многоканальная наружная гистерография позволяет правильно оценить нарушения «тройного нисходящего градиента». В режиме наружной гистерографии анализируется сократительная деятельность в четырех зонах.
При проведении сеанса НГГ на экране и на печати будут построены временные диаграммы сократительной деятельности, по которым можно оценить тонус и интенсивность сократительной деятельности, а также координированность СДМ.
Кроме этого, дополнительно рассчитываются параметры для каждого ТОКО-датчика, характеризующие маточную активность:
Для диагностики наружной гистерографии во время беременности женщин анализируется спонтанная сократительная деятельность матки (ССДМ), изменяющаяся в зависимости от срока беременности, особенно за 2 или 3 недели до родов. Выделяют два типа сокращений: с большой амплитудой и продолжительностью (тип Braxton – Hicks) и с малой амплитудой и продолжительностью (тип Alvares). Частота регистрации этих типов сокращений зависит от срока беременности.
При физиологически протекающей беременности до 25 недель регистрируются по данным наружной гистерографии только малые сокращения типа Альвареца продолжительностью от 35 до 60 с (2 или 3 сокращения за 60 мин). Начиная с 26 до 30 недель, появляются большие сокращения типа Брекстона-Гикса, причем за 60 мин 3 или 4 малых и 1 большое сокращение (продолжительность большого сокращения от 50 до 70 с и более). При сроке беременности от 31 до 37 недель – 2 больших и 2 малых спонтанных сокращения матки. При сроке от 38 до 40 недель регистрируются спонтанные сокращения в соотношении: 3 больших и 1 малое или все сокращения типа Брекстона-Гикса с появлением тройного нисходящего градиента маточных сокращений (ССДМ приобретает координированный характер). Возрастание частоты маточных сокращений к концу беременности отражает важные эндокринные изменения в организме женщины, что связано с подготовкой к будущим родам. Поэтому мониторинг сократительной деятельности матки в последние недели беременности имеет большое практическое значение, так как характер маточной активности, который сформировался к окончанию беременности, в большинстве случаев проявляется в характере родовой деятельности.
При угрозе прерывания беременности повышается маточная активность, приобретая, как правило, дискоординированный характер, или преобладают большие сокращения типа Брекстона-Гикса продолжительностью от 60 с и более. Причем высокоамплитудные сокращения регистрируются в основном в области дна матки.
Регистрация ССДМ у беременных в динамике имеет важное практическое значение для прогноза родов и профилактики аномалий родовой деятельности. Появление повышенной ССДМ (увеличение количества малых, больших или дискоординированных сокращений) на сроках беременности от 16 до 36 недель указывает на угрозу прерывания беременности.
При отсутствии координированной ССДМ на сроке беременности 39 или 40 недель или появление дискоординированной ССДМ свидетельствует об отсутствии «биологической готовности» к родам.
Рекомендуемая литература:
Нестрессовый тест КТГ – зачем делают и что означают результаты?
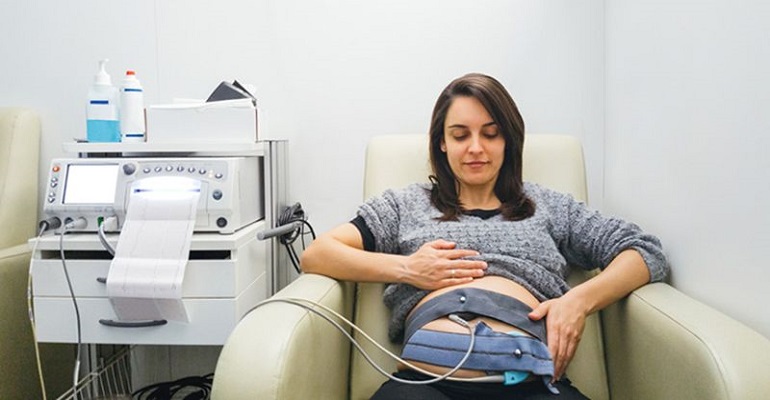
Нестрессовый тест КТГ (кардиотокография), также известный как мониторинг сердечного ритма плода – пренатальное исследование, которое проводится для проверки здоровья будущего ребенка. Во время выполнения контролируют частоту сердечных сокращений плода, чтобы увидеть, как она изменяется во время его физической активности.
В норме сердцебиение ребенка должно ускоряться во время активности на более поздних сроках беременности. Однако при таком состоянии, как гипоксия плода (когда он не получает достаточно кислорода) это может быть нарушено, что и позволяет обнаружить данное исследование.
Обычно КГТ плода рекомендуется, когда считается, что плод подвержен повышенному риску гибели. Тест может проводиться после 26-28 недель беременности, так как до этого времени ребенок еще недостаточно развит, чтобы реагировать на протокол теста. Некоторые результаты могут указывать на то, что вы и ваш ребенок нуждаетесь в дальнейшем контроле, обследовании или специальном уходе. 1 2
Зачем проводится?
Во время проведения КГТ плода смотрят на частоту его сердечных сокращений в ответ на двигательную активность. В норме она будет увеличиваться во время движения будущего ребенка, а в состоянии покоя – уменьшаться. Суть заключается в том, что для нормальной активности плода и частоты сердечных сокращений требуется достаточное количество кислорода. Когда его уровень низкий, плод может не давать нормальной реакции. Недостаточный уровень поступающего кислорода (гипоксия) часто может быть вызван проблемами с плацентой или пуповиной. 2
КТГ может указывать на необходимость дальнейшего мониторинга, обследования, лечения или стимуляции родов для предотвращения гибели плода.
Врач может порекомендовать вам пройти этот тест, если у вас:
Доктор может порекомендовать проходить КГТ один или два раза в неделю, а иногда и ежедневно, в зависимости от состояния вашего здоровья и здоровья ребенка. Например, вам может потребоваться регулярное обследование, если врач подозревает, что плод получает недостаточное количество кислорода.
Риски
Это неинвазивный тест, который не представляет никакой физической опасности для вас или вашего ребенка. Термин «нестрессовый» относится к тому факту, что не проводятся дополнительные действия, такие как искусственная стимуляция сокращений матки, с целью заставить ребенка в утробе двигаться.
Это исследование может как дать уверенность в здоровье вашего ребенка, так и стать поводом для беспокойства. Нестрессовый тест также может дать ложноотрицательный или ложноположительный результат. То есть не обнаружить существующую проблему или предположить, что проблема существует, когда ее нет, что может привести к необходимости проведения дальнейшего обследования.
Кроме того, стоит иметь в виду, что хотя этот тест рекомендуется женщинам с повышенным риском потери беременности, не всегда ясно, будет ли он полезным. 1
Как подготовиться?
Нестрессовый тест обычно не требует специальной подготовки. Но вам могут посоветовать поесть непосредственно перед его выполнением в надежде, что еда будет стимулировать вашего ребенка больше двигаться. Хотя нет никаких веских доказательств того, что это действует, но и помешать тоже не сможет. Также хорошей идеей будет посетить туалет пред процедурой, потому что вы можете лежать присоединенной к монитору до часа. 3
Как проводится?
До процедуры
Сразу вам измерят кровяное давление.
Во время процедуры
Во время процедуры вы будете лежать на кресле с откидной спинкой, и у вас, скорее всего, будет периодически измеряться артериальное давление.
Два ремня с мониторами помещают на животе. Один из них будет фиксировать частоту сердечных сокращений вашего ребенка, а другой – любые сокращения матки, которые могут возникнуть. Возможно, вас попросят нажимать на кнопку, когда вы ощущаете движения ребенка, что будет отмечено в результатах. Врач посмотрит, бьется ли сердце плода быстрее во время двигательной активности.
Как правило, нестрессовый тест длится 20 минут. Однако, если ваш ребенок неактивен или спит, вам может потребоваться продлить его еще на 20 минут – с ожиданием, что малыш станет активным для обеспечения точных результатов. Доктор может попытаться стимулировать ребенка вручную или поместить устройство, которое издает шум, на живот матери. 4
После процедуры
После завершения обследования, врач, скорее всего, сразу же обсудит результаты с вами.
Результаты
Если тест продлен до 40 минут, а результаты у вашего ребенка нереактивны, и вы на 39 неделе беременности (полный срок), врач может порекомендовать стимулировать роды. Если у вас неполный срок беременности, он, скорее всего, проведет дополнительное исследование для дальнейшего анализа здоровья малыша. Например: 1
Врач может также попросить вас пройти еще один нестрессовый тест на следующий день. Имейте в виду, что реактивный результат гораздо более вероятен, чем нереактивный. Если у вас нереактивный результат одного КТГ и второй является реактивным, результаты второго теста считаются надежными.
Другие возможные причины нереактивного результата, помимо того, что плод неактивен или спит, включают снижение уровня кислорода (гипоксия плода), курение матери, использование лекарств и неврологические или сердечные аномалии.
Редко обнаруживаются проблемы с частотой сердечных сокращений ребенка, которые требуют дальнейшего контроля или лечения.
Обязательно обсудите с лечащим врачом результаты обследования и то, что они могут значить для вас и вашего ребенка. 1
Наблюдение за состоянием плода во время беременности и в родах
Общая информация
Краткое описание
Министерство здравоохранения Республики Казахстан
Научный центр акушерства, гинекологии и перинатологии
Основные клинические протоколы и приказы МЗ РК
по акушерству и неонаталогии
Наблюдение за состоянием плода во время беременности и в родах.
Протокол «Наблюдение за состоянием плода во время беременности и в родах»
Цель этапа: своевременное выявление нарушений состояния плода.
Код (коды) по МКБ-1
Диагностика
Критерии диагностики: функциональные и клинические методы наблюдения.
Методы наблюдения за состоянием плода во время беременности
I. Измерение высоты дна матки (ВДМ) и окружности живота (ОЖ)
В клинической практике применяются два показателя, по которым можно судить о размерах, а значит, о динамике развития плода:
Прогностическая ценность ВДМ увеличивается при использовании серии исследований и при графическом изображении показателей в виде гравидограммы. Данный график должен быть приложением к каждой обменной карте.
Гравидограмма является скрининговым методом для выявления низкой массы плода для данного срока беременности.
Гравидограмма
II. Оценка качества шевелений плода проводится с 28 недели беременности
Ухудшение шевеления плода в течение суток является тревожным симптомом при беременности, о котором необходимо сообщить будущей матери на одном из первых приемов (не позже 20-й недели) для того, что бы она могла вовремя сориентироваться и обратиться за медицинской помощью.
III. Оценка состояния плода проводится по показаниям.
КТГ, нестрессовый тест (НСТ)
Проводится с 32 недель беременности только по показаниям, так как при рутинном использовании высока частота ложноположительных результатов. (см. приложение А).
Знание основных параметров кардиотокограммы и их характеристики позволяют произвести визуальную или рутинную оценку кардиотокографической кривой, которая применима для определения состояния плода после 32 недели беременности. Только к этому сроку заканчивается формирование миокардиального рефлекса и становление цикла «активность-покой» плода. Чем меньше срок беременности, тем изменения на кардиотокограмме менее типичны и соответственно, тем труднее их интерпретировать.
Для анализа кардиотокографической кривой с 26 недель беременности необходимо использовать автоматический анализ, который позволяет оценивать такие параметры кардиотокографической кривой, которые невозможно учесть при визуальной интерпретации. Эта особенность компьютерной обработки дает возможность расширить сроки проведения исследования. Компьютерный анализ параметров, недоступных при визуальной оценке кардиотокограмм, позволяет исключить субъективную интерпретацию записи и добиться высокой воспроизводимости результатов.
Сердечная деятельность здорового плода должна реагировать на маточное сокращение или собственное движение в матке учащением ЧСС (акцелерации).
Необходимо продолжать запись КТГ первоначально не менее 20 минут, если по истечению этого промежутка акцелераций не было, продолжить еще 20 мин.
УЗИ (во второй половине беременности) проводится по скринингу требующих оценки состояния плода в 20-24 недели беременности.
Показания для УЗИ (сроки определяются индивидуально):
— подозрение на ВЗРП;
— хронические декомпенсированные болезни матери;
— подозрение на маловодие или многоводие;
Биофизический профиль плода (БПП) имеет более высокую прогностическую ценность, чем нестрессовый тест (см. приложение Б).
Техника проведения полного БПП:
— оценка состояния плода проводится при помощи УЗИ + НСТ;
— продолжительность УЗИ не менее 30 минут;
— результаты оцениваются в баллах по специальной таблице (см. приложение В), которые суммируются;
— в зависимости от суммы баллов делается прогноз о состоянии плода и предлагается то или иное изменение в протокол ведения конкретной беременности.
Выполнение полного протокола исследования БПП требует значительных ресурсов: времени, специальной аппаратуры, обученного специалиста. Поэтому в последние годы предложено использование «модифицированного (сокращенного)» протокола БПП.
Модифицированный биофизический профиль плода (МБПП), имеет равнозначную прогностическую ценность, что и БПП, который включает в себя определение амниотического индекса (АИ) и результаты НСТ.
Определение объема амниотической жидкости/амниотического индекса (АИ)
Уменьшение количества амниотической жидкости является косвенным признаком уменьшения почечной фильтрации, вызванной уменьшением объема почечного кровотока (компенсаторная централизация кровообращения) в ответ на хроническую гипоксию. Следовательно, уменьшение АИ или маловодие может быть признаком угрожающего состояния плода.
В настоящее время используются 2 основные техники для измерения количества амниотической жидкости:
Исход
Характеристика диастолического компонента кровотока
Положительный
Нулевой
Отрицательный
IV. Методы наблюдения за состоянием плода в родах
При оценке состояния плода в родах использовать термин «угрожающее состояние плода (nonreassuring fetal status)» при наличии патологических изменений, выявленных аускультативно или на КТГ (например: повторяющиеся вариабельные децелерации, тахикардия или брадикардия плода, поздние децелерации или низкая оценка биофизического профиля плода).
Аускультация сердцебиения плода
Наблюдение за роженицей осуществляет акушерка/врач родового блока.
Периодическое выслушивание сердцебиения плода является основным и достаточным методом наблюдения за состоянием плода в родах при отсутствии особых показаний.
Рекомендуемая частота выслушивания сердцебиения плода:
Оценка КТГ
Оценка
Параметры КТГ
Базальный ритм (уд./мин.)
Вариабельность (уд./мин.)
Децелерации
Акцелерации
Нормальный (Реактивный тест)
Нет или случайные простые или ранние децелерации
Брадикардия 100-110, тахикардия >160 в теч. >30 мин., но
Серийные (≥3) простые вариабельные децелерации. Иногда поздние децелерации. Одинарные длительные децелерации >2 мин., но
Брадикардия 160 в теч. >80 мин.
≥25 уд./мин. за > 10 мин.
— серийные (≥3) сложные вариабельные: децелерации
— медленное возвращение к базовым;
— базовый ниже после децелерации;
— базовая тахикардия или брадикардия;
— поздние децелерации >50% сокращений;
— одинарные длительные децелерации >3 мин., но
Отсутствие не является убедительным признаком патологии
КТГ непрямая
Показания для КТГ в родах:
1. Со стороны матери:
— роды с рубцом на матке;
2. Со стороны плода:
— ЗВРП; недоношенность ( 38°С);
— появление мекония в водах в процессе родов;
Режим записи КТГ определяется врачом по состоянию плода.
Клинический диагноз асфиксии новорожденного ставится после родов на основании:
1. Наличие метаболического ацидоза в крови пуповины сразу после рождения (рН или = 12 ммоль/л).
2. Оценка по шкале Апгар 0-3 балла на 5-й минуте.
3. Наличие неврологических осложнений в раннем неонатальном периоде таких как: судороги, кома, гипотония.
4. Тяжелое поражение одного или более органа или системы новорожденного (ССС, желудочно-кишечной, гематологической, легочной) или поражение печени или дисфункция мочевыделительной системы.
При отсутствии возможности определить рН, диагноз устанавливается на основании других трех критериев.
Диагностические критерии: оценка состояния плода по результатам обследования.
Перечень основных диагностических мероприятий: см. тактику.
Перечень дополнительных диагностических мероприятий: см. тактику.
Лечение
Тактика ведения беременности: зависит от состояния плода (см. соответствующие протоколы).
Тактика при появлении изменений в антенатальный период
При получении сомнительного или положительного результата протокола БПП необходимо направление пациентки в стационар 2-го или 3-го уровня для консультации и решения вопроса о дальнейшем ведении беременности.
Тактика при появлении изменений на КТГ в родах:
1. Установить возможную причину.
2. Попытаться устранить причину, продолжая запись КТГ.
3. Произвести влагалищное исследование для оценки акушерской ситуации.
С момента установления диагноза «угрожающее состояние плода», родоразрешение должно произойти как можно быстрее.
Возможные причины появления подозрительных КТГ и действия:
2. Гиперстимуляция матки:
— мероприятия: провести острый токолиз (сальбутамол 10 мг в/в в 1,0 литре физ. раствора).
3. Тахикардия матери:
— недавнее влагалищное исследование;
Способы улучшения маточно-плацентарного кровотока во время родов:
— изменение позиции роженицы (единственный метод с доказанной эффективностью);
— прекращение стимуляции матки;
— гидратация (в/в 500 мл физ. р-ра);
— изменение техники потуг;
— уменьшение беспокойства, чувства тревоги роженицы, возможно используя специальную технику дыхания;
Перечень основных медикаментов: нет.
Перечень дополнительных медикаментов: нет.
Характеристика ритмов
Для ранней акцелерации характерно возникновение урежения с началом сокращения матки, правильная форма, постепенное начало и окончание и восстановление частоты сердечных сокращений одновременно с восстановлением исходного уровня тонуса матки. Продолжительность совпадает с длительностью маточного сокращения и обычно не превышает 30 сек., а глубина 20 ударов. Ранние децелерации возникают в ответ на сдавление головки плода в родах, при проведении мануального исследования. Этот вид децелерации свидетельствует о взаимосвязи нервной системы плода и церебральных циркуляторных изменений, они не возникнут, если ЦНС плода повреждена, не связаны с нарушением маточно-плацентарного-плодового кровотока.
Поздние децелерации возникают в ответ на маточное сокращение, но начинаются либо на высоте схватки, либо с опозданием 15-30 сек. Чаще всего имеет правильную форму, общая продолжительность обычно больше, чем у ранней децелерации, а глубина не превышает 20-25 ударов в 1 мин. Причина поздних децелераций кроется в нарушении кровотока в системе мать-плацента-плод. Поздние децелерации никогда не регистрируются при нормальном состоянии плода и чаще всего сочетаются с другими изменениями кардиотокографических параметров. Поздние децелерации продолжительностью более 1 минуты, являются крайне неблагоприятным прогностическим признаком.
Вариабельные децелерации характеризуются различным временем возникновения. Они вариабельны по форме, продолжительности и глубине. Вариабельные децелерации возникают в силу различных причин, но чаще всего в связи с прижатием петель пуповины. Вариабельные децелерации глубиной от 25 до 60 уд. в 1 минуту и продолжительностью менее 1 минуты не характеризуют выраженное нарушение маточно-плодово-плацентарного кровотока. Децелерации с параметрами, превышающими указанные, относятся к тяжелым.