Нет выраженной бронходилятации что значит
Нарушения бронхиальной проходимости обычно сочетаются с изменением ОЕЛ и ее структуры. Это проявляется смещением уровня функциональной остаточной емкости (ФОЕ) в инспираторную область, незначительным ростом ОЕЛ и закономерным увеличением ООЛ, который при обострении БА достигает иногда 300-400% должной величины. На ранних этапах заболевания ЖЕЛ не изменяется, но при развитии выраженных изменений она отчетливо снижается, и тогда ООЛ/ОЕЛ может достигать 75% и более.
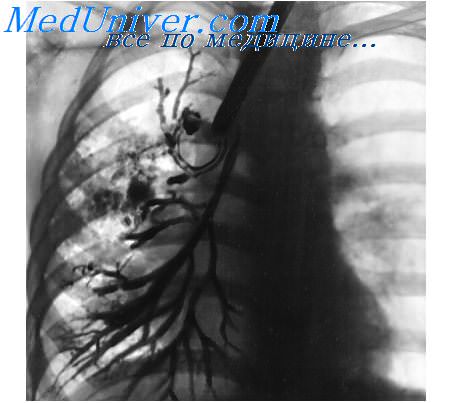
При использовании бронходилататоров наблюдалась отчетливая динамика изучаемых показателей с их почти полной нормализацией в фазу ремиссии, что говорит о снижении бронхомоторного тонуса.
У больных БА чаще, чем при другой патологии легких как в межприступный период, так и в фазу ремиссии, наблюдается общая альвеолярная гипервентиляция с отчетливыми признаками ее неравномерности распределения и неадекватности легочному кровотоку. Эта гипервентиляция связана с избыточной стимуляцией дыхательного центра со стороны коры и подкорковых структур, ирритантных и механорецепторов легких и дыхательных мышц, вследствие нарушений контроля бронхиального тонуса и механики дыхания у больных БА. Прежде всего происходит увеличение вентиляции функционального мертвого пространства. Альвеолярная гиповентиляция чаще наблюдается при тяжелых приступах удушья, к ней обычно присоединяется выраженная гипоксемия и гиперкапния. Последняя может достигать 92,1 + 7,5 мм рт.ст. при III стадии астматического статуса.
При отсутствии признаков развития пневмофиброза и эмфиземы легких у больных БА не отмечается снижения диффузионной способности легких и ее компонентов (по методу с задержкой дыхания по СО) ни во время приступа удушья, ни в межприступный период. После применения бронхолитиков на фоне существенного улучшения состояния бронхиальной проходимости и структуры ОЕЛ часто наблюдается снижение диффузионной способности легких, увеличение вентиляционно-перфузионной неравномерности и гипоксемии из-за включения в вентиляцию большего числа гиповентилируемых альвеол.
ФВД имеет свои особенности и у больных хроническими нагноительными заболеваниями легких, исходом которых являются в той или иной мере выраженные деструктивные изменения легких. К хроническим нагноительным заболеваниям легких относят бронхоэктазии, хронические абсцессы, кистозную гипоплазию легких. Развитию бронхоэктазов, как правило, способствуют нарушение бронхиальной проходимости и воспаление бронхов. Наличие очага инфекции неизбежно приводит к развитию бронхита, в связи с чем в значительной степени связаны нарушения ФВД. Причем, степень выраженности нарушений вентиляции прямо зависит от объема поражения бронхов. Наиболее характерными функциональными изменениями при бронхоэктазах являются смешанные или обструктивные. Рестриктивные нарушения встречаются всего в 15-20% случаев. В патогенезе нарушений бронхиальной проходимости основную роль играют отечно-воспалительные изменения бронхиального дерева: отек, гипертрофия слизистой, скопление в бронхах патологического содержимого. Примерно у половины больных играет роль и бронхоспазм. При сочетании бронхоэктазов с пневмосклерозом, эмфиземой легких, плевральными сращениями изменения механики дыхания становятся еще более неоднородными. Растяжимость легких часто бывает снижена. Отмечается увеличение ООЛ и отношения ООЛ/ОЕЛ. Возрастает неравномерность вентиляции. Более чем у половины больных отмечаются нарушения диффузии легких, а выраженность гипоксемии в начале заболевания невелика. Кислотно-основное состояние соответствует обычно метаболическому ацидозу.
При хроническом абсцессе нарушения ФВД практически не отличаются от нарушений дыхания при бронхоэктазах.
При кистозном недоразвитии бронхов выявляются более выраженные нарушения бронхиальной проходимости и меньшая выраженность диффузионных нарушений, чем при приобретенных бронхоэктазах, что свидетельствует о хорошей компенсации этого дефекта и ограниченном характере воспалительного процесса.
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина И. Л., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
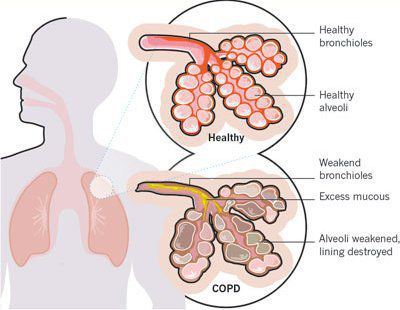
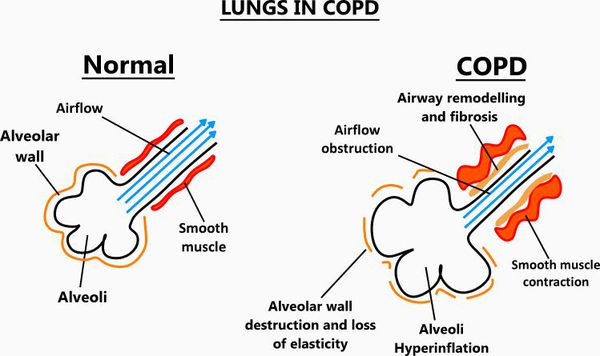
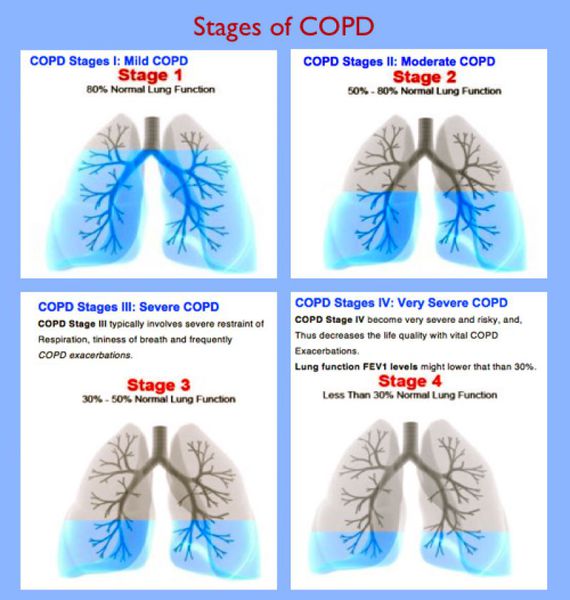
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
Основными причинами заболевания ХОБЛ являются:
К другим причинам относятся:
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
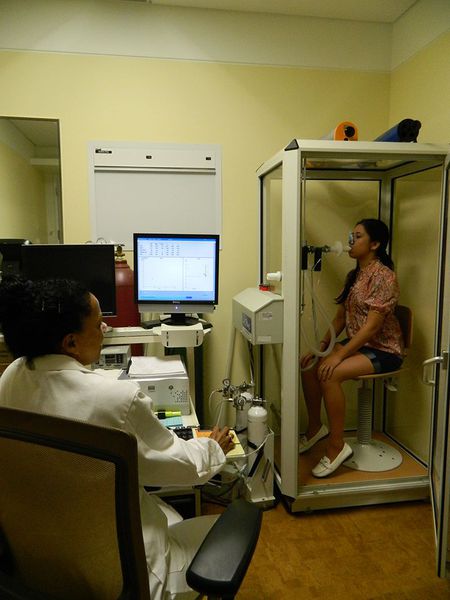
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
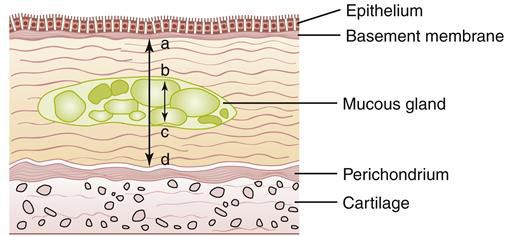
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.