Синдром портальной гипертензии
Введение
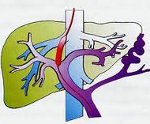
Кровь, питающая ряд органов брюшной полости, отводится по единому венозному руслу. Эта вена называется (учитывая ее расположение) воротной или портальной веной печени; она имеет множество ответвлений и является наиболее крупной веной в организме человека, достигая в диаметре 8-12 мм. Как и в любом ином магистральном кровеносном сосуде, в воротной вене должно постоянно поддерживаться определенное кровяное давление – здесь оно в норме составляет от 5-7 до 10-12 мм рт. ст. Хроническое превышение этого уровня приводит к общим нарушениям гемо- и гидродинамики брюшной полости, дегенеративным изменениям в тканях и другим тяжелым последствиям, которые в совокупности образуют синдром портальной гипертензии.
По определению, синдром не является самостоятельным заболеванием; это устойчивое, повторяющееся сочетание взаимосвязанных клинических симптомов, которое может формироваться в силу разных причин, но обладает собственными специфическими закономерностями развития и протекания. Это в полной мере касается и синдрома портальной гипертензии.
Причины
Выделяют две основные группы причин развития портальной гипертензии: внепеченочные и внутрипеченочные. На этих же критериях (конкретная локализация блока воротной вены) построены общепринятые ее классификации, обычно включающие под- или предпеченочную форму, внутрипеченочную (с несколькими подтипами), надпеченочную и смешанную.
Согласно доступной медицинской статистике, наиболее распространенной (85-90%) является внутрипеченочная локализация нарушений портально-венозного оттока. В этиологическом плане внутрипеченочная портальная гипертензия чаще всего обусловлена циррозом печени или иным процессом дегенеративного замещения паренхиматозных клеток соединительной тканью.
Предпеченочная форма составляет 10-12% в общем объеме портальной гипертензии и, как правило, развивается вследствие механического давления (например, злокачественной опухолью), врожденных или приобретенных аномалий анатомического строения вены, воспалительного процесса в миокарде, обструктивного тромбоза Бадда-Киари и пр.
Частота надпеченочной (постпеченочной) формы не превышает 3-4%; причинами обычно становятся прорастание опухоли, тромбоз, эндофлебит печеночных вен.
В целом, к перечню этиопатогенетических факторов портальной гипертензии следует добавить все разновидности гепатитов, онкозаболевания, патологию билиарной (желчевыводящей) и сердечнососудистой систем, последствия травм и некоторых хирургических вмешательств, отравления (медикаментами, грибами, соединениями меди и пр.), ожоги. Кроме того, портальная гипертензия нередко развивается на фоне жизнеугрожающих состояний в ходе реанимационных мероприятий.
Симптоматика
Классическая триада симптомов включает варикозное расширение вен пищевода и верхних отделов желудка (в 85% случаев), спленомегалию (селезенка в той или иной степени увеличена практически всегда) и асцит (массивное скопление жидкости в брюшной полости).
Ранние проявления синдрома портальной гипертензии могут быть неспецифическими: признаки диспепсии (абдоминальные боли и тяжесть в животе, тошнота, различные проблемы с дефекацией, метеоризм и т.д.). Кроме того, по мере нарастания выраженности нарушений кровоснабжения печени снижается ее способность к выполнению дезинтоксикационных функций, что отражается и на функционировании мозга, – развивается т.н. печеночная энцефалопатия с присущей ей психоневрологической симптоматикой. При тяжелой печеночной недостаточности наблюдается желтуха. Прямую угрозу жизни несут (и нередко приводят к летальному исходу) внутренние кровотечения из растянутых и истонченных венозных стенок.
Выраженность, стадийность и скорость появления симптомов в значительной мере различаются при разных типах портальной гипертензии. Так, «водянка живота» (асцит) в одних случаях развивается постепенно, в других остро, и т.д.
Диагностика
Диагноз устанавливается путем сопоставления жалоб, анамнестических данных, результатов клинического осмотра и инструментального обследования. В частности, необходимой и обязательной является ФГДС (фиброгастродуоденоскопия), в ходе которой визуализируются вены пищевода и желудка, оценивается их статус и собирается другая клинически значимая информация. Назначают УЗИ в дуплекс-режиме, рентгенографию, по необходимости – дополнительные методы исследования селезенки и гепатобилиарной системы (сканирование печени, спленоманометрия, спленопортография, КТ, МРТ и т.д.).
Лечение
Синдром портальной гипертензии, в целом, весьма проблематичен в терапевтическом плане. Амбулаторное консервативное лечение и курсы поддерживающей терапии могут занимать несколько лет; назначаются «прицельные» гипотензивные средства для снижения давления в воротной, нижней полой и печеночных венах, вазо- и гепатопротекторы. Однако с усугублением ситуации амбулаторное лечение становится все менее эффективным, и пациента приходится госпитализировать, – сроки стационарного лечения варьируют от двух недель до месяца и более.
Масштабы и цели хирургического вмешательства, – если оно целесообразно и необходимо, – определяются особенностями конкретного случая: в различных ситуациях основной задачей может быть восстановление венозной проходимости, коррекция путей отвода крови, удаление из брюшной полости избыточной жидкости при асците, склерозирование расширенных и кровоточащих вен пищевода, и т.д. Однако относительными или абсолютными противопоказаниями к операции могут становиться сопутствующие хронические заболевания, беременность, пожилой возраст, тяжелое общее состояние пациента (обусловленное, например, выраженной печеночной недостаточностью).
Отдаленный прогноз при некоторых формах синдрома портальной гипертензии (внутрипеченочная, надпеченочная) неблагоприятен, особенно при пищеводно-желудочных геморрагиях у больных циррозом печени. В других случаях оперативное вмешательство может значительно улучшить ситуацию. Однако единственным радикальным лечением в настоящее время остается трансплантация печени.
Портальная гипертензия
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
МКБ-10
Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.
Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.
Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Портальная гипертензия
Портальная гипертензия является осложнением при циррозе печени. Это явление повышенного кровяного давления в воротной вене, вызванное преградой на пути кровотока из вены.
Высококвалифицированные врачи Юсуповской больницы применяют классические и инновационные методики, учитывая индивидуальные особенности организма каждого больного. Современное медицинское оборудование позволяет провести точную диагностику и эффективное лечение патологии. Врачи спасли жизни огромному количеству пациентов.
Что представляет собой портальная гипертензия
В норме показатели давления в портальной зоне составляют 7 мм. рт. ст., в случаях, когда данный показатель превышает отметку 12-20 мм, в приносящих венах формируется застой и они расширяются. Тонкие стенки вен в противовес артериям растягиваются под давлением и легко рвутся.
В 90% случаев при данном виде патологии выявляют варикоз в пищеводе и желудке. У 30% пациентов проявляются обильные кровопотери.
Синдром портальной гипертензии: причины
Каждая группа гипертензии возникает по разным причинам.
Надпечёночная блокада образуется вследствие:
Печеночная форма гипертензии развивается по следующим причинам:
Хронические заболевания и систематические интоксикации организма могут послужить следствием фиброза, исключающего орган из кровотока. Такой сценарий возможен при отсутствии необходимого лечения, даже учитывая тот факт, что печень – это орган, который способен быстро регенерировать при больших участках повреждения.
Портальная гипертензия: симптомы
Первопричиной возникновения портальной гипертензии является цирроз. При такой патологии возрастает давление в воротном сосуде печени.
По мере развития заболевания появляются следующие признаки портальной гипертензии:
На ранних стадиях признаки портальной гипертензии при циррозе печени проявляются в виде ухудшения общего самочувствия, вздутия живота, тяжести под правым ребром. Далее у пациента появляется болевой синдром в области под правым ребром, увеличиваются в размерах печень и селезенка, нарушается нормальная работа пищеварительного тракта.
Портальная гипертензия предпеченочной формы появляется в детском возрасте, портальная вена замещается каверномой, таким образом формируются сосуды разной величины. Патология в данном случае проявляется нарушением свертываемости крови, закупориванием просвета воротного сосуда. Довольно часто наблюдаются кровотечения в пищеводе.
Портальная предпеченочная гипертензия протекает с мягко выраженной симптоматикой и отличается весьма позитивным прогнозом.
Внутренняя фаза портальной гипертензии характерна для цирроза печени и характеризуется пожелтением слизистых и кожных покровов, кровотечениями, асцитом, развитием печеночной недостаточности.
Надпеченочная блокада характерна для заболевания Киари. В данном случае симптоматика имеет выраженную форму и проявляется в виде повышения температуры тела, интенсивного увеличения печени, сильных болей под правым ребром и в области брюшной полости.
Портальная гипертензия: степени
Всего выделяют 4 степени патологии:
Портальная гипертензия: диагностика
Виды диагностики в Юсуповской больнице следующие:
Портальная гипертензия: лечение
Лечение портальной гипертензии при циррозе печени направлено на предотвращение кровотечений. Для данной цели пациенту назначают прием соматостатина, пропранолола и терлипрессина. Прием медикаментов в сочетании со склеротерапией или пережатием варикозных вен, снижает вероятность рецидива кровотечения в два раза.
Эффективность склеротерапии оставляет около 80%. Процедура подразумевает введение при помощи эндоскопа препарата соматостатина в поврежденные вены. Таким образом происходит закупорка просвета вен и «склеивание» их стенок. Этот метод лечения принято считать классическим.
В качестве лечения также применяют такой метод, как тампонада пищевода. Суть процедуры заключается в надувании специального шара внутри пищевода с целью остановки кровотечения из варикозной вены. Использовать такой метод терапии можно не более суток, так как высока вероятность развития перитонита.
Хирургическую операцию при портальной гипертензии проводят в случаях, когда состояние пациента стабилизируется и нормализуется функция печени. Также оперативный метод показан при неэффективности других методов лечения.
Крайним методом лечения является трансплантация печени. Она показана в случаях цирроза печени с перенесенными ранее двумя кровотечениями.
Прогноз зависит от степени развития заболевания, особенностей основной патологии, вызвавшей портальную гипертензию, степени нарушения функции печени, а также частоты и интенсивности кровотечений.
Немаловажную роль в прогнозах играет выбранная врачом тактика лечения. В Юсуповскую больница ежедневно поступает большое количество пациентов с данным диагнозом. При этом во многих случая пациенты обращаются к врачу на запущенных стадиях заболевания, что усложняет план лечения.
Портальная гипертензия: профилактика
Мерами профилактики при заболеваниях печени выступают:
К мерам профилактики развития кровотечений относят:
Куда обращаться при портальной гипертензии?
Онкологи Юсуповской больницы имеют большой опыт в лечении портальной гипертензии. Современное медицинское оборудование позволяет провести точную диагностику и эффективное лечение патологии. Врачи клиники спасли жизни огромному количеству пациентов.
Опытные врачи в ходе лечения применяют классические и инновационные методики, учитывая индивидуальные особенности организма каждого больного. Проблема рассматривается со всех ракурсов, взвешиваются любые риски и только после этого врач принимает решение касательно выбора оптимального и наиболее эффективного метода лечения.
Ваше здоровье – в Ваших руках. Доверяйте его только профессионалам высокого уровня.
Звоните в Юсуповскую больницу по телефону или запишитесь на прием, через форму записи на сайте. Врач-координатор ответит на все ваши вопросы.
Публикации в СМИ
Гипертензия портальная
Портальная гипертензия (ПГ) — повышение давления в системе воротной вены (нормальное давление — 7 мм рт.ст.), развивающееся в результате обструкции кровотока на любом участке этой вены. Повышение свыше 12–20 мм рт.ст. приводит к расширению анастомозов воротной вены. Отток крови от воротной вены по расширенным коллатералям увеличивается. Варикозно расширенные вены легко разрываются, что приводит к кровотечению.
Классификация • Надпечёночная ПГ — препятствие во внеорганных отделах печёночных вен или в нижней полой вене проксимальнее места впадения в неё печёночных вен • Подпечёночная ПГ — препятствие локализуется в стволе воротной вены или её крупных ветвях • Внутрипечёночная ПГ — препятствие кровотоку располагается в самой печени.
ЭТИОЛОГИЯ
• Внутрипечёночные причины •• Цирроз печени •• Узловая регенеративная гиперплазия (при ревматоидном артрите, синдроме Фелти) •• Острый алкогольный гепатит •• Приём цитостатиков (метотрексат, азатиоприн, 6-меркаптопурин) •• Интоксикация витамином А •• Шистосомоз •• Саркоидоз •• Альвеококкоз •• Болезнь Кароли •• Болезнь Уилсона •• Врождённый фиброз печени (печёночно-портальный склероз) •• Болезнь Гоше •• Поликистоз печени •• Опухоли печени •• Частичная узловая трансформация печени •• Нецирротический гепатопортальный склероз (болезнь Банти) •• Гемохроматоз •• Хронический гепатит •• Миелопролиферативные заболевания •• Воздействие токсичных веществ (винилхлорид, мышьяк, медь) •• Идиопатическая ПГ.
• Препечёночные причины (блокада портального притока) •• Сдавление или тромбоз ствола воротной или селезёночной вены •• Хирургические вмешательства на печени, жёлчных путях; спленэктомия •• Повреждение воротной вены в результате травмы или проникающего ранения •• Аневризмы селезёночной или печёночной артерии •• Выраженная спленомегалия при миелопролиферативных заболеваниях (полицитемия, остеомиелофиброз, геморрагическая тромбоцитемия) •• Врождённые аномалии воротной вены •• Очень редко блок воротной вены связан с циррозом печени, мигрирующим тромбофлебитом, ретроперитонеальным фиброзом.
• Постпечёночные причины (блокада печёночного оттока) •• Синдром Бадда–Киари •• Констриктивный перикардит (например, при кальцификации перикарда) вызывает повышение давления в нижней полой вене, усиливая сопротивление венозному кровотоку в печени •• Тромбоз или сдавление нижней полой вены.
Патогенез • При нарушении оттока по воротной вене портальная кровь оттекает в полые вены через венозные коллатерали, которые при этом значительно расширяются. Основное клиническое значение имеет расширение вен нижней трети пищевода и дна желудка, т.к. варикозно-расширенные вены легко разрываются, что приводит к кровотечению • В связи с развитием коллатерального кровообращения количество портальной крови, притекающей к печени, уменьшается и усиливается роль печёночной артерии в кровоснабжении печени • При значительном портосистемном шунтировании может развиться печёночная энцефалопатия.
Патоморфология • Селезёнка увеличена, полнокровна • Сосуды портальной системы и селезёнки увеличены, извиты, в них могут быть аневризмы, кровоизлияния, пристеночные тромбы • Изменения в печени зависят от причины ПГ • Варикозные расширения вен пищевода, желудка, прямой кишки.
Анамнез • Наличие цирроза или хронического гепатита • Указание на желудочно-кишечные кровотечения в анамнезе • Указания на злоупотребления алкоголем, переливания крови, вирусные гепатиты В, С, приём пероральных контрацептивов и гепатотоксичных препаратов, контакт с гепатотоксичными веществами, сепсис и воспалительные заболевания органов брюшной полости, миелопролиферативные заболевания, склонность к гиперкоагуляции в анамнезе • Наличие заболеваний печени у родственников.
Клиническая картина
• Классические признаки, наблюдаемые при всех видах ПГ •• Развитие коллатерального кровообращения — расширение подкожных вен передней брюшной стенки (голова Медузы), вен нижних 2/3 пищевода, свода и кардиального отдела желудка, геморроидальных вен •• Кровотечение из варикозно расширенных коллатералей — пищеводно-желудочные кровотечения (кровохарканье, мелена), геморроидальные кровотечения • Спленомегалия •• Асцит •• Диспептические расстройства (боли в эпигастральной области, чувство тяжести в подреберьях, анорексия, тошнота, запоры и т.д.).
• Клинические проявления в зависимости от формы ПГ •• Надпечёночная форма ••• Раннее развитие асцита ••• Появление асцита сопровождается болями в правом верхнем квадранте живота ••• Периферические отёки ••• Значительная гепатомегалия при относительно небольшой спленомегалии ••• Умеренная желтуха •• Подпечёночная форма ••• Первым признаком может быть пищеводно-желудочное кровотечение или бессимптомная спленомегалия ••• Гиперспленизм ••• Печёночная энцефалопатия развивается часто и может принимать хроническое течение ••• Печень не увеличена, нормальной консистенции •• Внутрипечёночная форма ••• Ранние симптомы — упорный диспептический синдром без изменений в желудке, метеоризм, периодическая диарея, похудание ••• Поздние симптомы — значительное увеличение селезёнки, варикозное расширение вен с возможным кровотечением, асцит ••• Признаки печёночной недостаточности ••• Часто уже первое кровотечение может быть фатальным, т.к. резко ухудшаются функции печени.
• Косвенные признаки поражения печени •• Печёночная недостаточность •• Недостаточность функций поджелудочной железы •• Сосудистые паучки и звёздочки на коже •• Печёночная энцефалопатия.
Лабораторные исследования • В ОАК — признаки гиперспленизма (тромбоцитопения, лейкопения, анемия) • В функциональных пробах печени — изменения, характерные для хронического гепатита и цирроза печени (при внутрипечёночной ПГ) • Выяснение этиологии хронического гепатита/цирроза печени •• Определение маркёров вирусных гепатитов •• Выявление аутоантител •• Определение концентрации железа в сыворотке крови и в печени •• Определение активности a 1-антитрипсина в сыворотке крови •• Определение суточной экскреции меди с мочой и количественное определение содержания меди в ткани печени.
Инструментальные исследования • Эзофагография • ФЭГДС позволяет выявить варикозно-расширенные вены пищевода и желудка •• I степени — при надавливании эндоскопом размер вен уменьшается •• II степени — при надавливании вены не уменьшаются •• III степени — вены сливаются по всей окружности пищевода •• Обычно вены имеют белый цвет •• Изменение цвета на красный или синюшный указывает на высокую вероятность кровотечения • Ректороманоскопия: под слизистой оболочкой прямой и сигмовидной кишок отчётливо видны варикозно-расширенные вены • УЗИ позволяет оценить диаметр портальной и селезеночной вен, установить наличие коллатералей, диагностировать тромбоз воротной вены. Допплерография позволяет выявить строение портальной вены и печёночной артерии, портосистемные шунты и кровоток по ним, определить скорость портального кровотока • КТ • МРТ позволяет очень чётко визуализировать сосуды• Венография необходима для верификации тромбоза портальной вены, перед операциями портосистемного шунтирования, резекции или трансплантации печени • Ангиография позволяет обнаружить объёмные образования в печени • Радиоизотопное исследование позволяет оценить печёночный кровоток по клиренсу коллоидного денатурированного альбумина меченому 131 I из периферических сосудов • Определение давления в воротной вене •• Измерение по давлению заклинивания: через бедренную вену вводят катетер с баллоном на конце в печёночную вену, о заклинивании катетера свидетельствуют регулярные колебания измеряемого давления ••• Измеренное при этом давление соответствует давлению в синусоидах ••• После измерения давления заклинивания баллон спускают и определяют давление в печёночной вене ••• Разница между давлением заклинивания и давлением в печёночной вене равна портальному давлению •• Спленоманометрия — пункция селезёнки иглой, соединённой с водным манометром; в норме давление не превышает 120–150 мм вод.ст., при значительной ПГ — 350–500 мм вод.ст •• Гепатоманометрия: внутрипечёночное давление в норме — 80–130 мм вод.ст., при циррозе — возрастает в 3–4 раза Примечание: последние два метода противопоказаны при нарушениях гемокоагуляции.
Дифференциальная диагностика • Цирроз печени • Синдром Бадда-Киари • Миелопролиферативные заболевания • Констриктивный перикардит • Саркоидоз • Интоксикация витамином А.
ЛЕЧЕНИЕ
Остановка кровотечения • Терлипрессин 1 мг в/в струйно, затем 1 мг каждые 4 ч в течение 24 ч — действует более стабильно и длительно, чем вазопрессин • Соматостатин 250 мг в/в болюсно, далее 250 мг в/в капельно в течение часа (инфузии можно продолжать до 5 дней) уменьшает частоту повторных кровотечений в 2 раза. Соматостатин ухудшает кровообращение в почках и водно-солевой обмен, поэтому при асците его следует назначать осторожно • Эндоскопическая склеротерапия («золотой стандарт» лечения) •• Предварительно проводят тампонаду и вводят соматостатин •• Склерозирующий препарат (5% р-р этаноламина, 1% р-р тетрадецилсульфата натрия и др.), введённый в варикозно-расширенные вены, приводит к их тромбозу •• Манипуляция эффективна в 80% случаев • Тампонада пищевода с помощью зонда Сенгстейкена–Блэйкмора •• После введения зонда в желудок в манжеты нагнетают воздух, прижимая вены кардиального отдела желудка и нижней трети пищевода. Пищеводный баллон не следует держать в надутом состоянии более 24 ч • Эндоскопическая перевязка варикозно-расширенных вен пищевода и желудка эластичными кольцами •• Эффективность такая же, как при склеротерапии, но процедура сложна в условиях продолжающегося кровотечения •• Предотвращает повторные кровотечения, но не влияет на выживаемость.
Оперативное лечение (см. также Кровотечение гастродуоденальное).
• Неотложное оперативное вмешательство показано при неэффективности вышеперечисленных методов лечения •• Экстренное портокавальное шунтирование; эффективность зависит от исходного соматического состояния •• Трансъюгулярное внутрипечёночное портосистемное шунтирование — метод выбора при массивном кровотечении, рецидивирующем после 2 сеансов склеротерапии •• Экстренное наложение мезентерикокавального анастомоза •• Пересечение пищевода.
• Плановое хирургическое лечение варикозно-расширенных вен пищевода и желудка выполняют для предупреждения повторных кровотечений в случае неэффективности профилактики кровотечений пропранололом или склеротерапией. Выживаемость определяется функциональным состоянием печени. Шунтирующие операции приводят к снижению давления в системе воротной вены и декомпрессии варикозно расширенных вен пищевода и желудка. Наиболее грозное осложнение — развитие печёночной энцефалопатии •• Портокавальное шунтирование — воротную вену соединяют с нижней полой веной ••• Операция показана при хорошем функциональном резерве печени ••• После операции снижается вероятность асцита, спонтанного бактериального перитонита, гепаторенального синдрома •• Мезентерикокавальное шунтирование — вшивают протез между верхней брыжеечной и нижней полой венами •• Селективное спленоренальное шунтирование — пересекают варикозно-расширенные вены, в результате кровь направляется в селезёночную вену, анастомозированную с левой почечной веной •• Трансъюгулярное внутрипечёночное портосистемное шунтирование — соединение ветви воротной вены и печёночной вены внутри печени с помощью расправляющегося металлического стента.
• Трансплантация печени показана больным с циррозом, перенесшим не менее 2 эпизодов кровотечений, потребовавших проведения гемотрансфузий.
Осложнения • Кровотечение из варикозно-расширенных вен пищевода и кардиального отдела желудка (наиболее часто); реже — из геморроидальных узлов прямой кишки (см. Кровотечение гастродуоденальное) • Печёночная энцефалопатия • Почечная недостаточность • Сепсис • Спонтанный бактериальный перитонит • Асцит • Гепаторенальный синдром.
Наблюдение • Больных необходимо наблюдать в специализированном центре • Больным с компенсированной ПГ без варикозно-расширенных вен проводят ФЭГДС 1 раз в 2–3 года, с небольшими узлами — 1 раз в 1–2 года
Прогноз • Зависит от основного заболевания. При циррозе он определяется выраженностью печёночной недостаточности •• Годичная выживаемость больных групп А и В по Чайлду — 70%, больных группы С — 30% •• Смертность при каждом кровотечении составляет 40%.
Сокращение. ПГ — портальная гипертензия
МКБ-10 • K76.6 Портальная гипертензия
Примечание. Гиперспленизм при ПГ возникает часто. Приблизительно у половины больных, перенёсших портокавальное шунтирование, гиперспленизм разрешается. Спленэктомию при портальной гипертензии выполняют редко.