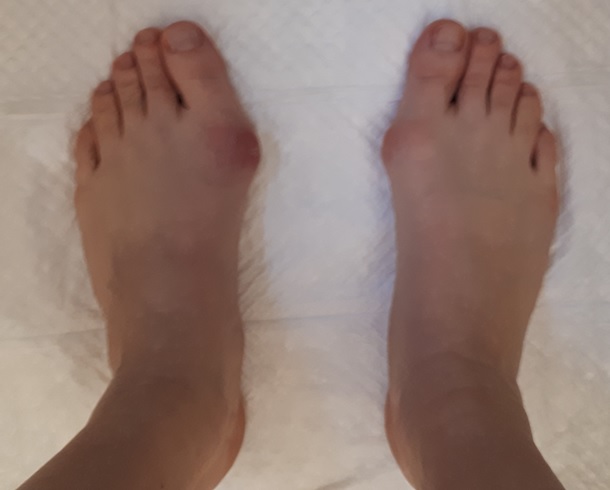
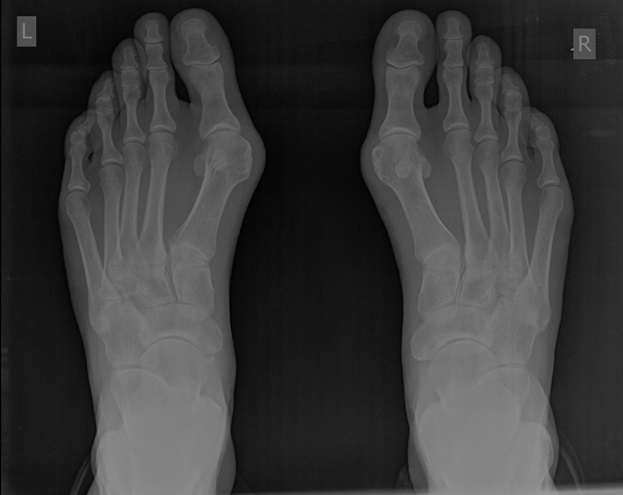
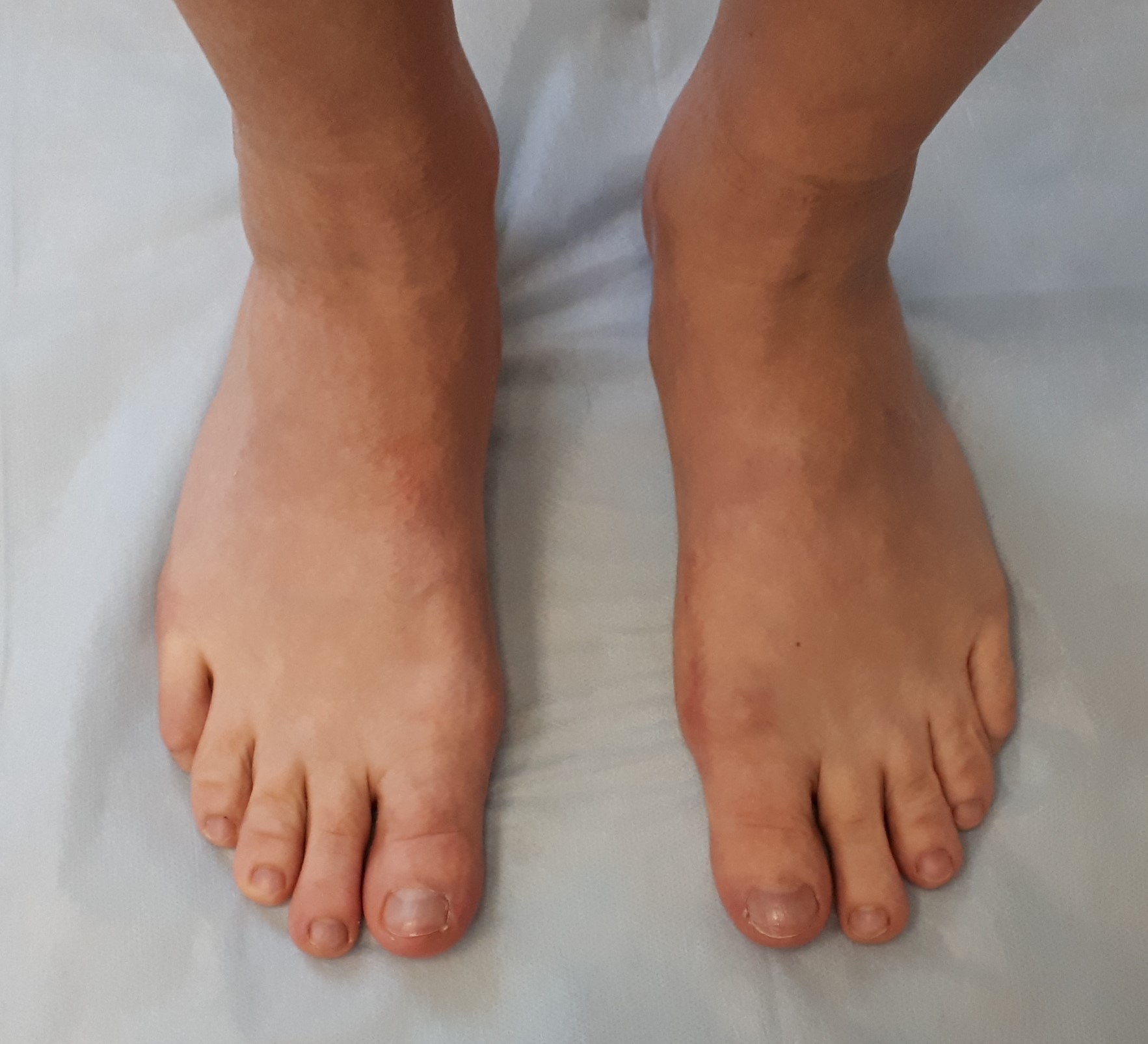
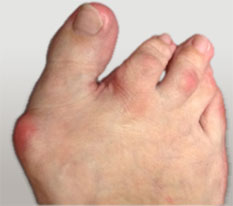
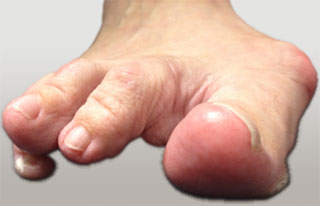
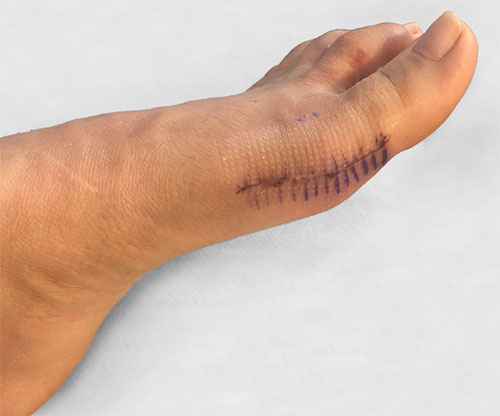
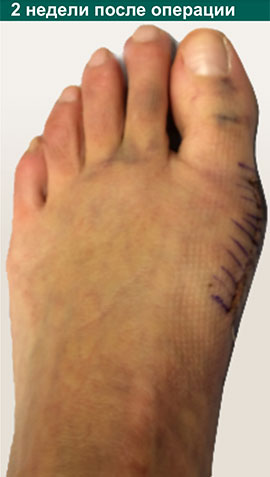
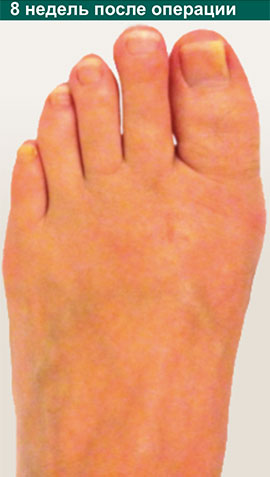
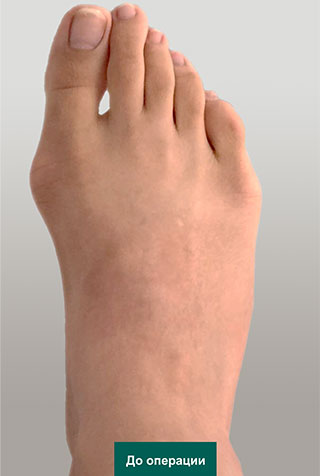
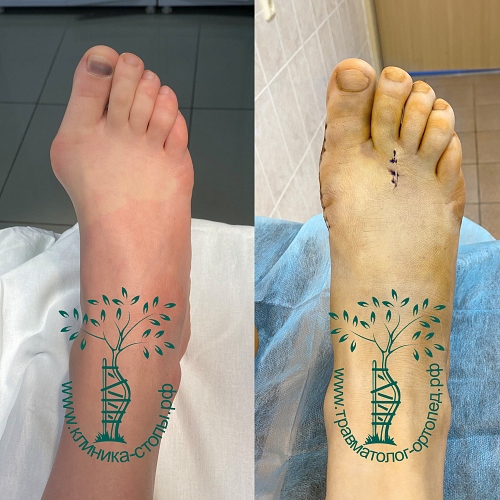
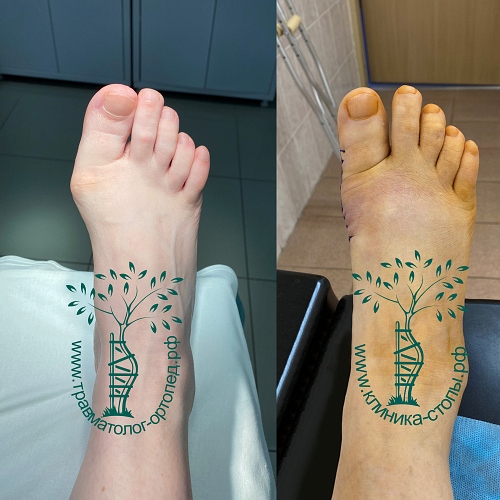
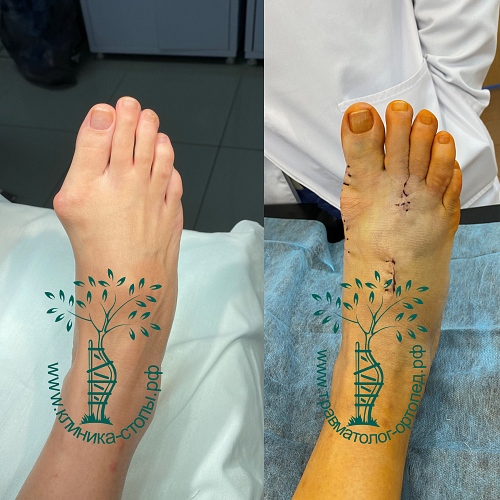
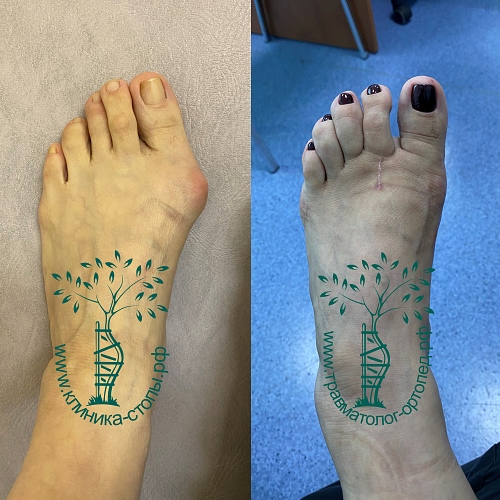
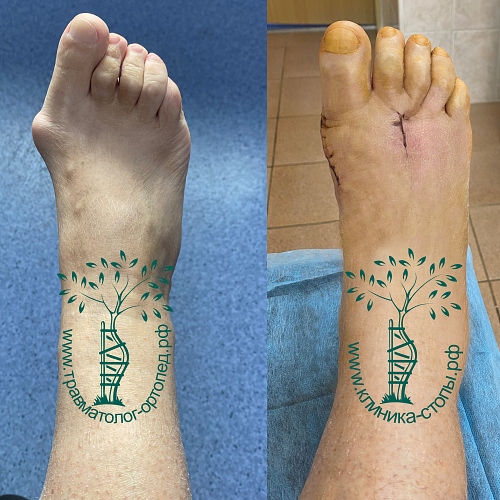
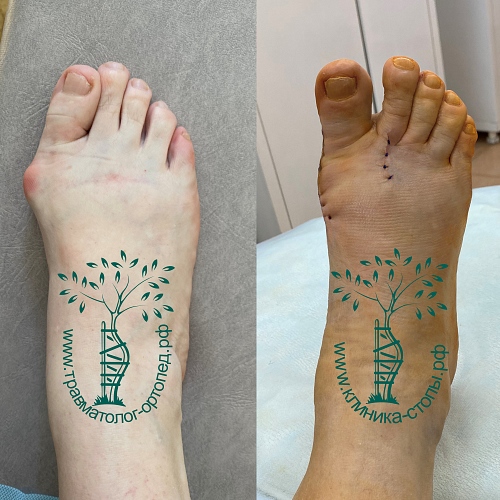
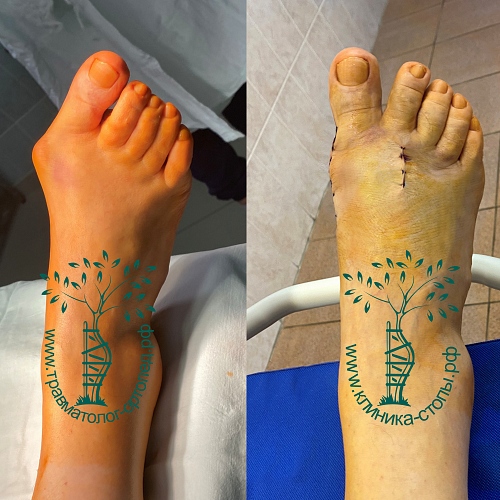
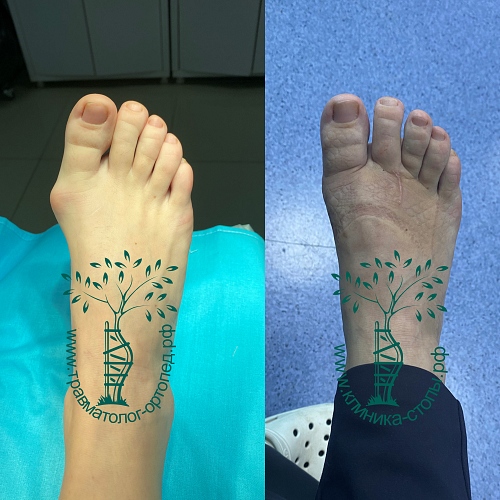
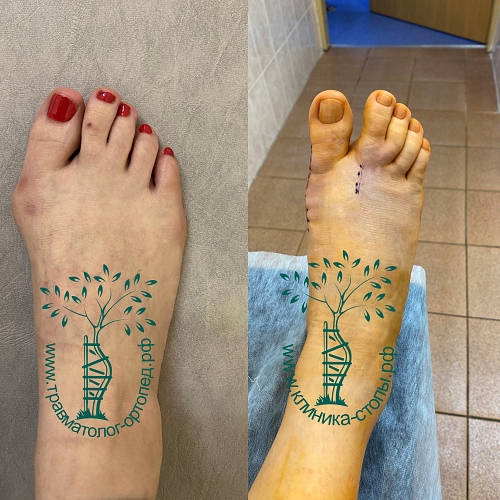
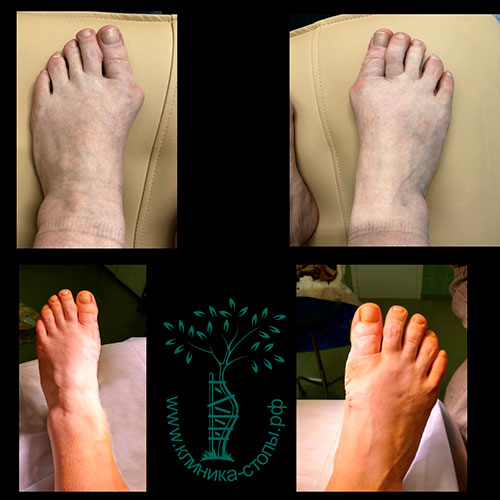
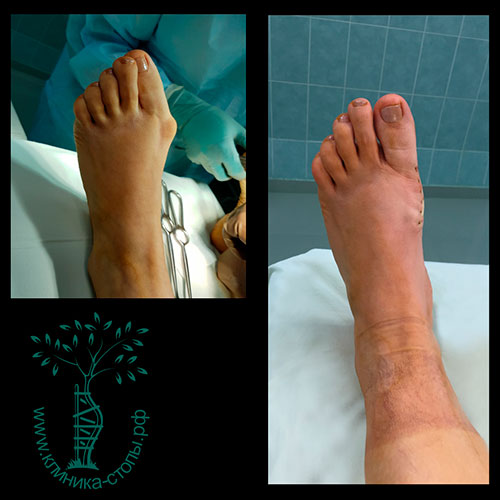
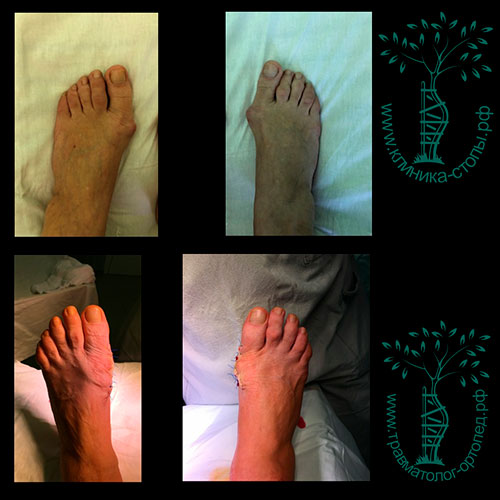
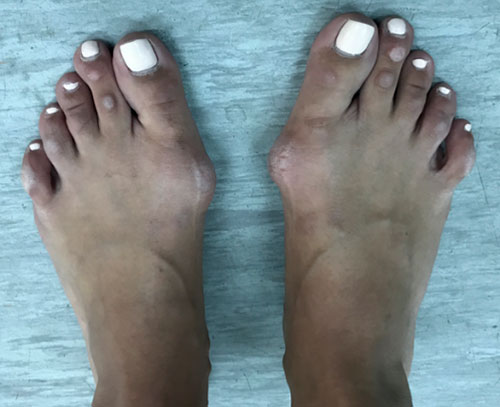
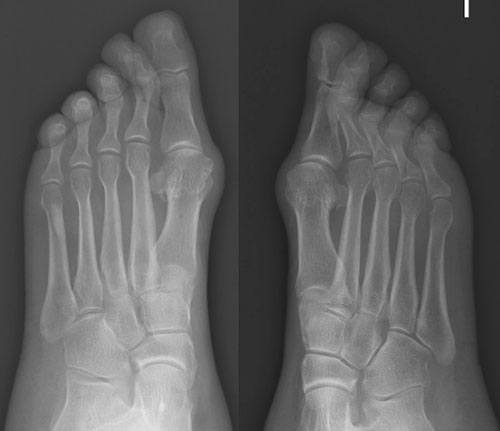
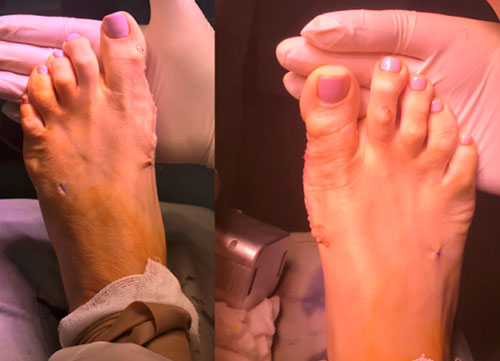
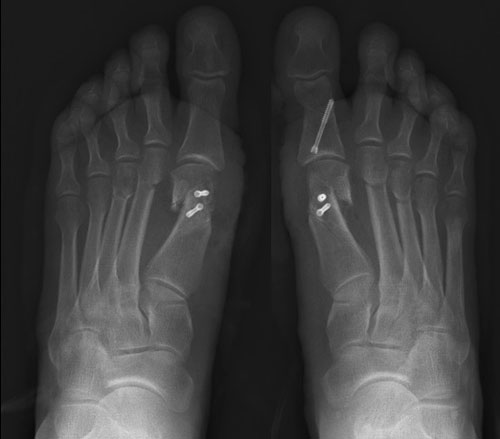
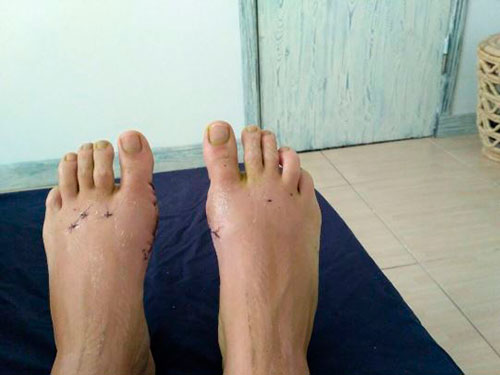
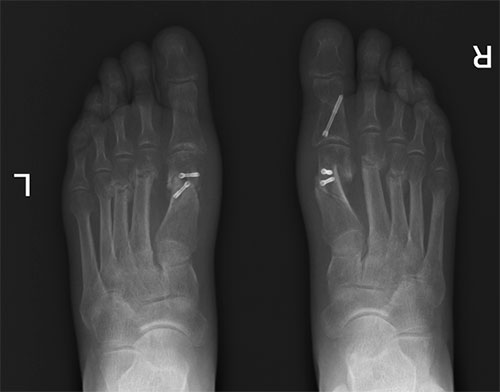
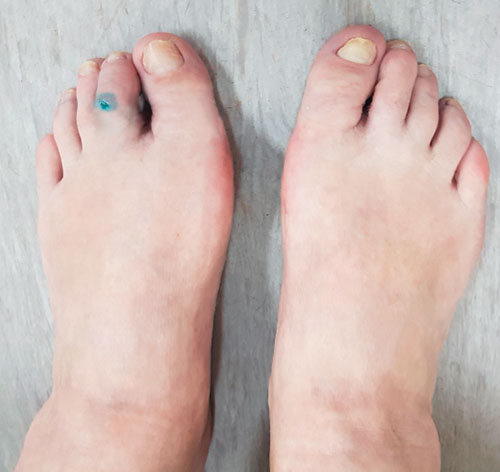
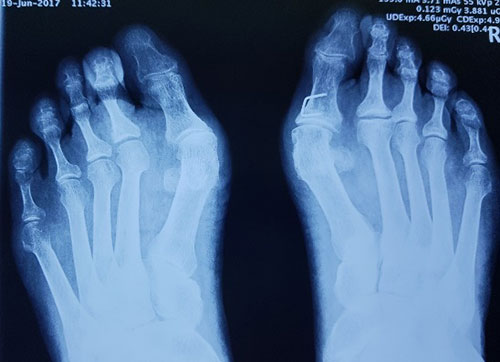
Неудачная операция вальгус что делать
Неожиданно для себя обнаружил, что внятного объяснения ситуации со стопами и хирургическом лечении стоп на моем сайте нет.
В качестве предисловия в общих словах внесу ясность.
Операции на стопах делают тогда, когда все другие способы (ношение стелек, вкладышей, обуви без каблука, физиопроцедуры и массажи, и т.п.) уже не помогают, либо просто надоело приспосабливаться. В абсолютном большинстве случаев, как показывает практика, вмешательство требуется всё же на костях, т.е. создается искусственный перелом с целью нормализации взаимоотношений между костями, длин самих костей, вправления вывихнувшихся пальцев, и т.д. Операции на мягких тканях (сухожилиях, капсуле) делаются в качестве дополнения к костному этапу. Любое вмешательство на кости (остеотомия, артродез) – это искусственно созданный перелом, который должен срастаться. Срастаются кости стопы в среднем 4-6 недель, возможны отклонения в большую сторону в связи с индивидуальными особенностями пациента. Разрез кожи обычно один – по внутреннему краю стопы, однако при выраженных деформациях, вывихе 2-4 пальцев, ревматоидном артрите и в некоторых других случаях возможны разрезы как на тыле стопы, так и подошве. Так называемые “малоинвазивные операции” (они же называются чрескожными остеотомиями) показаны в самых ранних стадиях деформаций, либо в качестве дополнения к основным, открытым этапам операции.
1. Операции на стопе – это только коррекция уже произошедших деформаций, предрасположенность к ним остается на всю жизнь. Это не значит, что часто бывают рецидивы, но вполне возможно возникновение деформаций в других отделах стоп, особенно, если не соблюдать режим ношения обуви и стелек;
2. Анестезия – на усмотрение анестезиолога, но обычно – спинальная (+ сон);
3. Госпитализация – после предварительного амбулаторного обследования, очень редко более одних суток;
4. Для фиксации костей в процессе операции необходимо применение специальных внутрикостных винтов (не удаляются никогда), либо пластин (удаляют через 3-6 месяцев, только если каким-то образом мешают); иногда дополнительно используются спицы, в том числе введенные во 2-3-4-5 пальцы (при молоткообразной деформации);
5. Перевязки после операции делаются по мере необходимости, но не чаще 1-2 раз в неделю;
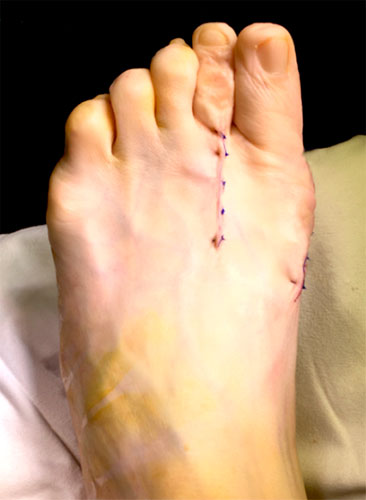
6. Снятие швов – через 13-14 дней после операции; удаление спиц – обычно через 2-3 недели;
7. Ношение послеоперационной обуви рекомендуется в течение 4-6 недель с момента операции;
8. Следующие 2-4 недели целесообразно носить ортопедическую обувь (сабо) с жёсткой негнущейся подошвой (лучше пробковой);
9. Оперированную ногу можно мыть не ранее, чем через 2 дня после снятия швов. Ни в коем случае нельзя смазывать мазями послеоперационный рубец!
10. Разработка оперированных пальцев начинается через 2-3 дня после снятия швов – движения пальцами только вверх-вниз с помощью рук;
11. После полного спадения отёка (1,5-3 месяца) необходимо изготовить и постоянно носить индивидуальные стельки (супинаторы), покупать готовые бессмысленно;
12. Любая операция на стопе выведет вас из строя минимум на месяц-полтора, поскольку будет держаться отёк; в редких случаях отек держится 3-4 месяца; именно поэтому работающим пациентам оптимално оперироваться в теплое время года – проще с обувью на момент выхода на работу;
13. Отёк сойдет тем быстрее, чем тщательнее вы будете соблюдать режим в первые 2-3 недели после операции, главное – как можно меньше и реже опускать ноги вниз и ходить;
14. На работу не рекомендуется выходить ранее, чем через месяц-полтора (зависит от сложности операции);
15. Водить автомобиль – через 1,5 месяца (индивидуально);
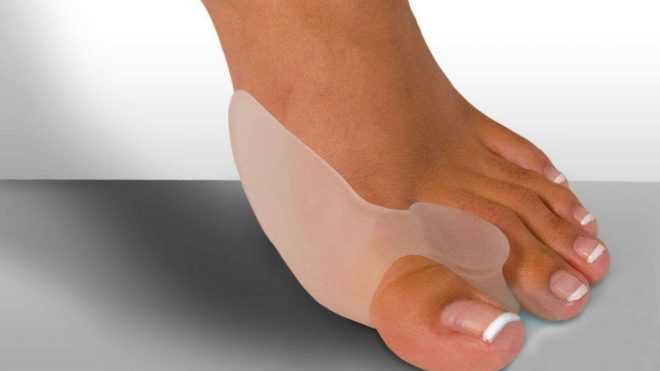
16. В отдельных случаях требуется ношение после операции дополнительных приспособлений – межпальцевого вкладыша, удерживателя 2-3 пальцев и т.д.;
17. Ношение каблуков 3-4 см. возможно через 3 месяца после операции, 6 см. – через 6 месяцев, однако – чем выше каблук и уже носок обуви, тем выше вероятность рецидива деформации либо возникновения её в других отделах стоп;
18. Применение мази «Контрактубекс» способствует рассасыванию рубцов, НО – только при постоянном применении в течение года. За это же время рубцы обычно самостоятельно бледнеют и уменьшаются в размерах в подавляющем большинстве случаев;
19. Не все деформации возможно устранить за одну операцию, нередко операции выполняются в 2-3 этапа;
20. Логично оперировать сразу обе стопы, если случай не слишком запущенный – короче реабилитация, легче психологически (и дешевле примерно в полтора раза);
21. Лишний вес и подъем тяжестей после операции способствуют прогрессированию плоскостопия и формированию новых деформаций; спортом можно заниматься через 3 месяца после операции – с умеренными нагрузками, полная физическая активность – через 6 месяцев;
22. Ни гипса, ни костылей описываемые операции не предполагают (за исключением плосковальгусной стопы).
Очень важное замечание – операции на стопах не относятся к косметическим. Задача хирурга – постараться облегчить жизнь людям с деформациями, которые препятствуют ношению обуви, сопровождаются болями. Нужно понимать, что после любого хирургического вмешательства возможны как осложнения, так и рецидивы. В большинстве случаев что-то можно исправить, улучшить, реже это невозможно. Стопа – очень сложный механизм, который используется беспрерывно в течение жизни (иногда безрассудно – я имею ввиду вредоносную обувь, лишний вес, избыточные физические или спортивные нагрузки), а каждый человек – индивидуален, со своими особенностями анатомии, биомеханики, физиологии, образа жизни и т.д. Именно поэтому не всегда удается получить результат операции, полностью удовлетворяющий и пациента, и хирурга.
Решаясь на операцию, нужно отдавать себе отчет в том, что в результате лечения основные проблемы будут решены, при этом ни о каких гарантиях в хирургии речи быть не может. Не всё в руках врача, есть много объективных, неподвластных хирургу, процессов, на которые повлиять невозможно.
В завершение – видео из операционной, показывающее, как же всё это происходит:
Хирургическое лечение вальгусной деформации стопы: операция по удалению шишки
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
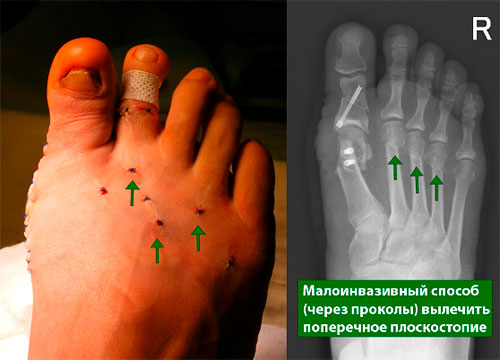
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
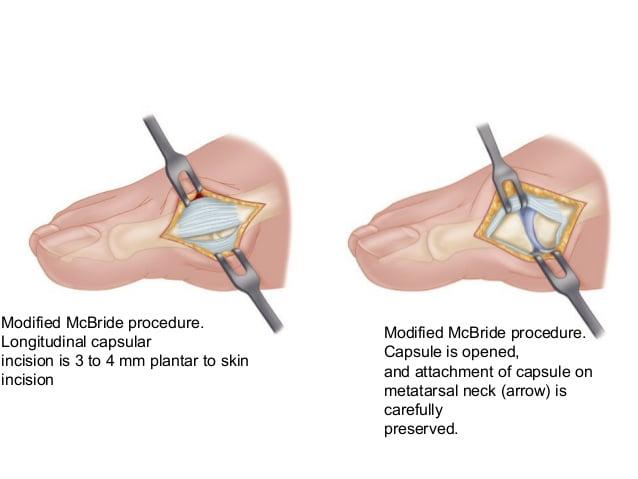
Операция McBride
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
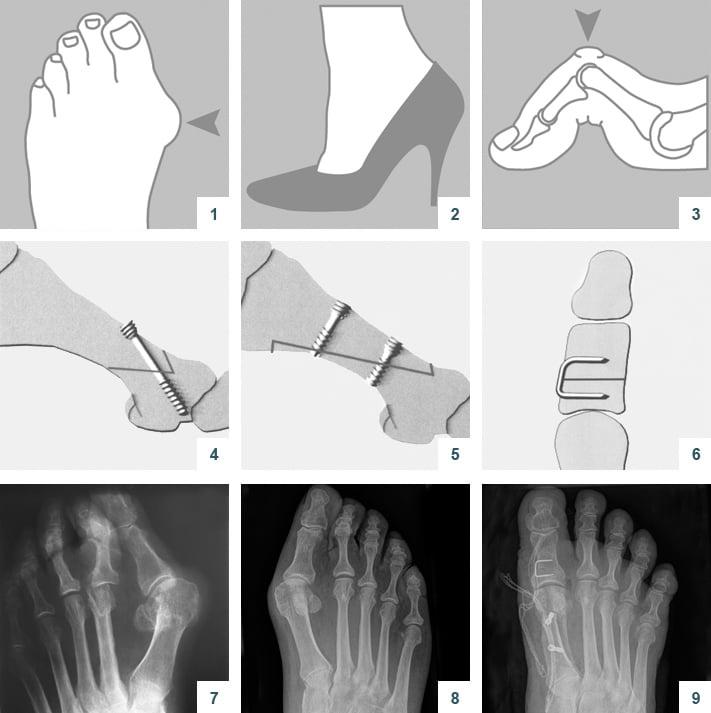
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
CHEVRON
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
SCARF
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
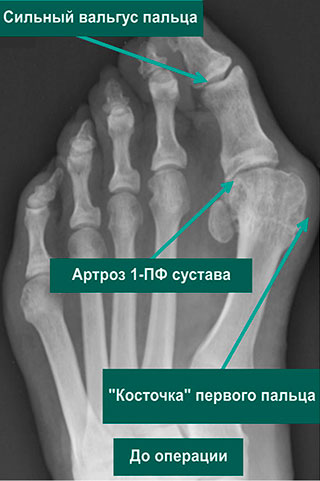
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
Тест для выявления патологической подвижности:
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
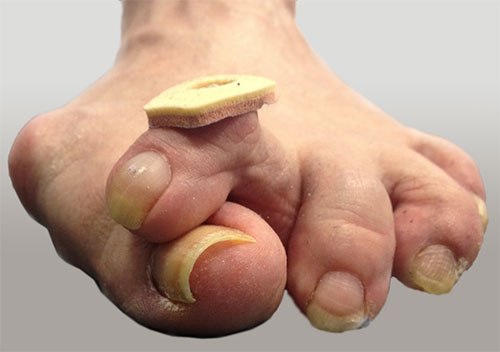
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
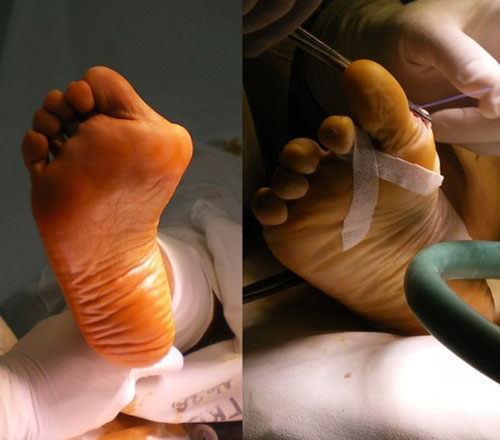
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Операция при Халюс Вальгус
Операции и манипуляции
Различают несколько стадий hallux valgus которые отличаются как клинической картиной так и требованиями к тактике лечения.
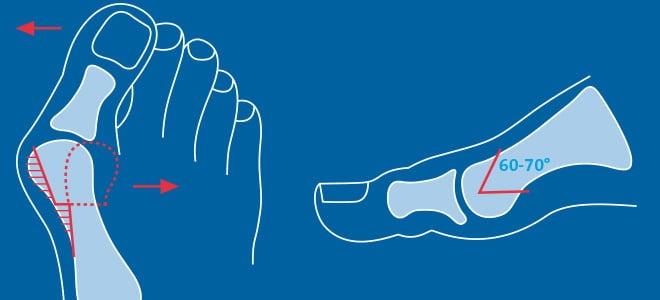
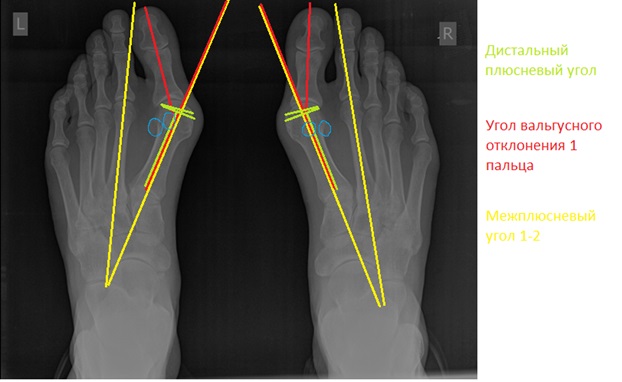
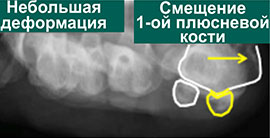
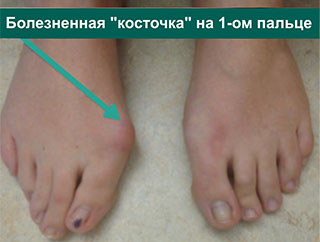
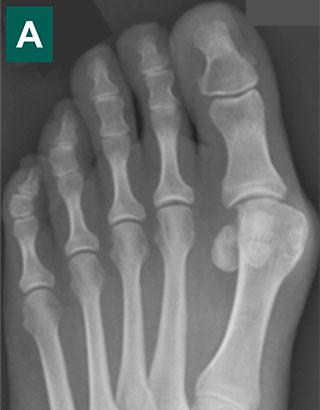
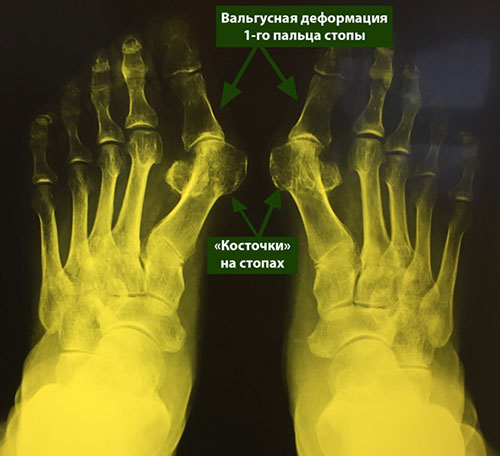
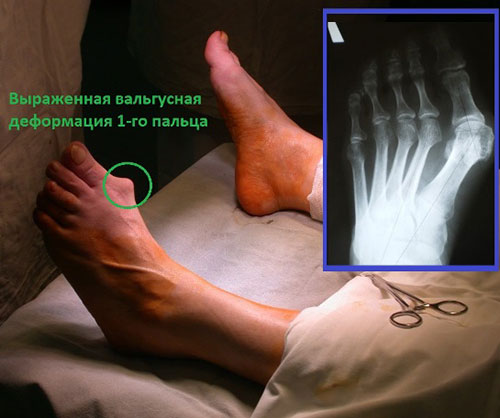
Первая стадия hallux valgus чаще всего проявляется только изменениями на 1 луче стопы (первой плюсневой кости и 1 пальце). На этой стадии происходит небольшое отклонение 1 плюсневой кости кнутри (межплюсневый угол менее 13 градусов) и соответствующим отклонением 1 пальца кнаружи (угол вальгуса менее 25 градусов). На первой стадии пациентов беспокоит формирование «косточки» по внутренней поверхности головки 1 плюсневой кости, которое может приводить к бурситу- воспалению подкожной синовиальной сумки. На этой стадии пациенты чаще хотят просто избавиться от косточки, и не готовы к радикальному хирургическому лечению, так как после него следует длительный реабилитационный период. По сути это косметическое вмешательство, которое состоит из резекции костного экзостоза в обалсти головки 1 плюсневой кости, бурсэктомии, пластики суставной капсулы.
Клинический пример хирургического вмешательства по поводу халюс вальгус 1 степени у женщины 45 лет, которую в большей степени беспокоил косметический изъян и эпизодическое воспаление подкожной синовиальной сумки при ношении узкой обуви и физической нагрузке.
Однако риск рецидива образования «косточки» и последующего возобновления деформации при подобных вмешательтсвах достаточно высокий. По этой причине после такого вмешательства через какое то время может потребоваться полноценная корригирующая остеотомия.
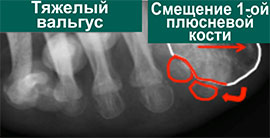
На второй стадии Халюс Вальгус происходит дальнейшее отклонение 1 плюсневой кости кнутри (межплюсневый угол 13-15 градусов) и кверху с дальнейшим увеличением угла вальгуса (26-40 градусов). На этой стадии также возможно вовлечение 2-3-4-5 лучей стопы. За счёт постепенного распластывания поперечного свода 5 плюсневая кость начинает отклоняться кнаружи, а 5 палец при этом смещается кнутри, картина зеркальная деформации 1 луча. 2-3-4 плюсневые кости при этом постепенно начинают опускаться вниз. Это приводит к их перегрузке, которая может провляться болями и формированием «натоптыша» под головками 2-3 плюсневых костей.
Клинический пример хирургического лечения hallux valgus 2 степени. Пациентка П. 32 лет, обратилась в клинику в связи с прогрессированием деформации 1 пальцев обеих стоп, усилением болей в области 1 плюсне-фаланговых суставов обеих стоп, трудностями с подбором обуви. Вальгусная деформация 1 пальцев или Hallux Valgus является наиболее частой причиной обращения за хирургической помощью к ортопедам, занимающимся проблемами стоп.
При клиническом осмотре обращает на себя внимание наружное отклонение 1 пальцев, расширенный и уплощённый поперечный свод стопы, нарушение плюсневой формулы, гиперкератозы по внутренней и тыльной поверхностям 1 плюсне-фаланговых суставов.
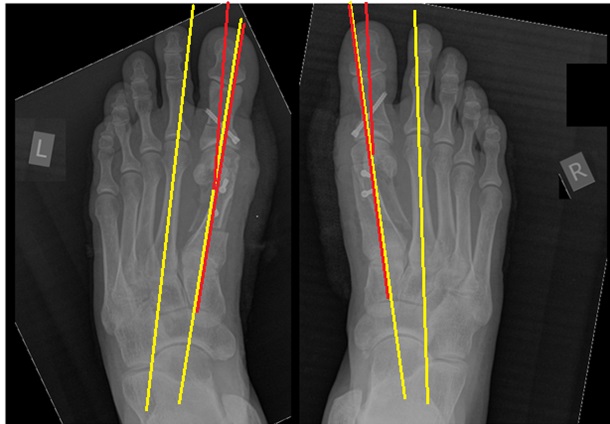
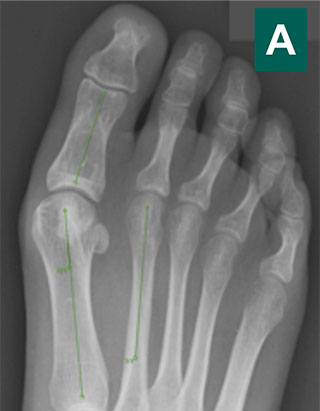
При планировании оперативного пособия выполняются рентгенограммы в прямой и боковой проекции. Производится расчёт углов вальгусного отклонения 1 пальца, угол между 1 и 2 плюсневыми костями, угол артикуляции 1 плюсневой кости. Исходя из рассчитанных углов, выбирается оптимальный метод остеотомии для коррекции имеющейся деформации.
Хирургическая тактика обсуждается с пациентом. Разъясняются особенности хирургического доступа, анестезиологического пособия, последующей реабилитации. Эту пациентку беспокоила деформация только 1 луча, вмешательства на 2-3-4-5 лучах стопы не потребовались.
Корригируюшие остеотомии выполняются чаще всего под спинальной анестезией, хотя возможно выполнение данного вмешательства и под проводниковой анестезией на уровне голеностопного сустава и стопы, в зависимости от предпочтений больного.
1-е сутки после корригирующей остеотомии Халюс Вальгус
Первые сутки после операции желательно находится в клинике и максимально следовать постельному режиму для уменьшения послеоперационного отёка и болей. На следующий день после операции выполняется перевязка и разрешается ходьба в специальной обуви – ботинках Барука, с разгрузкой переднего отдела стопы. Использование данной обуви целесообразно на протяжении 6 недель после операции, с последующим постепенным переходом к обычной обуви в течение 2 недель.
Первые 2 недели после корригирующей остеотомии Hallux Valgus.
В большинстве случаев пациент находится в клинике 2-3 суток до купирования острого болевого синдрома, после чего выписывается на амбулаторное долечивание. Перевязки желательно выполнять 1 раз в 2 дня, снятие швов на 14 сутки после операции. Возможно использование внутрикожных швов по желанию пациента, это избавляет от необходимости их удаления. С целью снижения болевого синдрома и послеоперационного отёка всем пациентам рекомендуется возвышенное положение нижних конечностей, и использование холода местно по 30 минут каждые 4 часа на протяжении первых двух недель после операции.
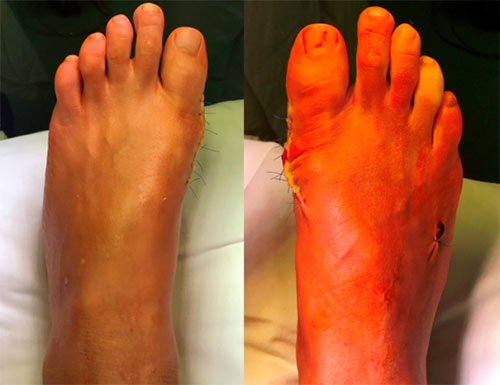
Отёк и послеоперационная гематомы нарастают, как правило, в течение 3 суток после операции, после чего постепенно регрессируют в течение 6 недель. Внешний вид стоп на 5 сутки после операции (наиболее сильно выраженный отёк и гематомы).
3-6 неделя после корригирующей остеотомии Халюс Вальгус.
После снятия швов пациент занимается пассивной ЛФК в 1 плюсне-фаланговых суставах, продолжает ходить в обуви Барука, использует лёд и анальгетики по мере необходимости.
После 6 недели от операции по поводу Халюс Вальгус.
Через 6 недель выполняются контрольные рентгенограммы, если на них всё в порядке, то разрешается ходьба с нагрузкой на передний отдел стопы. Также на этом этапе целесообразно выполнение ЛФК и физиотерапевтических процедур направленных на дальнейшую разработку движений в 1 плюсне-фаланговом суставе.
Небольшой отёк в области пальцев сохраняется длительное время до 6-12 месяцев после вмешательства. Спортивные нагрузки не рекомендуются на протяжении 3 месяцев после операции. Внешний вид стоп через год после операции. Послеоперационные рубцы к этому времени становятся практически незаметны, отёк полностью уходит, амплитуда движений в плюсне-фаланговых суставах полностью восстанавливается.
Клиника К+31 специализируется на выполнении оперативных вмешательств при всех степенях hallux valgus. В нашейклинике для операций по поводу халюс вальгус нами используютсятолько современное оборудование и импланты.
Вальгусная деформация первого пальца (Hallux Valgus)
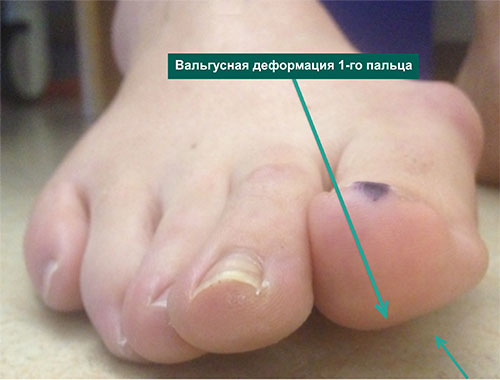
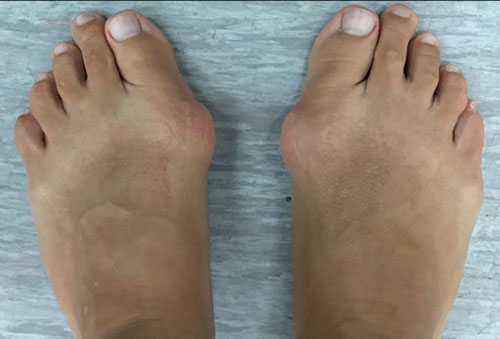
Hallux valgus, или вальгусная деформация 1-го пальца стопы, вопреки расхожему мнению, не является просто «шишкой» в области основания 1-го пальца стопы.
Это достаточно сложная деформация стопы, выражающаяся в том числе в виде отклонения 1-го пальца. Деформация эта обычно прогрессирует постепенно в течение многих месяцев или лет.
В формировании деформации участвует не только 1-ый палец стопы, остальные пальцы тоже не остаются в стороне. Кроме того, наряду с очевидными изменениями костей и суставов стопы немаловажную роль здесь играет нарушение баланса стабилизирующих стопу мягкотканных анатомических структур.
Вальгусная деформация 1-го пальца стопы на ранних стадиях своего развития может выглядеть достаточно невинно, однако со временем она прогрессирует, становится выраженной, причиняя значительные страдания пациентам.
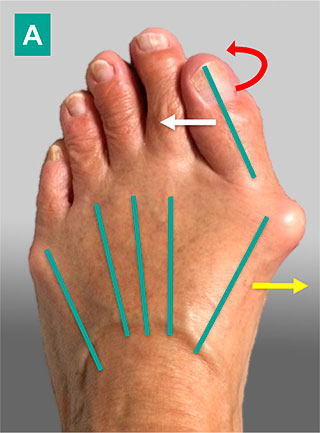
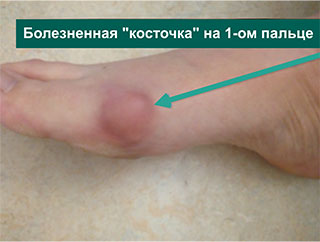
На данной фотографии представлена стопа пациента с вальгусной деформация 1-го пальца стопы. Первая плюсневая кость отклоняется внутрь (желтая стрелка), 1-ый палец – наружу (белая стрелка), оттесняя в свою очередь 2-ой палец. 1-ый палец, кроме того, ротируется вдоль продольной оси, в результате чего опорной становится его боковая поверхность (красная стрелка). Синими линиями отмечено расположение плюсневых костей. «Шишка» является результатом угловой деформации сустава, а также развивающихся на этом фоне костных изменений и отека мягких тканей, что хорошо видно на фото.
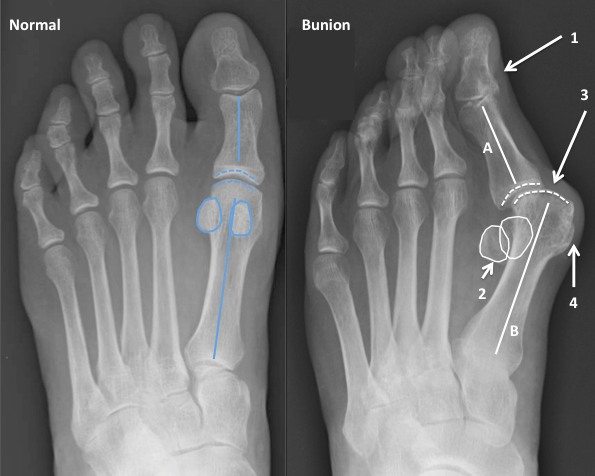
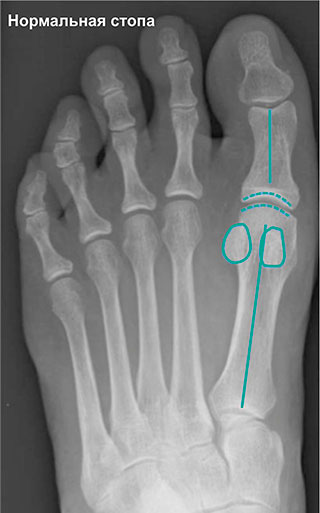
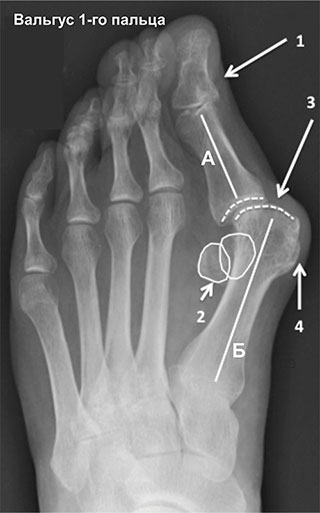
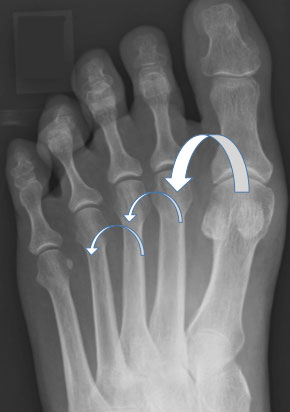
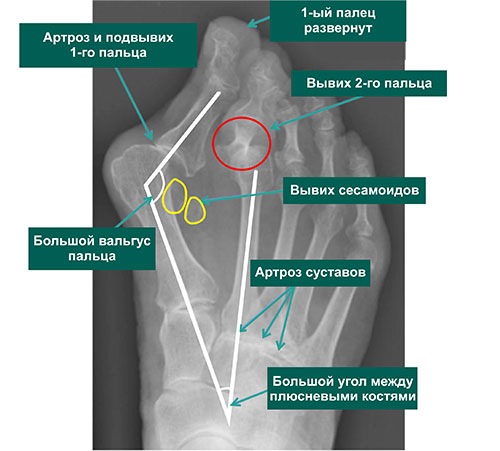
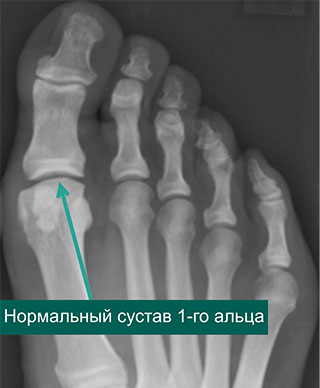
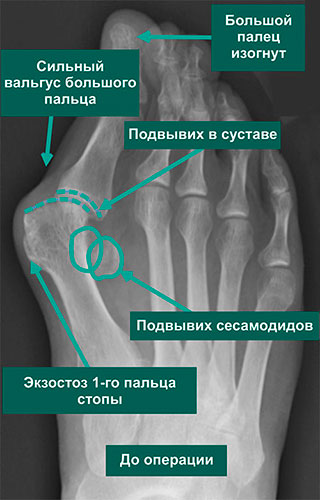
На рентгенограммах представлены изменения, развивающиеся при вальгусной деформации 1-го пальца, в сравнении со здоровой стопой. 1 – первый палец развернут вдоль своей оси, 2 – сесамовидные кости располагаются не под головкой 1-ой плюсневой кости, как должно быть в норме, 3 – 1-ый плюснефаланговый сустав утратил свою конгруэнтность (правильное соотношение суставных поверхностей друг относительно друга), 4 – «шишка» (экзостоз внутренней поверхности головки плюсневой кости), А – 1-ый палец отклоняется наружу в направлении остальных пальцев и оттесняет их, В – 1-я плюсневая кость отклоняется внутрь
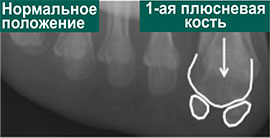
На данных рентгенограммах представлено положение сесамовидных костей в норме и при вальгусной деформации 1-го пальца. У пациента с вальгусной деформацией сесамовидные косточки больше не располагаются с собственных бороздках, а изменения нормальной биомеханики стопы в этом случае может стать причиной боли. Обратите внимание на правильное взаиморасположение пальцев стопы относительно плюсневых костей на рентгенограмме здоровой стопы.
Можно выделить несколько факторов, которые в той или иной мере могут влиять на развитие и прогрессирование деформации, однако явной причины обычно выявить не удается
Вальгусная деформация 1-го пальца стопы может связана со следующими факторами:
Пациенты с «шишками» на стопах могут испытывать в той или иной степени выраженные болевые ощущения. Боль в может локализовать в области «шишки», сустава 1-го пальца стопы, в области 2-го пальца или любой другой части стопы.
Мягкие ткани в области «шишки» могут воспаляться за счет постоянного контакта с обувью (даже при минимальных деформациях), иногда кожа в этой области повреждается, трескается и инфицируется.
Фотография пациентки с вальгусной деформацией 1-го пальца и признаками воспаления в области «шишки»
Передний отдел стопы расширяется, что доставляет определенные сложности с подбором и ношением обуви. К сожалению, чем дольше у вас существует деформация, тем выше вероятность развития в суставе 1-го пальца дегенеративных изменений.
У многих пациентов в точках постоянного контакта и давления обуви возникают омозолелости. Эти омозолелости могут локализоваться, например, в области «шишки» или в области деформированного 2-го пальца.
Омозолелость представляет собой участок утолщенной и огрубевшей кожи и является результатом нормального компенсаторного ответа кожи на постоянное давление. И они, к несчастью, могут довольно сильно болеть. Если вы удалите такую мозоль, она обязательно возникнет вновь, поскольку причины ее развития никуда не исчезнут.
На данном фото представлена тяжелая вальгусная деформация 1-го пальца, которая привела к перекресту его со 2-ым пальцем и формированию на его тыльной поверхности болезненной мозоли
1-ый палец стопы не зря называют большим, он берет не себя практически половину всей нагрузки, приходящейся на пальцы стопы при стоянии и ходьбе. Деформация этого пальца не позволяет ему работать «правильно». У пациентов с вальгусной деформацией 1-го пальца стопы нагрузка перераспределяется на второй и другие пальцы стопы. Этот состояние носит название центральной метатарзалгии. Второй и остальные пальцы стопы не приспособлены к избыточной нагрузке, в результате чего могут развиваться различные осложнения
Схема развития центральной метатарзалгии
Фото пациента с болезненной вальгусной деформацией 1-го пальца стопы. В данном случае пациент разгружает 1-ый палец стопы, перенося нагрузку на остальные плюсневые кости. Результатом становится центральная метатарзалгия.
Первый палец стопы, деформируясь, оттесняет следующий за ним 2-ой палец, в конечном итоге, словно домино, в сторону отклоняются и остальные пальцы.
Фото пациента с наружным отклонением малых пальцев стопы на фоне выраженной вальгусной деформации 1-го пальца.
Вальгусная деформация 1-го пальца стопы никогда не исчезает сама по себе. В отсутствие лечения она скорее всего будет прогрессировать и дальше.
Типичные симптомы вальгусной деформации 1-го пальца стопы включают:
Не все пациенты с вальгусной деформацией 1-го пальца жалуются на боль в области этого пальца. У данной пациентки имеет место остеоартроз 2-го предплюснеплюсневого сустава как результат вальгусной деформации 1-го пальца.
Дополнительные методы обследования помогают подтвердить диагноз, оценить степень тяжести деформации. При необходимости они используются в ходе предоперационного планирования.
Рентгенография
Рентгенография является быстрым и эффективным методом диагностики деформаций стопы. На ранних стадиях деформация может быть выражена минимально. Большинство людей, однако, обращаются за медицинской помощью с деформацией, уже достаточно выраженной как клинически, так и рентгенологически, нередко осложняющейся деформацией других пальцев стопы.
Рентгенография обеспечивает хирурга следующей информацией:
Рентгенограмма пациента с тяжелой, сопровождающейся осложнениями, вальгусной деформацией 1-го пальца стопы
Вальгусная деформация 1-го пальца стопы классифицируется в зависимости от выраженности деформации, определяемой по рентгенограммам, выполненным в положении стоя.
Многие люди с вальгусной деформацией 1-го пальца стопы не испытывают каких-либо связанных с ней проблем. Степень деформации не обязательно должна коррелировать с выраженностью болевых ощущений или других симптомов. Однако длительно существующие и выраженные деформации обычно все-таки болят.
В отсутствие лечении деформации прогрессируют. Это может происходить быстро или же занимать много лет.
У пациентов с длительно существующей деформацией 1-го пальца могут возникать проблемы с соседними костями, суставами и мягкотканными образованиями стопы:
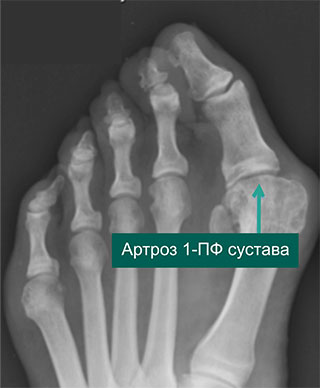
На данной рентгенограмме стоп пациента с вальгусной деформацией 1-х пальцев слева отмечаются признаки деформирующего артроза 1-го плюснефалангового сустава.
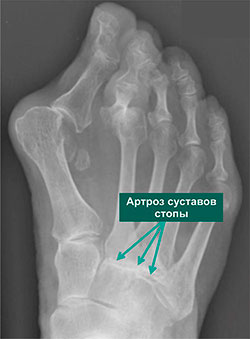
Рентгенограмма стопы пациента с тяжелой вальгусной деформацией и остеоартрозом суставов среднего отдела стопы.
Рентгенограмма стопы пациента с тяжелой вальгусной деформацией 1-го пальца и остеоартрозом 2-го плюснефалангового сустава (обратите также внимание на признаки дегенеративных изменений суставов среднего отдела стопы)
Фото стопы пациента с вальгусной деформацией 1-го пальца, приведшей к перекрещиванию 2-го пальца.
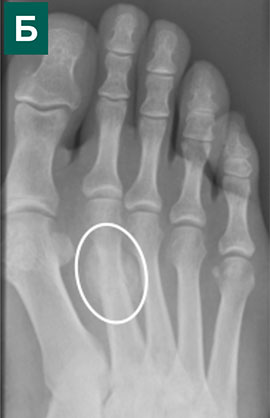
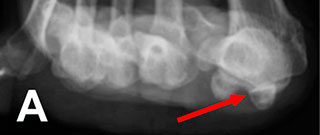
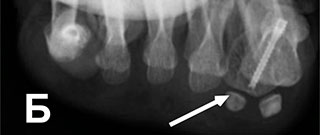
Рентгенограмма в прямой (А) проекции с признаками вывиха и перекрещивания 2-го пальца, рентгенограммы в косой (Б) проекции с признаками вывиха и перекрещивания 2-го пальца.
Рентгенограммы в боковой (В) проекции с признаками вывиха и перекрещивания 2-го пальца.
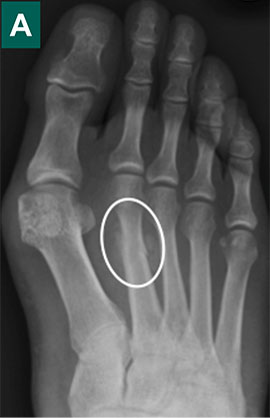
Рентгенограммы пациента с вальгусной деформацией 1-го пальца и стрессовым переломом 2-й плюсневой кости: А — первичное обращение; В — через 6 недель; С — через 3 месяца (консолидация).
Исходы хирургического лечения тяжелых деформацией с уже развившимися вторичными осложнениями в целом хуже, чем у пациентов с легкими и умеренными деформациями, не сопровождающимися осложнениями.
Частота повторных вмешательств у пациентов с деформациями 2-го пальца (молоткообразная деформация, перекрещивающийся палец, нестабильность 2-го ПФС, остеоартроз 2-го ПФС) выше в сравнении с изолированными деформациями 1-го пальца, прогнозы лечения у таких пациентов также менее благоприятны.
Задачами консервативного лечения вальгусной деформации 1-го пальца является купирование болевых ощущений и возвращение пациента к полноценной жизни, включающей в том числе и занятия спортом. Наиболее эффективно оно может быть лишь на ранних стадиях заболевания
Консервативное лечение всегда должно быть первой линией терапии заболевания. Варианты консервативного лечения включают:
Модификация активности
Отказ на некоторое время от занятий спортом или теми видами активности, которые привели к обострению симптомов. Исключение высокоинтенсивных нагрузок и занятий теми видами спорта, которые связаны с постоянной перегрузкой пальцев стоп (бег, танцы, баскетбол и т.д.)
Смена обуви
Использование обуви с жесткой подошвой, минимизирующей движения 1-го пальца, позволит облегчить симптомы. Обувь с широким и просторным носком может использоваться при любых деформациях и позволит исключить сдавление болезненных участков стопы. Использование обуви с закругленной подошвой также позволит уменьшить выраженность симптомов. И если вы еще этого не сделали, то исключите или по крайней мере сведите к минимуму время ношения обуви на высоком каблуке.
Ортопедические стельки
Использование индивидуальных ортопедических стелек также позволит уменьшить болевой синдром и снизить скорость прогрессирования деформации при плоскостопии.
Корректоры и межпальцевые вкладыши
У некоторых пациентов симптоматического эффекта удается добиться с помощью различные корректирующих повязок, подушечек и межпальцевых вкладышей.
Нестероидные противовоспалительные препараты
Назначение нестероидных противовоспалительных препаратов позволяет снизить выраженность дискомфортных ощущений за счет купирования явлений воспаления у пациентов с сопутствующим артрозом сустава 1-го пальца стопы.
Анальгетики
Прием парацетамола и других обезболивающих препаратов позволяет уменьшить выраженность болевых ощущений.
Хирургическое лечение показано пациентам, у которых консервативное лечение оказалось неэффективным.
Пациенты должны понимать, что решение об оперативном лечении должно быть тщательно взвешенным.
Самым тщательным образом следует подойти и к выбору метода оперативного лечения, отдавая предпочтение в первую очередь минимально инвазивным вмешательствам.
Вне зависимости от степени деформации и выбранной методики хирургической коррекции необходимо подробно обсудить с хирургом все риски вмешательства и его ожидаемый результат.
Важно также четко представлять, сколько времени может отнять послеоперационная реабилитация. Период этот, конечно же, будет сугубо индивидуальным, однако средняя его продолжительность до полного восстановления функции стопы составляет 1 год.
Пациенты, максимально полно информированные о всех перечисленных нюансах хирургического лечения, гораздо чаще получают на выходе тот результат, который они ожидали.
Существует целый ряд методик хирургического лечения вальгусной деформации 1-го пальца стопы и выбор той или иной из них основывается на особенностях каждого конкретного пациента и выраженности имеющейся у него деформации:
Целью операции является коррекция имеющейся деформации и восстановление нормальной биомеханики 1-го плюснефалангового сустава стопы. Также важной задачей вмешательства является восстановление нормальной анатомии плюсне-сесамовидного сочленения.
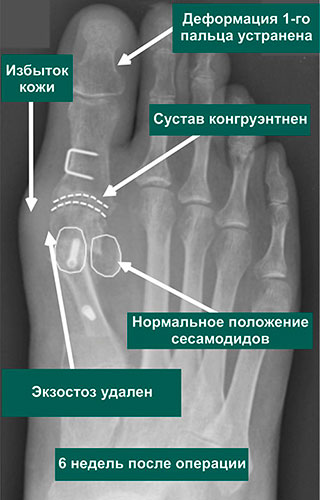
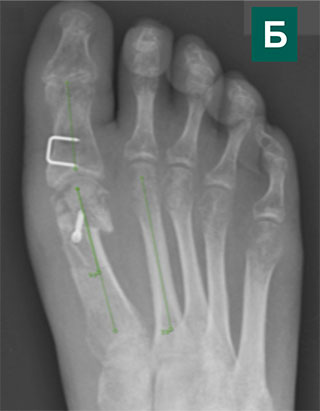
Рентгенограммы до и через 6 недель после коррекции тяжелой вальгусной деформации 1-го пальца стопы, выполненной в нашей Клинике стопы и голеностопного сустава
Рентгенограммы стоп в сесамовидной проекции: А — пациент с вальгусной деформацией 1-го пальца стопы до операции; В — после операции. Обратите внимание на восстановление нормального расположения сесамовидных косточек в соответствующих бороздках головки 1-й плюсневой кости, а также на винт, использованный для фиксации Scarf-остеотомии
Легкая и умеренная вальгусная деформация 1-го пальца стопы
Scarf- и Akin-остеотомии включают следующие этапы:
Эффективность этих операций достигает 95%. Эффективность определяется отсутствием болевых ощущений, сохранением хорошей подвижности пальца и удовлетворенностью пациента достигнутой степенью коррекции деформации.
У ряда пациента коррекция может быть выполнена с использованием минимально инвазивных или мини-открытых методик. Операция выполняется под общей анестезией, госпитализация занимает один или два дня.
За один раз можно выполнять коррекцию деформации как одной, так и двух стоп. При двусторонних вмешательствах сроки реабилитации и число осложнений могут быть немного выше. После операции необходимым будет ходьба в специальной обуви разгружающей передний отдел стопы.
Рентгенограммы стопы. А — легкая вальгусная деформация 1-го пальца до операции; В – послеоперационная рентгенограмма; выполнены Scarf- и Akin-остеотомии (обратите внимание на менее выраженную деформацию внутреннего края стопы, восстановление нормального положения сесамовидных костей, конгруэнтность сустава, положение 1-го пальца)
Фото стопы до и через 2 недели после коррекции вальгусной деформации 1-го пальца
Умеренная и тяжелая вальгусная деформация 1-го пальца
Scarf- и Akin-остеотомии при таких деформациях показаны только тогда, когда дегенеративные изменения 1-го плюснефалангового сустава выражены лишь в минимальной степени. Пациенты должны понимать, что несмотря на выполненную коррекцию у них могут сохраняться болевые ощущения в области сустава 1-го пальца ввиду наличия там дегенеративных изменений.
Рентгенограммы пациента с умеренной выраженной вальгусной деформацией 1-го пальца стопы: А — до операции, В — после операции (обратите внимание на хороший объем коррекции и признаки дегенеративных изменений 1-го плюснефалангового сустава)
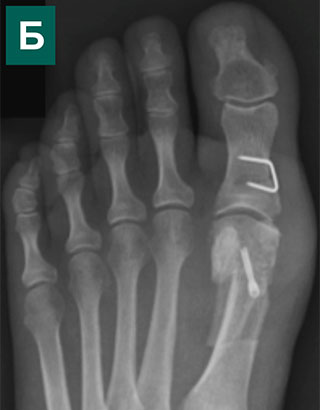
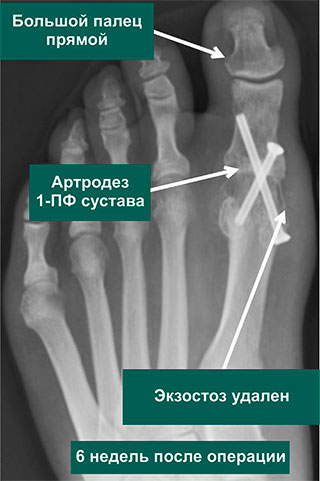
При тяжелой вальгусной деформации 1-го пальца в сочетании с дегенеративным поражением 1-го плюснефалангового сустава иногда показан артродез этого сустава. Операция заключается в замыкании сустава: вместо подвижного, но болезненного 1-ый палец становится безболезненным, но неподвижным. Функциональный результат после таких операций очень хороший.
Рентгенограммы пациента с длительно существующей деформацией 1-го пальца и дегенеративным поражением 1-го плюснефалангового сустава до и после операции. Пациенту в лондонской Клинике стопы и голеностопного сустава выполнен артродез 1-го плюснефалангового сустава
Вальгусная деформация 1-го пальца в сочетании с деформациями малых пальцев
Наиболее распространенная из подобных «дополнительных» деформаций – это молоткообразная деформация 2-го пальца.
Более подробно лечение сочетанных деформаций малых пальцев стопы представлено в соответствующих разделах:
У пациентов с сочетанными деформациями малых пальцев стопы исходы лечения несколько хуже, чем у пациентов с изолированными деформациями 1-го пальца. Связано это с тем, что пациенты с деформациями малых пальцев и другими осложнениями болеют значительно дольше и деформации у них по определению более тяжелые.
Необходимо понимать, что осложнения вальгусной деформации 1-го пальца стопы могут развиваться не только после операции, но и вообще без операции.
Возможные осложнения консервативного лечения:
Осложнения могут встречаться вообще при любых операциях. Более подробно послеоперационные осложнения рассмотрены в разделе Осложнения.
Возможные осложнения любых хирургических вмешательств:
Специфические осложнения операций при вальгусной деформации 1-го пальца стопы:
Рентгенограммы до (А) и после (В) коррекции вальгусной деформации 1-го пальца. Обратите внимание на более темные участки костей на рентгенограмме после операции, свидетельствующие об остеопении на фоне отсутствия физиологической нагрузки
Помните, что приведенный список далеко не полный и представлен здесь лишь в качестве примера.
Пожалуйста, ознакомьтесь с информацией о том, что следует ожидать после операции, представленной в отдельном разделе нашего сайта.
Вы должны понимать, что представленная ниже информация, — это общий взгляд на процесс реабилитации, и у каждого человека сроки реабилитации будут свои, у кого-то они продлятся дольше, чем говорится здесь. Представленная информация поможет вам понять собственные ощущения и всевозможные методы лечения, применяющиеся в ходе реабилитации пациентов. Обозначенные нами временные рамки – это программа-минимум. Решаясь на операцию, вы должны понимать, что заживление и реабилитация могут занять и больше времени.
Ранний послеоперационный период
Практически все пациенты после операций по поводу вальгусной деформации 1-го пальца выписываются из клиники в день операции или на следующий день.
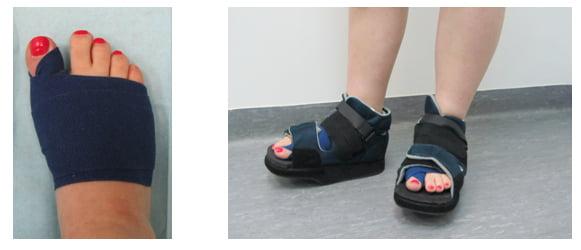
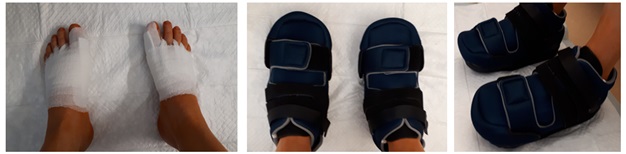
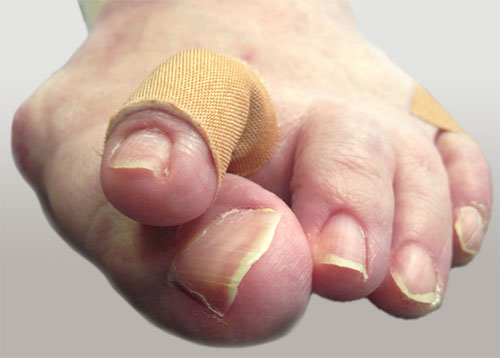
После операции на вашей стопе будет повязка, подобная приведенной на данном фото.
Пожалуйста, не снимайте повязку самостоятельно. Также вам будет рекомендован послеоперационный ботинок с жесткой подошвой и разгрузкой переднего отдела стопы. Каждый раз, когда вы пойдете куда-либо, пожалуйста, не забывайте его надевать.
Послеоперационный ботинок с жесткой подошвой
В первые 48 часов после операции вам разрешается ходить с использованием двух костылей. Костыли необходимы для сохранения устойчивость при ходьбе в специальной обуви. По истечении этого периода вы может нагружать стопу настолько, насколько вам позволяют собственные ощущения не забывая одевать послеоперационную обувь. Об использовании костылей и возможной нагрузке вы побеседуете с физиотерапевтом сразу после операции и перед выпиской из клиники.
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени. В течение всего этого периода вам рекомендуется находиться дома.
Возвышенное положение стопы и голеностопного сустава
У большинства людей дома конечно же нет функциональной кровати, как здесь на этом фото. Однако того же эффекта можно добиться и на обычной кровати или диване, подложив под стопы подушку. Не следует придавать возвышенное положение стопе, когда вы сидите на стуле. И еще раз советуем все первые две недели оставаться дома.
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.
С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка.
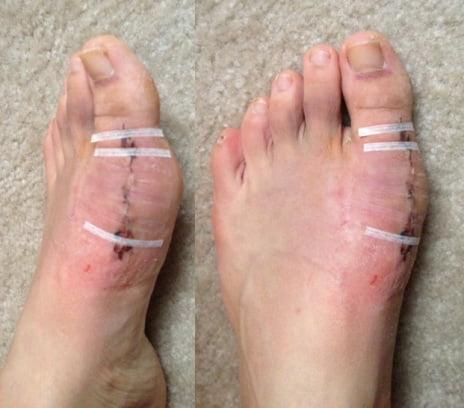
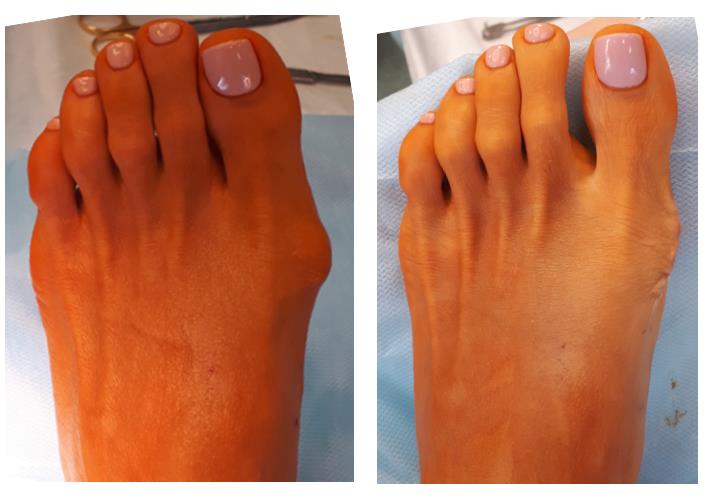
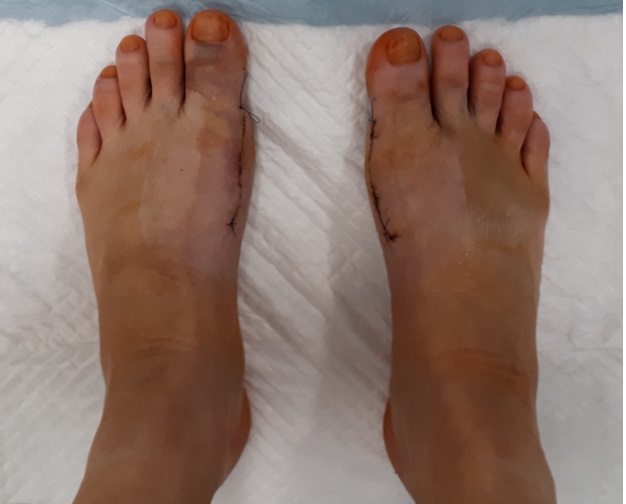
Обычный вид стопы через 2 недели после операции. Эта пациентка строго следовала всем рекомендациям и рана через две недели у нее полностью зажила, отек выражен минимально.
Рана должна быть сухой, краснота, если она есть, должна быть минимальной, могут быть видны кровоизлияния и небольшой или умеренный отек. Если не придавать стопе возвышенное положение, отек будет выражен больше и заживление замедлится.
На данном этапе, если отек купировался в достаточной мере, стопу рекомендуется держать в горизонтальном положении в течение дня 75% времени. В ночное время под стопу рекомендуется подкладывать одну подушку. Также не рекомендуется стоять или ходить дольше 15 минут за раз, в противном случае стопа будет отекать и болеть. Послеоперационную обувь вы должны носить еще 3 недели. Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.
Вождение автомобиля допускается только в случаях, когда у вас оперирована левая стопа, а автомобиль у вас с автоматической трансмиссией. Если оперирована правая стопа, то за руль рекомендуется садиться не раньше, чем через 7-8 недель после операции. Связано это с тем, что правой стопой вы должны давить на педаль тормоза, и иногда это необходимо сделать очень быстро и сильно, больной стопой вы просто не сможете этого сделать, что делает вождение небезопасным.
Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться специальным кремом, который следует втирать в область рубца и вокруг него.
Упражнения, направленные на восстановление движений малых пальцев, начинают через 3 недели после операции и продолжают в течение 3 месяцев. Эти движения включают активное с сопротивлением и пассивное сгибание и разгибание пальцев. Занятия также должны включать упражнения, направленные на укрепление собственных мышц стопы.
Шесть недель после операции
Перед визитом к врачу вам будет выполнена контрольная рентгенография. С этими снимками вас осмотрит ваш лечащий врач и у вас будет возможность сравнить рентгенограммы до и после операции. Признаки сращения обычно становятся видны не раньше, чем через 6 недель после операции, иногда позже, у курильщиков они могут появиться только через 3 месяца после операции.
На данном этапе, если процесс заживления протекает благоприятно, отек и кровоизлияния должны практически полностью исчезнуть, хотя некоторый отек может сохраняться до 3-4 месяцев.
Примерно через 8 недель после операции вы сможет носить обычную обувь (с учетом возможного остаточного отека), однако мы все же рекомендуем носить обувь с жесткой подошвой.
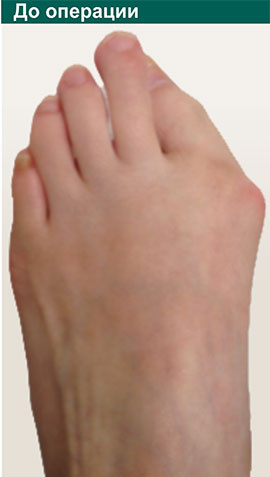
Три месяца после операции
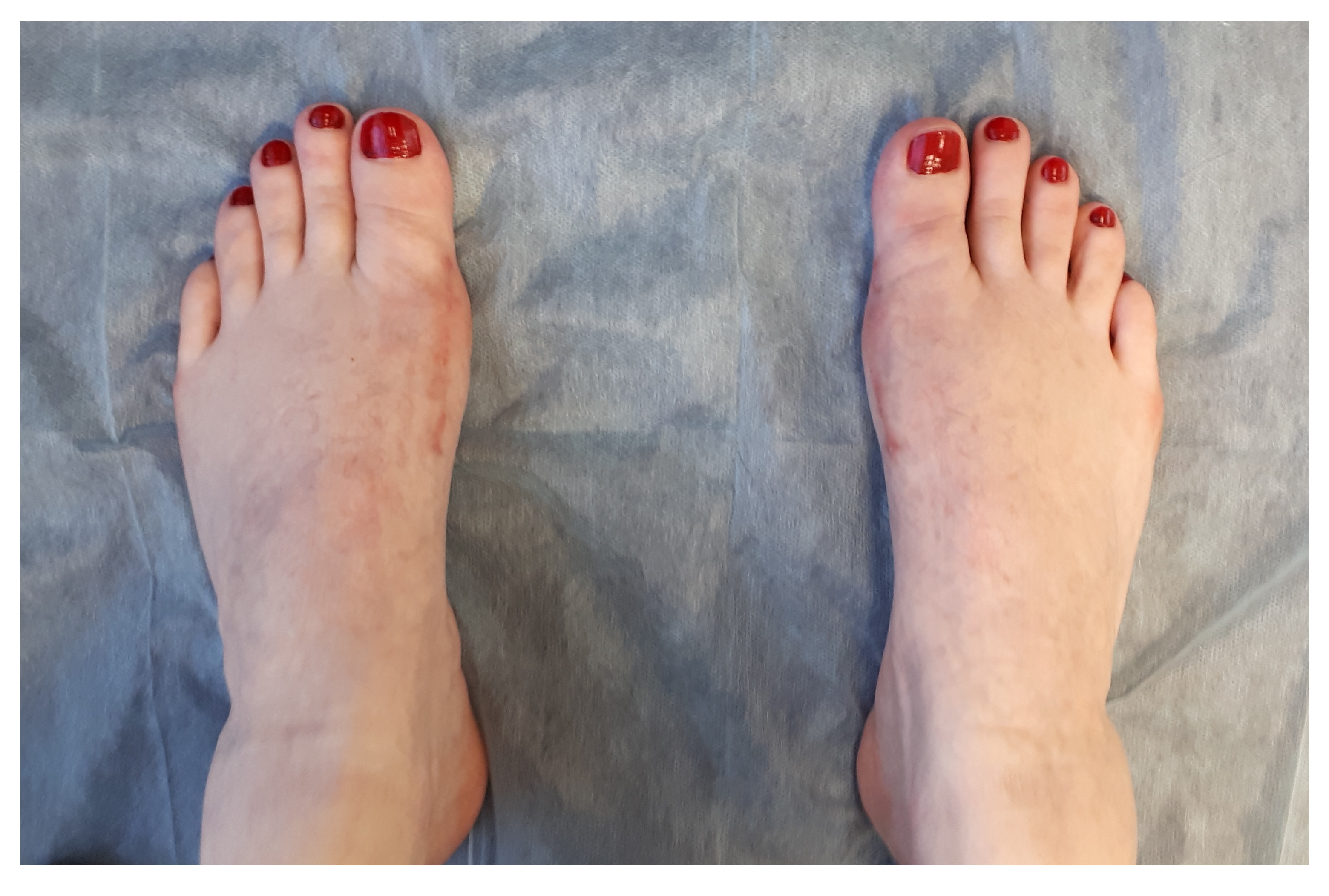
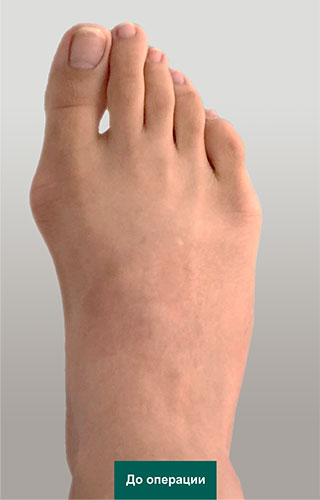
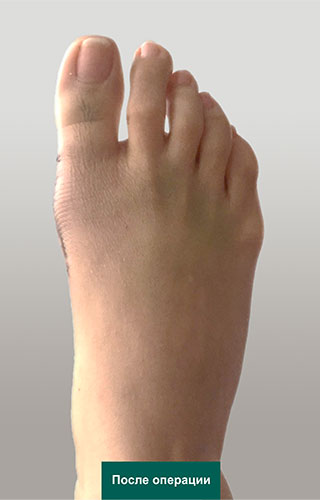
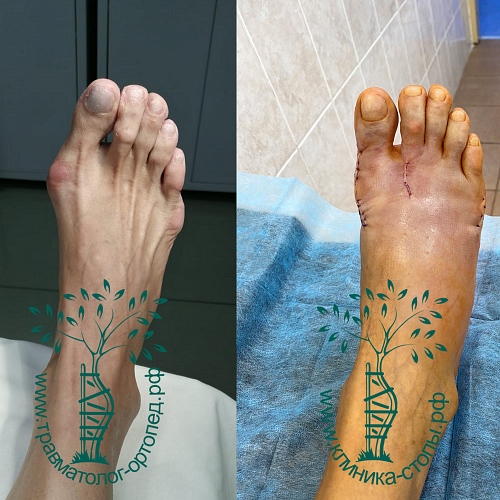
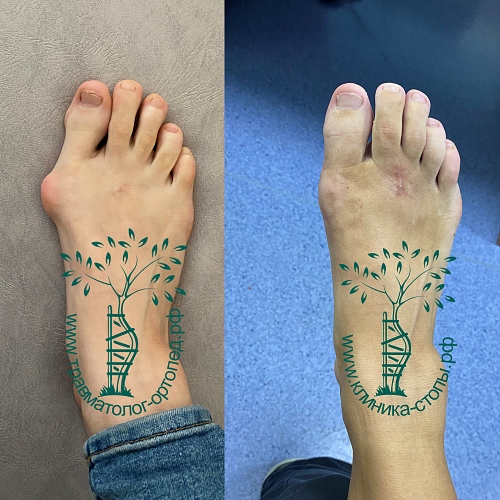
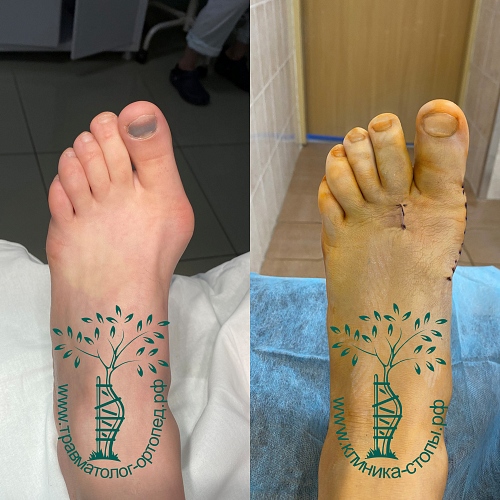
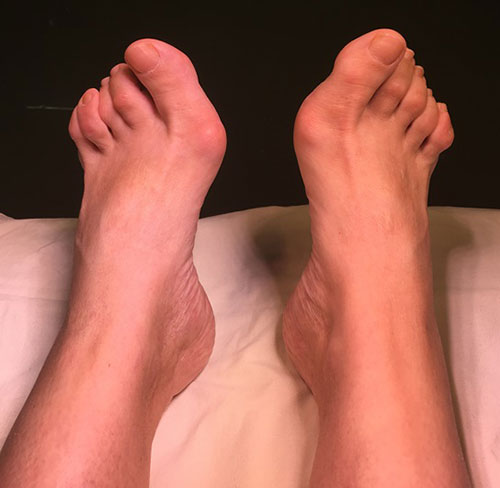
Фото стопы до и после операции
Если вы удовлетворены результатом, то это ваш последний визит к врачу.
Когда мне можно сесть за руль?
Наши рекомендации по этом поводу представлены выше и здесь. В конце концов, ответственность в этом вопросе полностью лежит на пациенте. Хороший способ понять, можно вам за руль или еще нет, — это поставить правую стопу на пол и сильно надавить, имитируя экстренное нажатие на педаль тормоза. Если вам страшно или больно, за руль лучше не садиться, это может быть небезопасно. Кроме того, при длительной езде ваша стопа долго будет находиться в вынужденном положении. Это может усилить послеоперационный отек.
Когда я могу вернуться к работе?
На самом деле все зависит от того, кем вы работаете. Если ваша работа связана с длительным стоянием, ходьбой или физическим трудом, то вернуться к такой работе можно через 8-12 недель. Если у вас сидячая работа, например, в офисе, то вернуться к ней вы сможете уже через 2 недели, однако возможно это лишь в порядке исключения и мы не советуем этого делать.
Каким должен быть окончательный результат?
Исчезновение болевого синдрома и коррекция деформации. Возможность заниматься спортом через 6 месяцев после операции. Иногда пациенты чувствуют, что их стопы стали «нормальными» и полностью зажили только через 1 год после операции.
Можно ли мне заниматься спортом после артродеза 1-го плюснефалангового сустава?
Вы сможете заниматься практически любыми видами спорта. Некоторые типы упражнений, например, некоторые позы Йоги, требующие значительного сгибания 1-го пальца стопы, могут оказаться для вас слишком сложными.
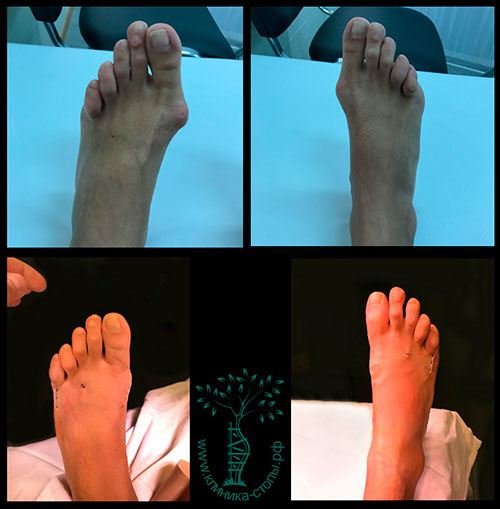
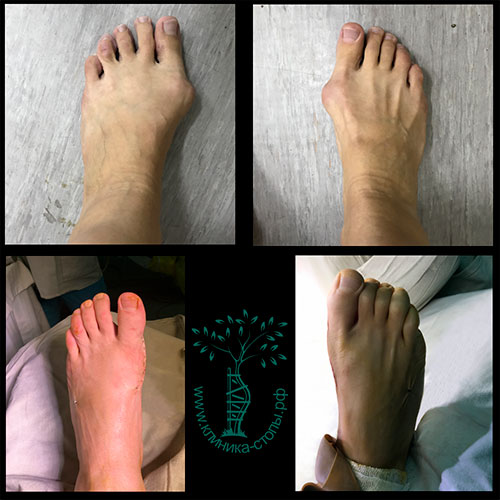
Случай 1
Случай 2
Случай 3
Случай 4
Случай 5
Случай 6
Случай 7
Случай 8
Случай 9
Случай 10
Случай 11
Случай 12
Случай 13
Случай 14
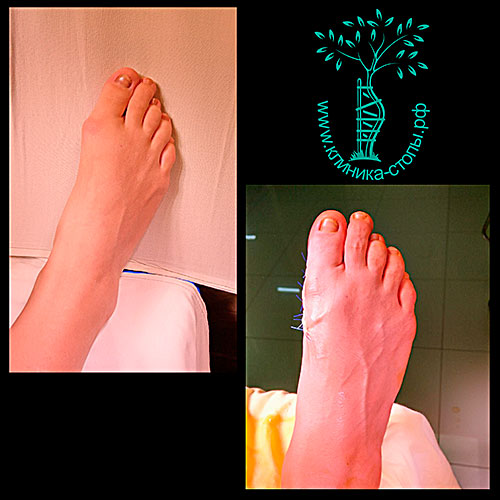
Ножки девушки Анны, 26 лет.
Пациентка с детства занимается танцами. В течение последнего года страдала от болей в переднем отделе стопы, также отмечала быстро нарастающую деформацию первого пальца (hallux valgus).
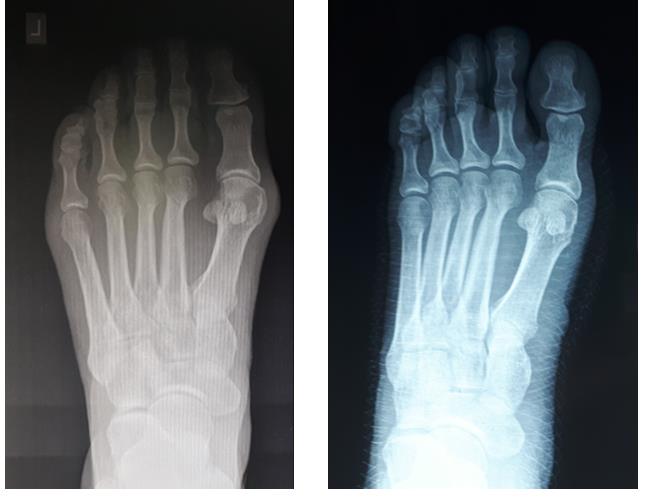
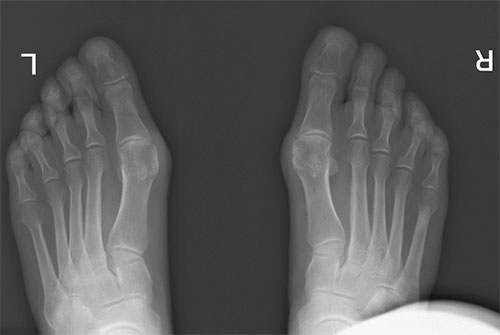
На рентгенограммах хорошо видны экзостозы («шишки») в области головок первых плюсневых костей и увеличение угла между первой и второй плюсневыми костями.
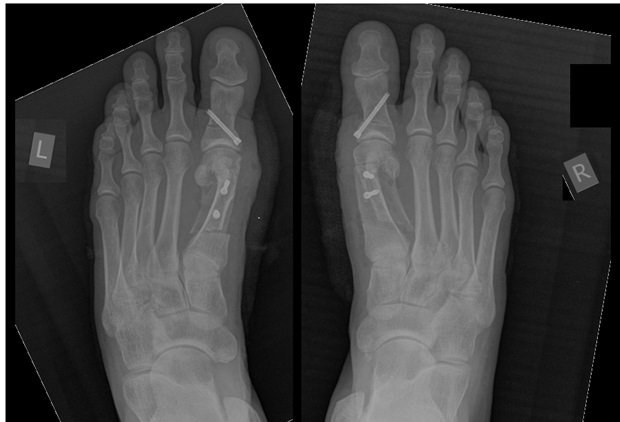
Пациентке была выполнена реконструкция стоп (остеотомия SCARF и Аkin) и удалена «шишка» с первого пальца.
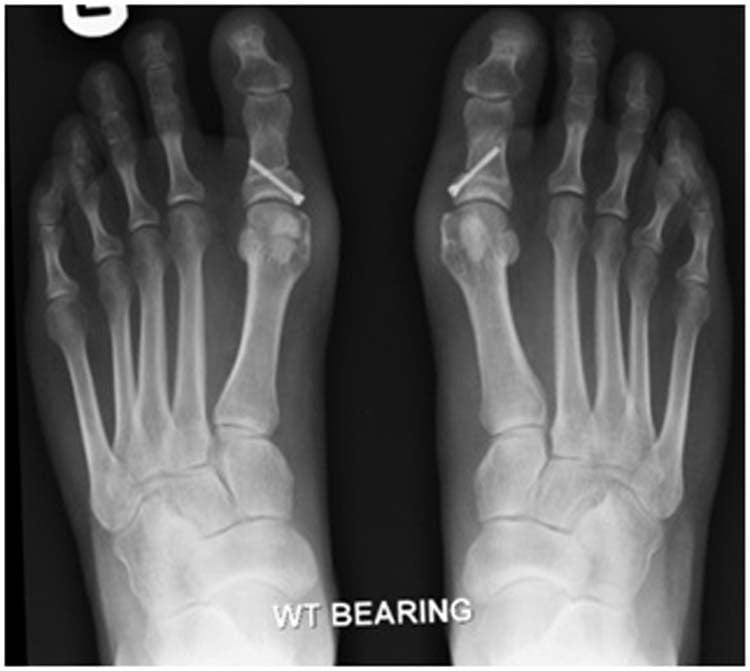
На контрольных рентгенограммах видно, что правильные угловые соотношения между костями стопы восстановлены.
Швы сняты через 12 дней. Пациентка с первого дня после операции и в течение четырёх недель передвигалась в специальных туфлях Барука.
Применяемые в нашей клинике методики позволяют максимально рано активизировать прооперированного пациента, уменьшить срок реабилитации, исключить вероятность рецидивов деформации и повторных вмешательств, а также добиться отличных косметических результатов.
Случай 15
Ножки девушки Елены, 25 лет.
У пациентки греческий тип строения стопы (второй палец длиннее остальных). В случае такого строения стопы чаще всего возникает уплощение поперечного свода стопы и развивается поперечное плоскостопие.
Подобное строение обусловливает перегрузку головок второй и третьей плюсневых костей, в особенности при использовании обуви на высоком каблуке.
Непривычная перегрузка второго и третьего пальца неизбежно приводит к образованию мозолей и натоптышей на подошве, боли в переднем отделе стопы при ходьбе. Также отмечается прогрессирующее искривление первого пальца (hallux valgus).
Пациентке выполнена остеотомия SCARF и Akin. Достигнут хороший клинический результат.
Пациентка довольна, а значит, рады и мы.
Случай 16
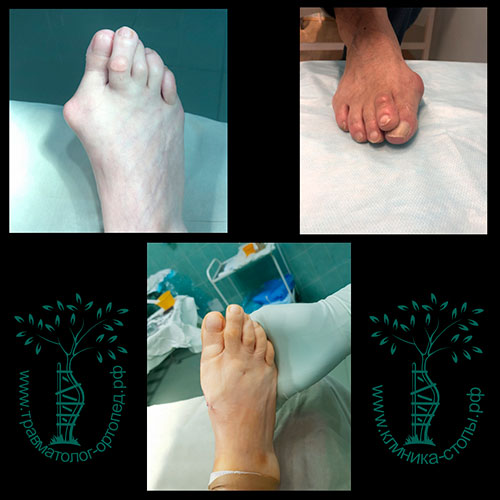
Молодая пациентка, 39 лет.
Очень значительная вальгусная деформация стоп. Несмотря на уговоры, пациентка отказалась от операции сразу на двух стопах (хотя это возможно) и решила ограничиться вмешательством на наиболее беспокоящей ее стопе.
На рентгенограммах определяется значительное отклонение первого пальца и деформация.
С целью коррекции деформации стоп мы часто используем операции Akin и SCARF, а также их модификации.
Пациентке произведена остеотомия SCARF, Akin и коррекция второго пальца. Достигнут отличный косметический результат.
Случай 17
Выраженная деформация стопы у пожилой пациентки, 72 года.
В зависимости от уровня и вида деформации каждому пациенту индивидуально подбирается вид оперативного вмешательства.
Исходом операции стало уменьшение болевых ощущений у пациентки, хороший эстетический результат.
Случай 18
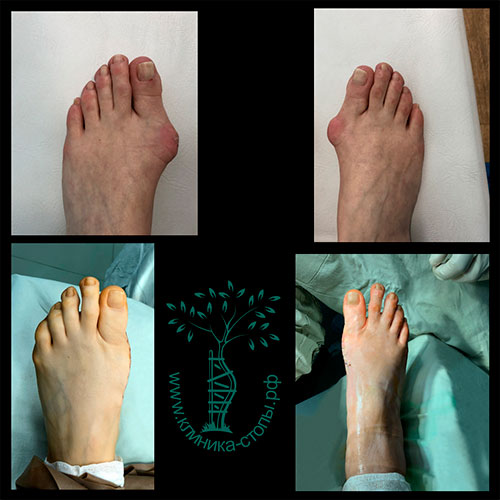
Вальгусная деформация первого пальца левой стопы у пациентки, 58 лет.
Выполнена остеотомия SCARF и Akin. Эти операции обладают массой преимуществ, среди которых быстрые темпы восстановления, минимальное количество осложнений и стабильная коррекция в отдаленные периоды после операции.
На рентгене видно, что все виды деформаций в стопе устранены.
Отмечается удовлетворительный косметический результат, раны зажили. В течении пяти недель пациентка передвигалась в туфлях Барука.
Случай 19
Ножки Екатерины, 42 года.
Пациентка долго пыталась лечиться всевозможными консервативными способами (стельки, ортезы на большой палец, мази), но без особого эффекта.
На рентгеновских снимках под нагрузкой определялась сильная деформация переднего отдела стопы.
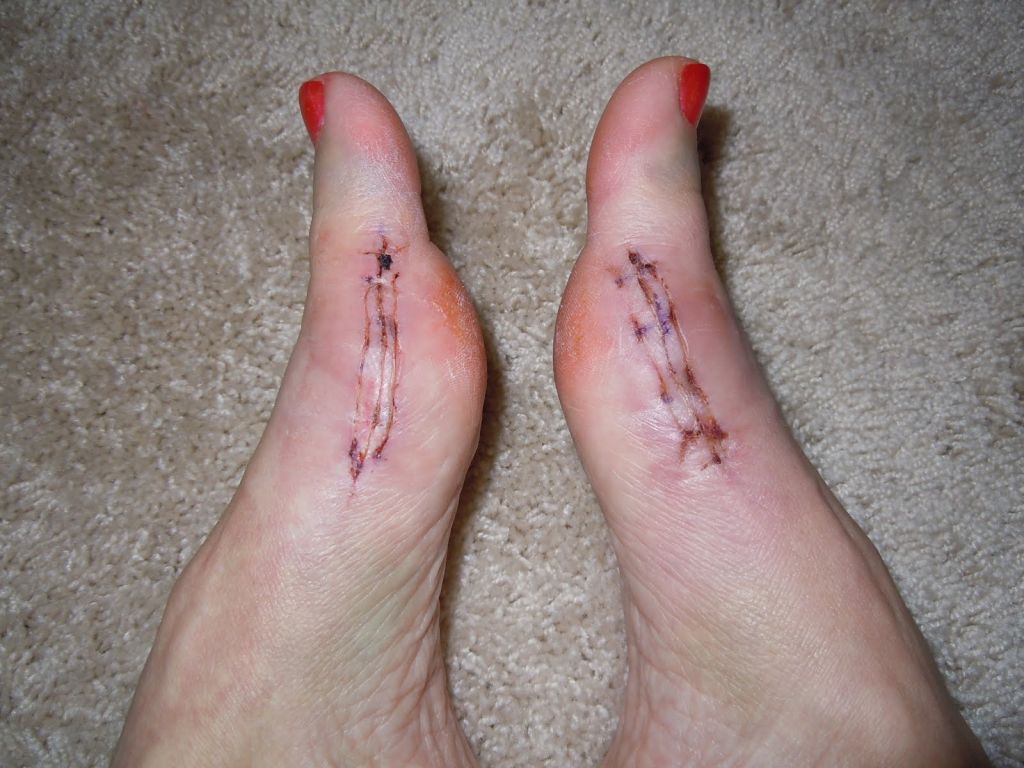
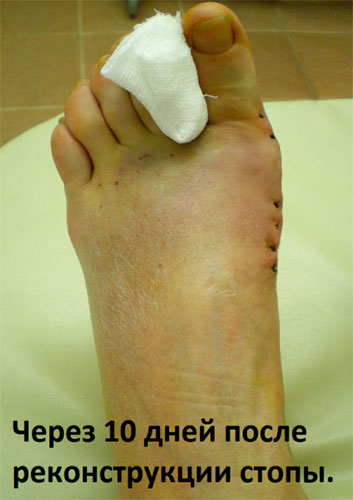
Выполнена реконструкция стоп. На фото вид на 13-е сутки, перед снятием швов.
На контрольных снимках видно, что деформация полностью устранена. Винты и их шляпки находятся полностью внутри кости и не требуют удаления.
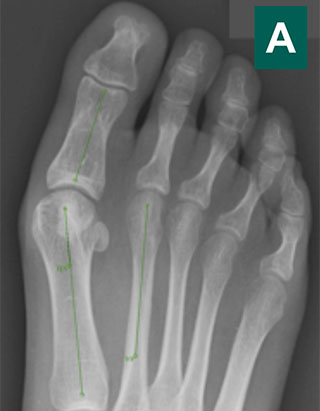
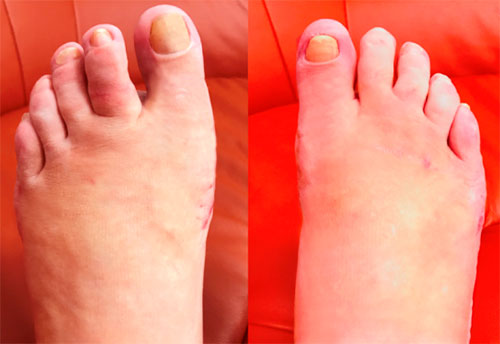
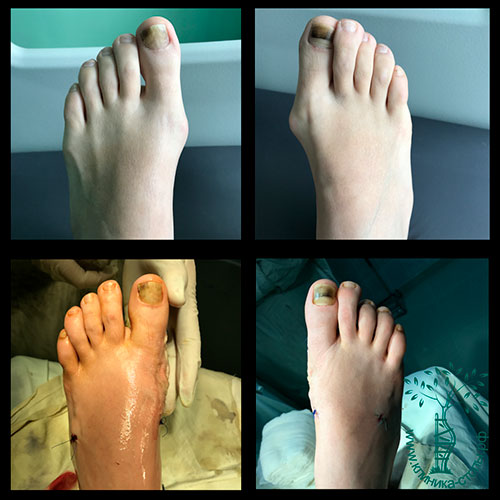
Случай 20
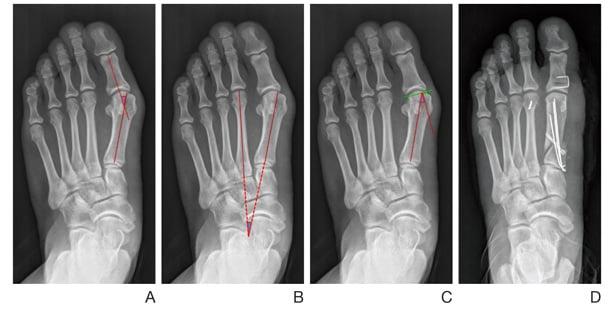
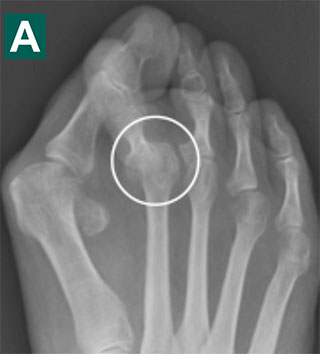
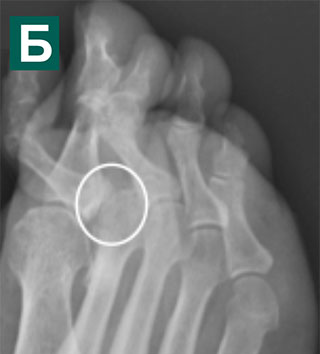
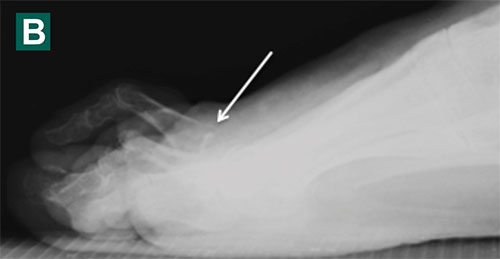
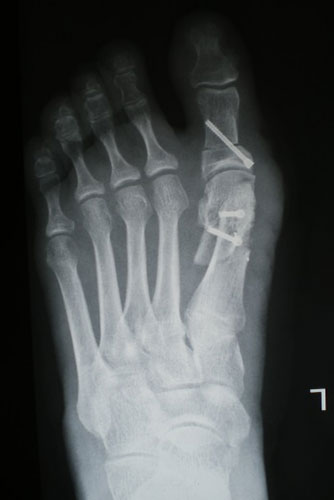
Сложный ревизионный случай. Ранее в одной из крупных московских больниц пациентке уже была выполнена неудачная операция по реконструкции стоп. Через полгода после операции пациентка отметила постепенно прогрессирующие искривление пальцев.
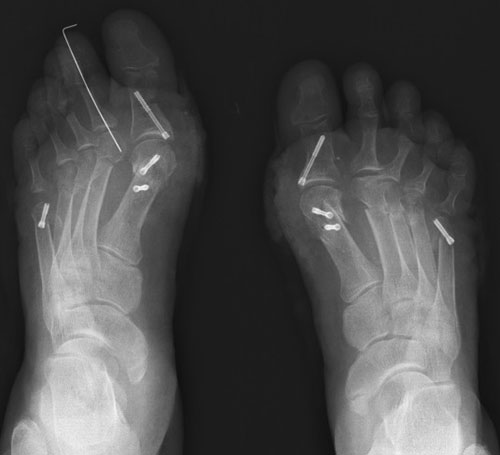
При обследовании определяется деформация костей стопы.
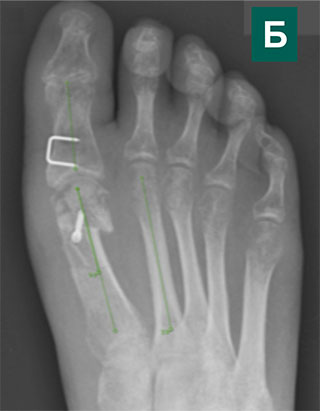
Выполнена реконструктивная операция на двух ногах. Восстановлен поперечный свод стопы.
После операции начата активная реабилитация, позволившая восстановить функцию нижних конечностей в течение шести недель. На рентгенографии после операции видно, что нормальное расположение костей стопы восстановлено.