Неустойчивый пароксизм желудочковой тахикардии что это такое
Пароксизмальная тахикардия — это вид аритмии, проявляющийся пароксизмами (приступами сердцебиения с частотой сердечных сокращений 140-220 и более уд./мин). Развивается под влиянием эктопических импульсов в предсердиях, желудочках или атриовентрикулярном соединении, провоцирующих замещение нормального синусового ритма.
Как правило, приступы пароксизмальной тахикардии начинаются и оканчиваются внезапно, имеют разную продолжительность. Они делают работу сердца неэкономной, снижают эффективность кровообращения, приводят к его недостаточности.
По механизму развития и этиологии пароксизмальная тахикардия напоминает экстрасистолию. Поэтому кардиологи расценивают следующие друг за другом экстрасистолы, как непродолжительный приступ тахикардии.
Классификация пароксизмальной тахикардии
1. По месту локализации эктопических импульсов врачи выделяют:
В свою очередь предсердно-желудочковую и предсердную тахикардию объединяют в суправентрикулярную или наджелудочковую форму.
2. С учетом характера течения различают следующие виды пароксизмальной тахикардии:
3. По особенностям механизма развития пароксизмальную наджелудочковую тахикардию классифицируют на:
У детей пароксизмальная тахикардия проявляется так же, как у взрослых.
Причины пароксизмальной тахикардии
Наджелудочковая пароксизмальная тахикардия возникает в результате повышения активации симпатического отдела нервной системы. Желудочковая является следствием некротического, воспалительного, склеротического или дистрофического поражения сердечной мышцы.
При желудочковой форме очаг эктопического возбуждения находится в пучке Гиса, его ножках и волокнах Пуркинье, то есть в желудочковых отделах проводящей нервной системы. Наиболее часто патология диагностируется у пожилых мужчин, перенесших инфаркт миокарда, ишемическую болезнь сердца, болеющих гипертонией, миокардитами, пороками сердца.
К главным причинам развития пароксизмальной тахикардии относятся также:
1. Наличие в миокарде дополнительных врожденных путей проведения импульса. То есть:
2. Наличие в миокарде дополнительных путей проведения импульса, ставших следствием поражения миокарда (инфаркт, миокардит, кардиомиопатия).
3. Дополнительные проводящие пути вызывают патологическое движение возбуждения по миокарду.
Кардиологии известны случаи, когда в атриовентрикулярном узле появляется продольная диссоциация, обуславливающая нескоординированное функционирование волокон атриовентрикулярного соединения. Тогда часть волокон функционирует нормально, а другая, — наоборот, проводит возбуждение в ретроградном (противоположном) направлении и выступает в качестве основы для круговой циркуляции импульсов из предсердий в желудочки и по противоположным волокнам обратно в предсердия.
У маленьких детей иногда диагностируется эссенциальная (идиопатическая) пароксизмальная тахикардия неясной этиологии.
Симптомы пароксизмальной тахикардии
Приступ пароксизмальной тахикардии всегда начинается и оканчивает внезапно. Его продолжительность может составлять от нескольких минут до нескольких суток. Больной ощущает непонятный «толчок» в области сердца. Затем сердцебиение резко усиливается и достигает 120-220 уд./мин. Правильный сердечный ритм сохраняется.
Пароксизм может сопровождаться:
В некоторых случаях имеет место неврологическая очаговая симптоматика — гемипарезы, афазия.
Пароксизм наджелудочковой тахикардии нередко проявляется вегетативной дисфункцией, которую характеризуют:
Когда приступ заканчивается, через несколько часов наблюдается полиурия (увеличенное образование мочи). Если пароксизмальная тахикардия затягивается, может снизиться артериальное давление, возникнуть сильная слабость, обморочное состояние.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика пароксизмальной тахикардии
Пароксизмальную тахикардию распознают по типичности приступа (внезапное начало и внезапное окончание) и данным, полученным в результате исследования сердца. Наджелудочковая и желудочковая формы различаются по степени учащения сердечного ритма:
ЭКГ при пароксизмальной тахикардии показывает изменение полярности и формы зубца Р, а также нарушение его расположения по отношению к желудочковому комплексу QRS. Данные признаки позволяют судить, о какой форме заболевания идет речь.
Так, ЭКГ при предсердной пароксизмальной тахикардии показывает расположение положительного/отрицательного зубца Р перед комплексом QRS. Если пароксизм исходит из предсердно-желудочкового соединения, фиксируется отрицательный зубец Р, находящийся позади/сливающийся с комплексом QRS. ЭКГ при желудочковой пароксизмальной тахикардии регистрирует расширение и деформацию комплекса QRS, также может регистрироваться неизмененный зубец Р.
Пароксизм тахикардии не всегда удается зафиксировать с помощью ЭКГ. Тогда кардиологи прибегают к суточному мониторированию ЭКГ, позволяющему наблюдать короткие эпизоды приступов, субъективно не ощущаемых больным.
С целью исключения органической сердечной патологии дополнительно проводятся:
В ряде случаев осуществляется запись эндокардиальной электрокардиограммы путем введения электродов в сердце.
Лечение пароксизмальной тахикардии
Схема лечения пароксизмальной тахикардии зависит от:
Приступы пароксизмальной тахикардии требуют экстренной госпитализации (за исключением идиопатических вариантов с доброкачественным течением, которые легко купируются путем введения кого-либо антиаритмического лекарственного средства).
Для лечения наджелудочковой формы, осложненной сердечно-сосудистой или сердечной недостаточностью, больных госпитализируют в кардиологическое отделение. Плановая госпитализация проводится, если приступы повторяются чаще, чем 2-3 раза в месяц. Тогда решается вопрос об актуальности хирургического вмешательства.
Неотложная помощь при пароксизмальной тахикардии включает внутривенное введение антиаритмических препаратов (Пропранолол, Аймалин, Ритмодан, Хинидин, Этмозин, Кордарон, Изоптин и др.). Если приступ длительный и не купируется лекарственными препаратами, проводится электроимпульсная терапия. Затем больной проходит амбулаторное кардиологическое лечение, в ходе которого осуществляется подбор эффективных антиаритмических средств.
Врачи для купирования пароксизма тахикардии нередко используют вагусные маневры — приемы, которые оказывают выраженное механическое воздействие на блуждающий нерв. К ним относятся:
Если приступы пароксизмальной тахикардии возникают несколько раз в месяц, пациенту назначается длительная противорецидивная терапия:
Подбор эффективной дозировки осуществляется с учетом самочувствия пациента и результатов ЭКГ.
Хирургическое лечение пароксизмальной тахикардии используется только, если болезнь протекает тяжело и не поддается купированию лекарственными препаратами. Среди наиболее распространенных хирургических методов:
Если пациент хочет провести лечение пароксизмальной тахикардии народными методами, ему предварительно следует проконсультироваться с кардиологом, так как отказ от приема назначенных антиаритмических лекарств может привести к серьезным осложнениям.
Диета при пароксизмальной тахикардии
Больные пароксизмальной тахикардией должны следить за уровнем сахара и холестерина в крови, поддерживать нормальный вес тела. Пищу им рекомендуется принимать небольшими порциями 4-5 раз в день. Это объясняется тем, что переедание приводит к раздражению рецепторов нервов, которые отвечают за работу сердца, а это чревато приступами тахикардии.
Нельзя есть поздно вечером. Последний прием пищи должен быть не позднее, чем за 2-3 часа до отхода ко сну. Из рациона исключить:
Опасность
Длительный пароксизм приводит к опасным осложнениям:
Профилактика пароксизмальной тахикардии
Профилактика пароксизмальной тахикардии включает:
Пароксизмальная тахикардия
Медицинский центр «АВС Клиник» в Москве проводит лечение заболеваний сердца с помощью безопасных и эффективных методик. Лечебные протоколы, которые используют врачи, основаны на базе доказательной медицины и признаны наиболее результативными в странах Европы и США.
Причины пароксизмальной тахикардии
Причины возникновения пароксизмальной тахикардии связаны с наличием эктопических очагов, стимулирующих сердечную деятельность. К их появлению приводит ряд факторов функциональной или органической природы.
К функциональным факторам относят:
Виды пароксизмальной тахикардии
По местоположению эктопического очага возбуждения различают:
Клиническая классификация включает острую, хроническую и непрерывно-рецидивирующую (возвратную) формы ПТ.
По типу передачи патологических импульсов в миокарде различают такие виды ПТ:
Симптомы пароксизмальной тахикардии
Диагностика
Лечение
В медикаментозном лечении применяют антагонисты кальция и АТФ-содержащие лекарства. Последние могут спровоцировать кратковременную головную боль и тошноту.
Для купирования ПТ желудочков делают внутривенные инъекции:
Если заболевание возникло на фоне других патологий, пациент проходит специфическое лечение:
Кардиологи «АВС Клиник» внимательны и деталям и ответственны. Наши сотрудники уважительно относятся к своим пациентам, поэтому они могут быть уверены в отсутствии лишних и бесполезных назначений: обследований, препаратов или анализов. При этом большой стаж в медицине позволяет врачам точно определять диагноз клиентов и подбирать для них эффективное лечение.
Пароксизмальная желудочковая тахикардия
ПРИЧИНЫ РАЗВИТИЯ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Причины развития ПЖТ:
1. тяжёлые заболевания сердечно-сосудистой системы:
5. врожденные аномалии проводящей системы сердца (синдром Бругада)
6. идиопатическая ЖТ – причина развития неясна
ГРУППЫ РИСКА ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
СИМПТОМЫ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ И ПЕРВАЯ ПОМОЩЬ
Как проводится НМС:
Непрямой массаж сердца выполняет функцию насоса и руки реанимирующего, по сути, заменяют собой остановившееся сердце пациента.
Нередко пароксизмы ЖТ проявляется рецидивирующими (то есть повторяющимися) обмороками, со спонтанным (то есть самостоятельным) восстановлением сознания.
МЕХАНИЗМЫ РАЗВИТИЯ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Почему останавливается сердце пациента при ПЖТ?
Механизм развития этого нарушения ритма сердца следующий. В силу повреждающего фактора в миокарде (мышце сердца) возникают очаги повреждения, по типу микроинфарктов, меняющие общий «электрический фон» сердца.
Спасти такого пациента может вовремя поданный разряд тока на грудную клетку через дефибриллятор. Во многих странах мира запущена программа по профилактике внезапной сердечной смерти и обучению населения навыкам первой медицинской помощи, в том числе и при внезапной остановке кровообращения. К сожалению, в нашей стране этой манипуляцией владеют лишь медицинские работники.
ЛЕЧЕНИЕ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
При развитии ЖТ необходима экстренная госпитализация и немедленное восстановление синусового ритма. Ритм восстановливается либо медикаментозно, либо методом электроимпульсной терапии (ЭИТ).
Внутривенно вводится антиаритмический препарат (амиодарон (кордарон). Затем, для профилактики повторного развития аритмии, пациент принимает этот препарат в монотерапии или с другими препаратами.
В случае ЭИТ используется разряд тока, подаваемый через грудную клетку. Пациента погружают в медикаментозный сон, затем накладывают электроды дефибриллятора и подают разряд тока. Этот метод основан на том, что основой развития ПЖТ является электрическая нестабильность миокарда.
Разряд тока производит своеобразную «встряску» миокарда, подавляя «несанкционированные» очаги аритмии. После проведения ЭИТ, также для профилактики рецидива (повторного развития) аритмии, пациент принимает антиаритмические препараты.
На принципе ЭИТ основано применение имплантируемых кардиовертеров-дефибрилляторов (ИКД) при ПЖТ. Небольшое устройство, напоминающее электрокардиостимулятор, вживляется под кожу, а электроды от него «спускаются» в сердце по сосудам. Если аритмии нет, то это устройство «молчит».
Если развивается пароксизм желудочковой тахикардии, то ИКД срабатывает и подает разряд тока на сердце, тем самым подавляя очаг аритмии. Благодаря ИКД пациент защищен от риска внезапной остановки сердца и, по сути, носит в себе постоянно маленький дефибриллятор. Имплантацией этих устройств занимаются сердечно-сосудистые хирурги в специализированных аритмологических центрах, к каким относится МО «Новая больница».
Имплантация ИКД не требует наркоза, проводится через маленький разрез на коже, уже на следующий день после операции пациент может заниматься привычной деятельностью. Однако, после имплантации ИКД пациент должен находиться под наблюдением кардиохирурга-аритмолога и такое наблюдение доступно и в нашей клинике.
Пароксизмальная желудочковая тахикардия может быть неустойчивой, т.е кратковременной, и проходить самостоятельно. Но требуется наблюдение и лечение, поскольку есть риск ее повторного развития и угрозы для жизни пациента.
Иногда кардиохирурги прибегают к аблации очагов ПЖТ, то есть «прижигают» аритмогенный очаг с помощью холодового воздействия (криодеструкции), либо лазером. Эти манипуляции также выполняются в кардиохирургических стационарах. И требуется дальнейшее наблюдение и лечение под руководством кардиохирурга-аритмолога.
Поэтому такое внимание уделяют кардиологи и аритмологи семейному анамнезу. При наличии врождённых аномалий ПСС настораживает факт смерти в молодом возрасте от неизвестных причин кого-то из родственников, особенно первой – второй линии родства.
ДИАГНОСТИКА ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Диагностируется ПЖТ при регистрации обычной ЭКГ, а также при холтеровском мониторировании ЭКГ (суточного мониторинга электрокардиограммы).
ПРОФИЛАКТИКА ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Пациенты с этой патологией наблюдаются и лечатся у кардиологов-аритмологов и кардиохирургов. Все эти услуги доступны в нашей клинике «Новая больница».
Неустойчивый пароксизм желудочковой тахикардии что это такое
МКБ 10: I46 / I46.0 / I46.1 / I46.9 / I47.2 / I49.0 / I49.3
Год утверждения (частота пересмотра): 2016 (7-10 лет)
ID: КР386
Обществом специалистов по неотложной кардиологии
Ключевые слова
Внезапная сердечная смерть
Медикаментозная антиаритмическая терапия
Синдром удлиненного интервала QT
Катехоламинергическая полиморфная желудочковая тахикардия
Синдром укороченного интервала QT
Аритмогенная дисплазия-кардимиопатия правого желудочка.
Список сокращений
TdP – полиморфная желудочковая тахикардия типа «пируэт» (torsade de pointes)
АДПЖ – аритмогенная дисплазия-кардиомиопатия правого желудочка
ВСС – внезапная сердечная смерть
ЖТ – желудочковая тахикардия
ЖЭ – желудочковая экстрасистолия
ИБС – ишемическая болезнь сердца
ИКД – имлпантируемый кардиовертер-дефибриллятор
КТ – компьютерная томография
ЛЖ – левый желудочек
МРТ – магнитно-резонансная томография
НПЖТ – непрерывно рецидивирующая желудочковая тахикрадия
ПЖ – правый желудочек
РЧА – радиочастотная аблация
СУИQT – синдром удлиненного интервала QT
ТЖ – трепетание желудочков
ФВ – фракция выброса
ФЖ – фибрилляция желудочков
ХМ ЭКГ – Холтеровское мониторирование ЭКГ
ЭФИ – электрофизиологическое исследование
ЭХО КГ – Эхокардиография
Термины и определения
Желудочковая экстраситолия — преждевременная (по отношению к основному ритму) электрическая активация сердца, индуцированная импульсом, источник которого находится в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем миокарде желудочков.
Желудочковая тахикардия — ускоренный ритм (как минимум 3 комплекса QRS c частотой сердечных сокращений более 100 уд./мин.), источник которого находится в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем миокарде желудочков. Устойчивой считается тахикардия, при которой длительность пароксизма равна или превышает 30 сек., а неустойчивой — менее 30 сек.
Реципрокная желудочковая тахикардия — пароксизмальная желудочковая тахикардия, обусловленная механизмом повторного входа волны возбуждения (re-entry). Данная форма тахикардии индуцируется желудочковой экстрасистолией (или желудочковыми экстрастимулами в ходе внутрисердечного электрофизиологического исследования) и может быть купирована с помощью стимуляции желудочков.
Аритмогенная дисплазия–кардиомиопатия правого желудочка — генетически детерминированное заболевание сердца, которому характерно замещение миокарда преимущественно правого желудочка (ПЖ) жировой и соединительной тканями.
Катехоламинергическая полиморфная ЖТ (Catecholaminergic polymorphic ventricular tachycardia; CPVT) — наследственное заболевание, проявляющееся пароксизмами полиморфной или двунаправленной ЖТ, возникающими на фоне физической нагрузки или эмоционального стресса, нередко протекающими с потерей сознания.
Фасцикулярная левожелудочковая тахикардия — редкая форма пароксизмальной мономорфной ЖТ, в основе которой лежит механизм re-entry с участием в цепи циркуляции волны возбуждения задне-нижнего разветвления левой ножки пучка Гиса.
Непрерывно рецидивирующая (непароксизмальная) ЖТ — редкая форма мономорфной ЖТ, обусловленная патологическим автоматизмом или триггерной активностью (источник тахикардии, как правило, находится в выносящем тракте правого желудочка, в зоне, расположенной непосредственно под клапаном легочной артерии; другое её название — ЖТ из выносящего тракта правого желудочка).
Первичная профилактика внезапной смерти — мероприятия, направленные на снижение риска ВСС у лиц, имеющих повышенный риск ВСС, но без анамнеза угрожающих жизни аритмий или предотвращенной остановки сердца.
Вторичная профилактика внезапной смерти — мероприятия, направленные на снижение риска ВСС у лиц, имеющих анамнез угрожающих жизни аритмий или предотвращенной остановки сердца.
Синдром Андерсена–Тавила — редкая форма заболевания, при которой удлинение интервала QT сопровождается появлением волны U, пароксизмами как полиморфной желудочковой тахикардии типа TdP, так и двунаправленной желудочковой тахикардии.
1. Краткая информация
1.1. Определения
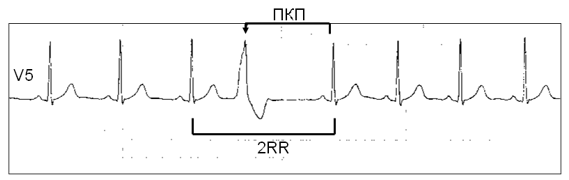
Желудочковая экстрасистола — преждевременная (по отношению к основному ритму) электрическая активация сердца, индуцированная импульсом, источник которого находится в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем миокарде желудочков (рис. 1).
Рис. 1. Одиночная желудочковая экстрасистола (обозначена стрелкой). ПКП — полная компенсаторная пауза. 2RR — два нормальных сердечных цикла. (Холтеровская мониторная запись ЭКГ).
Термином «желудочковая парасистолия» обозначают такое состояние, при котором сердечным ритмом управляют два независимых водителя. Один из них основной (наиболее часто — синусовый узел), другой — парасистолический, расположен в желудочках 2.
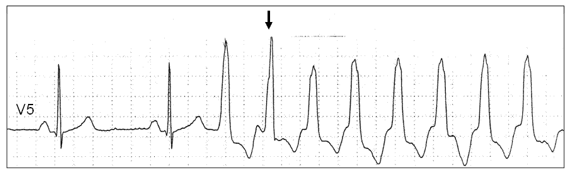
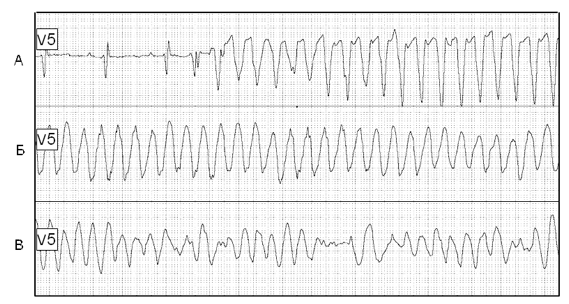
Пароксизмальная мономорфная желудочковая тахикардия (ЖТ) — такая форма ЖТ, при которой морфология комплекса QRS на ЭКГ в течение пароксизма не изменяется (рис. 2).
Рис. 2. Спонтанное развитие пароксизма мономорфной желудочковой тахикардии (Холтеровская мониторная запись ЭКГ). Стрелкой обозначено сливное сокращение.
Мономорфная ЖТ протекает в виде пароксизмов с частотой сердечных сокращений от 100 (чаще от 150) до 250 ударов в минуту. По своим клиническим проявлениям, это одна из наиболее тяжелых форм нарушений ритма сердца. Высокая частота ритма во время пароксизма, особенно на фоне тяжелого органического поражения мышцы сердца, нередко приводит к стремительному развитию острой левожелудочковой недостаточности, коллапсу, аритмическому шоку, обмороку, клинической картине остановки кровообращения, что иногда определяется термином «ЖТ без пульса». ЖТ характеризуется высоким риском трансформации в фибрилляцию желудочков (ФЖ), являющуюся непосредственным механизмом внезапной сердечной смерти (ВСС). Этим определяется ее крайне неблагоприятное значение для прогноза жизни 6.
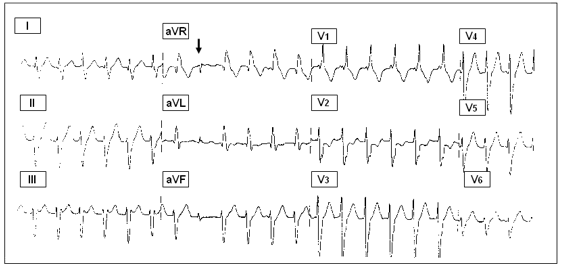
Фасцикулярная левожелудочковая тахикардия — редкая форма пароксизмальной мономорфной ЖТ, в основе которой лежит механизм re-entry с участием в цепи циркуляции волны возбуждения задне-нижнего разветвления левой ножки пучка Гиса. Обычно выявляется у молодых лиц, не имеющих признаков органического заболевания сердца, не имеет тяжёлых клинических проявлений, не трансформируется в ФЖ. Прогноз благоприятен 9. Комплексы QRS во время пароксизма имеют конфигурацию, характерную для блокады правой ножки пучка Гиса с отклонением электрической оси сердца влево (рис. 3).
Рис. 3. Фасцикулярная левожелудочковая тахикардия. Стрелкой обозначен синусовый «захват».
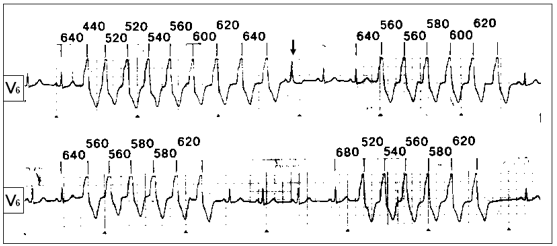
Непрерывно рецидивирующая (непароксизмальная) ЖТ — редкая форма мономорфной ЖТ, обусловленная патологическим автоматизмом или триггерной активностью (источник тахикардии, как правило, находится в выносящем тракте правого желудочка, в зоне, расположенной непосредственно под клапаном легочной артерии; другое её название — ЖТ из выносящего тракта правого желудочка). Характерно преобладание зубцов R в левых грудных отведениях и зубцов S — в правых (рис. 4). Непароксизмальная желудочковая тахикардия обычно не имеет явных клинических проявлений, часто выявляется случайно при аускультации сердца во время врачебного осмотра, или при записи ЭКГ. Характерно ее возникновение у детей, лиц молодого возраста, не имеющих признаков органического поражения сердца. Прогноз для жизни больных благоприятен.
Рис. 4. Непрерывно рецидивирующая тахикардия из выносящего тракта правого желудочка (непрерывная запись). Цифрами обозначены интервалы между желудочковыми комплексами в миллисекундах. Стрелкой обозначено сливное сокращение.
Полиморфная ЖТ характеризуется прогрессирующими (от удара к удару) изменениями комплексов QRS по конфигурации, амплитуде и направлению преобладающих электрических отклонений. Чаще всего встречается полиморфная желудочковая тахикардия типа пируэт (Torsade dePointes — TdP; другое название «двунаправленная-веретенообразная» ЖТ; рис. 5), возникающая при патологическом удлинении интервала QT. Одна из самых опасных форм ЖТ в виду тяжёлых клинических проявлений (гемодинамическая нестабильность) и высокого риска трансформации в ФЖ.
Рис. 5. Развитие пароксизма полиморфной желудочковой тахикардии типа Torsade de Pointes на фоне физической нагрузки у больного синдрома Романо–Уорда (фрагмент непрерывной записи суточного мониторирования ЭКГ по Холтеру).
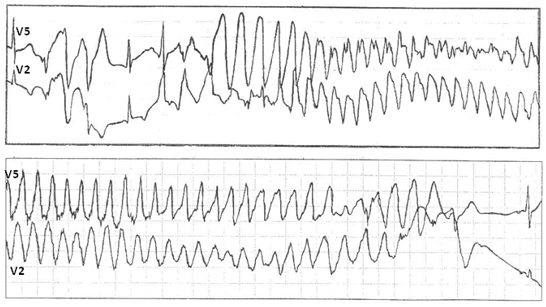
В основе трепетания желудочков (ТЖ), так же, как и мономорфной ЖТ, лежит механизм повторного входа волны возбуждения, при котором длительность цикла re-entry существенно короче, частота ритма составляет 250 и более в 1 мин (рис. 6А).
ФЖ представляет собой частые, абсолютно некоординированные сокращения мышечных волокон. Механизмом ФЖ является re-entry, при котором фронты возбуждения изменяют пути своего движения от цикла к циклу. На ЭКГ регистрируется нерегулярная, хаотическая электрическая активность в виде полиморфных осцилляций, постоянно изменяющихся по своей конфигурации, амплитуде, продолжительности и частоте, диапазон которой составляет от 300 и выше в 1 мин (рис. 6В).
Рис. 6. Спонтанное развитие трепетания желудочков (А) с эволюцией в синусоидальную кривую (Б) и последующим переходом в фибрилляцию желудочков (В). Холтеровская мониторная запись ЭКГ, зафиксировавшая момент внезапной аритмической смерти.
1.2. Этиология и патогенез
Механизмы повторного входа волны возбуждения (re-entry; наиболее часто) или триггерная активность, инициируемая ранними или поздними постдеполяризациями, в подавляющем большинстве случаев лежат в основе желудочковой экстрасистолии (ЖЭ).
У пациентов, не имеющих структурного заболевания сердца, может отмечаться идиопатическая ЖЭ (прогноз благоприятен, лечение требуется только при плохой субъективной переносимости ЖЭ или в случае развития вторичной кардиомиопатии на фоне частой ЖЭ). Основными причинами возникновения ЖЭ являются хроническая ИБС, постинфарктный кардиосклероз, гипертрофия миокарда (обусловленная гипертрофической кардиомиопатией, артериальной гипертонией, пороками аортального клапана и др.), воспалительные заболевания миокарда, кардиомиопатии (дилатационная, гипертрофическая, аритмогенная дисплазия миокарда правого желудочка и др.), инфильтративные заболевания миокарда. ЖЭ может быть следствием гликозидной интоксикации, применения антиаритмических препаратов (прежде всего I класса, реже — III класса), нарушений электролитного баланса (гипокалемия, гипомагнемия).
При желудочковой парасистолии так называемый парасистолический очаг защищен «блоком входа» от проникновения в него электрических импульсов, генерируемых с более высокой частотой в основном водителе ритма, что является первым обязательным условием проявления парасистолии. Эта защита предотвращает «разрядку» парасистолического очага и обеспечивает для него возможность генерирования импульсов с собственной периодичностью. Блок входа всегда однонаправленный и не препятствует выходу электрических импульсов из парасистолического фокуса.
В абсолютном большинстве случаев в основе пароксизмальной мономорфной ЖТ лежит механизм re-entry. Формирование условий для возникновения феномена re-entry в миокарде желудочков, в виде зон замедленного проведения возбуждения, участков мышцы сердца, неоднородных по величине рефрактерных периодов, обычно связано со значительными патологическими изменениями в миокарде. Вот почему пароксизмальная ЖТ в подавляющем большинстве случаев осложняет течение тяжелых заболеваний сердца, таких как ИБС, особенно при наличии постинфарктных рубцов и хронической аневризмы левого желудочка, воспалительных заболеваний миокарда, кардиомиопатий (дилатационная, гипертрофическая, аритмогенная дисплазия-кардиомиопатия правого желудочка и др.), инфильтративных заболевания миокарда и др.
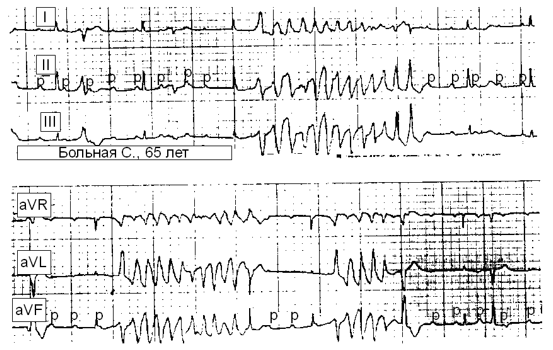
Тахикардия типа TdP является главным, специфичным и очень опасным клиническим проявлением синдромов удлиненного интервала QT. Известны врожденные, генетически обусловленные варианты удлинения интервала QT. Приобретенные формы синдрома удлиненного интервала QT могут быть обусловлены целым рядом факторов, приводящих к замедлению процессов реполяризации миокарда желудочков. Поскольку интервал QT является частотно-зависимым показателем, тяжёлая брадикардия, связанная с дисфункцией синусового узла, либо с предсердно-желудочковой блокадой, может приводить к патологическому удлинению интервала QT с развитием TdP (рис. 7). Удлинение интервала QT может быть электрокардиографическим проявлением нарушений электролитного обмена (гипокалиемия, гипомагниемия) вследствие применения диуретиков или патологии надпочечников (синдром Конна), нарушения белкового питания (длительное «диетическое» голодание, неврогенная анорексия, длительное парентеральное питание и др.), интоксикации фосфорорганическими соединениями, гипотиреоза. Наконец, приобретенный синдром удлиненного интервала QT является одним из возможных нежелательных эффектов лекарств (антиаритмических препаратов IА и III классов, психотропных средств фенотиазинового ряда, трициклических антидепрессантов, эритромицина, фторхинолонов, противоаллергических препаратов и многих других средств). Постоянно обновляемый перечень препаратов, удлиняющих интервал QT, представлен на сайте http://www.azcert.org.
Рис. 7. Рецидивирующие эпизоды желудочковой тахикардии типа torsade de pointes на фоне предсердно-желудочковой блокады III степени. Синусовая тахикардия предсердий (зубцы Р с частотой 95–105 в мин.) диссоциирует с ритмом желудочков с частотой 28–35 в мин. Значения интервала QT составляют 550–620 мс.
При отсутствии патологического удлинения интервала QT, полиморфная ЖТ наиболее часто бывает следствием острой ишемии миокарда, прежде всего острого инфаркта миокарда, а также других форм острого повреждения миокарда.
В настоящее время выделяют две основные причины врождённых желудочковых нарушений ритма сердца — так называемую «первичную электрическую болезнь сердца» («primaryelectricheartdisease»), которую обнаруживают у лиц, не имеющих признаков органической патологии сердечно-сосудистой системы, и врождённые структурные заболевания сердца.
Основной причиной генетически детерминированных желудочковых аритмий при «первичной электрической болезни сердца» является дисфункция ионных каналов и насосов, играющих важнейшую роль в процессах деполяризации и реполяризации. В англоязычной литературе данные состояния обозначают также термином «каналопатии» («channelopathies»). К ним относят синдром удлиненного интервала QT, синдром Бругада, синдром укороченного интервала QT и катехоламинергическую полиморфную желудочковую тахикардию. Общими клиническими проявлениями данных заболеваний являются приступы потери сознания, обусловленные рецидивами желудочковой тахикардии (ЖТ), чаще TdP, случаи внезапной сердечной смерти (ВСС) при отсутствии признаков структурного заболевания сердца и наследственный характер заболевания 11.
Наследственный синдром удлинённого интервала QT (СУИQT, в англоязычной литературе — LongQTsyndrome — LQTS или LQT) является наиболее частым и наиболее изученным из данных заболеваний, проявляющимся удлинением интервала QT на ЭКГ [при отсутствии других вызывающих это изменение причин], рецидивирующими синкопальными и пресинкопальными состояниями вследствие пароксизмов TdP, а также случаями ВСС 13.
Описаны следующие фенотипические формы СУИQT: синдром Романо–Уорда (Romano–Ward), синдром Джервелла и Ланге–Нильсена (Jervell and Lange-Nielsen), синдром Андерсена–Тавила (Andresen–Tawil) и синдром Тимоти (Timothy).
Наиболее распространённая форма заболевания с аутосомно-доминантным типом наследования — синдром Романо–Уорда, характерными клиническими проявлениями которого являются увеличение продолжительности интервала QT, рецидивирующие синкопальные состояния, чаще всего обусловленные полиморфной желудочковой тахикардией (ЖТ) типа пируэт, и наследственный характер заболевания. Более 90% случаев синдрома Романо–Уорда представлены СУИQT 1-го (СУИQT1), 2-го (СУИQT2) и 3-го (СУИQT3) типов, имеющих особенности клинических и электрокардиографических проявлений (табл. 1, рис. 8).
Таблица 1. Клиническая характеристика основных типов наследственного синдрома удлинённого интервала QT