Что такое сколиоз
И.Н. Ярухин, 28 апреля, 2021
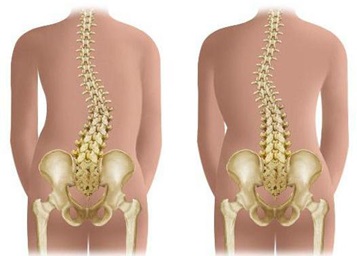
Сколиоз – один из самых распространенных видов искривления позвоночника, который проявляется, как правило, начиная с 12-14 лет. В отличие от других искривлений (кифоза или лордоза), сколиоз характеризуется зигзагообразным изгибом позвоночного столба. Эта болезнь может носить как врожденный характер, так приобретаться вследствие неправильной осанки, ношения тяжелой сумки на одном плече, неравномерной физической нагрузки, полученных травм.
Кроме того, у детей он может появиться из-за перенесенных болезней – рахита, мышечной атрофии. Самые опасные в этом смысле возрастные категории – те, которым сопутствует особо интенсивный рост. Это возраст 4-6, 10-14 лет. При этом нельзя забывать о том, что искривление позвоночника может сформироваться и в более взрослом возрасте, благодаря неправильным привычкам, анатомически неверном положении во сне, профессиональным нагрузкам – к примеру, у грузчиков, привыкших переносить тяжелые предметы только в одной руке или с наклоном в одну сторону.
По внешним признакам сколиоз обычно определяют благодаря:
Стоит учесть, что сколиоз – не просто нарушение осанки. Это серьезное заболевание, которое, помимо эстетических недостатков, может привести к следующим последствиям:
Как мы увидели, сколиоз – опасный недуг, который обязательно стоит лечить и ни в коем случае не стоит запускать, поскольку он склонен прогрессировать, уменьшая шансы на полное излечение и увеличивая дискомфорт. Легкие формы этого заболевания лечатся приобретением правильной осанки, полезных привычек, прекращением неестественного воздействия на позвоночник. Также довольно эффективен массаж и лечебная физкультура, физиотерапия, занятия плаваньем. Запущенная стадия может быть исправлена только хирургическим путем.
Степени сколиоза
Как и любое другое заболевание, сколиоз включает в себя несколько степеней, которые характеризуются различным углом отклонения от нормального положения позвоночника. Выделяют:
Ограничения при сколиозе
В зависимости от стадии заболевания стоит соблюдать определенные меры предосторожности во избежание ухудшения состояния позвоночника и получения травмы.Конкретный перечень того, что нельзя делать при сколиозе, должен определяться лечащим врачом: противопоказания при разных степенях заболевания неодинаковы.
Неверно что существует тип сколиоза
С тех пор как Гиппократ привел клиническое описание, а Гален предложил термин «сколиоз» для определения деформации позвоночника, прошли тысячелетия, однако нет единой точки зрения на истинную причину, а также патогенез и механизм развития этой патологии [1].
Деформация позвоночника является одной из распространенных ортопедических патологий детского возраста. У детей 10-18 лет идиопатический сколиоз диагностируется в 2-3% случаев в популяции, однако течение заболевания у каждого ребенка индивидуальное: у одних деформация имеет быстрый темп прогрессирования, у других величина деформации остается практически неизменной [2].
Необходимо отметить, что сколиоз в настоящее время считается мультифакторным заболеванием [3], впервые об этом начал говорить И.А. Мовшович [4]. По его мнению, для развития деформации необходимо наличие хотя бы трех факторов:
1) первичного патологического фактора, нарушающего нормальный рост позвоночника, этот фактор может быть и приобретенным (диспластические изменения в спинном мозге, позвонках, дисках);
2) фактора, создающего общий патологический фон организма (например, обменно-гормональные нарушения);
3) статико-динамических нарушений – фактора, который приобретает свое значение в период формирования структурных изменений позвонков.
К прогрессирующему характеру течения сколиоза может привести только сочетание всех трех факторов.
В нашем обзоре литературы мы сконцентрировали внимание на клинико-лучевых критериях, а также сопутствующих аномалиях развития позвоночного канала и спинного мозга, которые, по данным исследователей, могут оказывать влияние на характер течения деформации позвоночника.
Ряд исследователей утверждают, что прогрессирование деформации позвоночника связано с полом ребенка, возрастом появления первичного искривления, а также костным возрастом пациента. Можно отметить только одно исследование, авторы которого попытались разработать алгоритм оценки прогрессирующего характера течения сколиотической деформации позвоночника. Perdriolle, Vidal [5], изучив рентгенограммы тщательно отобранной группы (221 человек) больных с идиопатическим сколиозом только грудной и грудопоясничной локализаций, выделили следующие параметры, от которых, по их мнению, зависит прогноз и характер прогрессирования сколиоза: величина торсии вершинного позвонка (определенная по методу Perdriolle), угол основной дуги деформации по Cobb, специфическая ротация (сумма углов ротации, измеренной для двух позвонков, расположенных каудальнее верхнего концевого позвонка). R. Perdriolle и J. Vidal полагали, что прогнозировать течение деформации позвоночного столба можно в любом возрасте. С их точки зрения, для детей от 6 лет до возраста завершения пубертатного периода критическим является показатель ротации вершинного позвонка в 15°. Если ротация апикального позвонка превышает 15°, то к моменту завершения формирования скелета угол деформации основной дуги будет составлять больше 90°. При ротации позвонка в 10-15° сколиотическая дуга достигнет величины 70-90°, а при величине ротации вершинного позвонка в пределах 5-10° угол искривления основной дуги составит 40-70°.
Подростковые (идиопатические) сколиозы прогрессируют в наибольшей степени в период между началом полового созревания и завершением формирования скелета. До этого периода угол деформации позвоночника по Cobb у большинства детей не превышает 30°, течение деформации считается стабильным. Период ускоренного прогрессирования редко превышает 3 года.
Weinstein [6], в течение 40 лет изучавший естественное течение идиопатических сколиозов у большой группы исследуемых, пришел к выводу, что основным прогностическим фактором прогрессирующего характера течения искривления позвоночника является величина деформации и ротации апикального позвонка к моменту завершения формирования скелета. Для грудных и S-образных сколиозов критическая величина искривления угла Cobb составляет 50°, для грудных и грудопоясничных – 30°. Прогностически значимой для всех типов деформаций является ротация вершинного позвонка более 30°.
К аналогичному выводу пришли Picault с соавт. [7], их исследование включало группу из 53 больных в период активного роста. Они отнесли к числу прогрессирующих 57% пациентов, у которых наблюдалось прогрессирование деформации более 5° в год. При этом они отметили, что даже прогрессирующий сколиоз, если он не превышает 30° к моменту завершения формирования скелета, в дальнейшем остается стабильным.
Еще одно из исследований идиопатического сколиоза было проведено М.Г. Дудиным [9]. Изучение состояния эндокринной системы, а именно уровня остеотропных гормонов гипофиза, показало, что в большой группе больных характеристики остеотропного гормонального профиля четко коррелировали с характером течения идиопатического сколиоза. При наличии в крови высокого уровня гормонов, отвечающих за стимуляцию синтетических процессов (кальцитонин, соматотропин), заболевание имело прогрессирующее течение, а при высоких концентрациях их функциональных антагонистов (паратирин, кортизол) – стабильное.
Согласно другой теории, восприимчивость костной ткани при ИС к эстрогену изменяется. Полиморфизм генов-рецепторов эстрогена коррелирует с тяжестью деформации позвоночника при ИС [10]. При этом в патогенезе эстроген-зависимой теории нет связи между уровнем эстрогена и тяжестью деформации, разница между пациентом с ИС и здоровым человеком заключается в качественном составе рецепторов эстрогена.
Еще одним фактором прогрессирования деформации позвоночника является мелатонин-сигнальная система. Мелатонин способствует росту костной ткани за счет увеличения дифференцировки мезенхимальных клеток (MSC) в остеобласты [11], при этом способствуя пролиферации остеобластов, он уменьшает экспрессию RANKL остеобластов. В опытах на животных удаление шишковидного тела способствовало развитию деформации позвоночника, а введение мелатонина препятствовало развитию ИС. Однако у людей в соответствующих исследованиях такой корреляции между уровнем мелатонина и развитием деформации найдено не было [12]. При этом отмечается, что мелатонин может индуцировать пролиферацию нормальных остеобластов человека, но не у больных ИС, что говорит о том, что при ИС нарушена мелатонин-сигнальная система [13]. Связь между уровнем мелатонина и развитием деформации позвоночника на данный момент не до конца ясна, однако полиморфизм гена-рецептора 1В – мелатонина вызывает развитие ИС [14], кроме того, мелатонин вызывает фосфорилирование ингибиторных сигнальных белков, которые связаны с рецепторами мелатонина на мембранах остеобластов [15].
Одной из причин идиопатического сколиоза (ИС) считается нарушение метаболизма костной ткани. У пациентов с ИС наблюдается более низкая минеральная плотность тел позвонков поясничного отдела позвоночника [3], а также изменения в их росте [3; 16], что приводит к несоответствию между ростом передних и задних структур поясничных позвонков. В последние годы сообщается об остеопении, как одном из факторов прогрессирующего течения ИС [17]. Известно, что центральным элементом в регуляции костной массы является экспрессия каппа-В-лиганда (RANKL) нуклеидного фактора остеобластов, который стимулирует активность остеокластов и резорбцию кости путем связывания RANK с мембраной остеокластов, что ведет к синтезу остеопротегерина (OPG), который инактивирует остеокласты, а, следовательно, и резорбцию костной ткани [18]. Интересно, что у детей с ИС (особенно у девочек) в большинстве случаев была найдена мутация OPG, повышенное содержание RANKL в крови, что способствовало взаимодействию RANKL и OPG, активируя тем самым остеокластическую систему [19].
Паравертебральные мышцы играют ключевую роль в обеспечении стабильности позвоночника. С учетом этого одна из теорий прогрессирования ИС заключается в том, что дисфункция параспинальных мышц приводит к развитию деформации. Анализ данных ЭМГ параспинальных мышц у пациентов с ИС свидетельствует об асимметрии мышечной активности и аномалиях нервно-мышечной передачи [20], т.е. существует мнение, что по данным ЭМГ паравертебральных мышц можно прогнозировать тяжесть развития деформации позвоночника при ИС [21].
Измерение скорости синтеза мышечных белков с использованием стабильных изотопов показало, что уровень синтеза белка паравертебральных мышц на вогнутой стороне деформации снижен по сравнению с выпуклой стороной [22].
Гистологические исследования также показали, что паравертебральные мышцы на вогнутой стороне деформации имеют более выраженный фиброз и жировую дистрофию, чем на выпуклой [23]. В одном из исследований результаты гистологии паравертебральных мышц у пациентов с ИС сравнивались с таковой у здоровых людей. Было установлено, что паравертебральные мышцы вогнутой стороны деформации имеют отличный от нормального процент медленных мышечных волокон типа I, следовательно, они имеют сниженную устойчивость к нагрузке. Следует отметить, что мышцы выпуклой стороны деформации не имели отличий от паравертебральных мышц у здоровых людей по содержанию медленных мышечных волокон.
В ходе работы Yarom et al. [30] был обнаружен повышенный уровень внутриклеточного кальция в параспинальной мускулатуре и изменение свойств миозина у больных с идиопатическим сколиозом. Floman et al. [31] нашли у таких пациентов значительные изменения в тромбоцитах. Kindsfater et al. [32] выявили резко повышенный уровень тромбоцитарного калмодулина у больных с прогрессирующими формами идиопатического сколиоза в сравнении с пациентами со стабильными формами сколиоза и контрольной группой (здоровыми людьми). Авторы считают, что уровень содержания калмодулина в тромбоцитах можно расценивать как более точный показатель с точки зрения прогноза прогрессирующего характера течения идиопатического сколиоза, чем тест Риссера.
Помимо патологии костной и мышечной тканей, играющих роль в развитии и прогрессировании деформации позвоночника, также наблюдаются изменения в хрящевых и соединительнотканных структурах позвоночного столба.
В гистологических исследованиях тканей позвоночного столба было выявлено, что уже на начальных стадиях ИС имеются колоссальные изменения в структуре межпозвоночных дисков и пластинок роста позвонков, что можно диагностировать при МРТ [33]. Несмотря на то что биологические процессы и молекулярные механизмы, лежащие в основе этих аномалий, плохо изучены, доказано, что есть изменения химического состава межпозвоночных дисков. По выпуклой стороне деформации в межпозвоночных дисках обнаружена дезорганизация столбцов хондроцитов [34] и дегенерация матрицы с изменением состава протеогликанов, а также снижение сульфатирования и ацетилирования протеогликанов в хрящевых концевых пластинках и в пульпозном ядре [35]. Кроме того, в фиброзном кольце межпозвоночного диска у пациентов с ИС отмечается вакуолизация и патологическая локализация коллагеновых волокон.
Гистологический анализ, сравнивающий пролиферативные способности передней и задней ростковых пластинок при ИС, показал, что передняя ростковая зона имеет больший потенциал к пролиферации и гипертрофии. На вершине деформации по выпуклой стороне также было отмечено, что хондроциты имеют большую пролиферативную способность [36]. Известно, что сниженная экспрессия коллагена II типа, повышенная экспрессия хрящевых и агрекан-протеогликановых протеаз, а также повышенная экспрессия фактора транскрипции Runx2 и коллагена Х типа способствуют дегенерации хрящевого матрикса и энхондральной оссификации [37]. Таким образом, при ИС экспрессия фактора транскрипции Runx2 и коллагена Х типа различна в хрящевых пластинках роста по выпуклой и вогнутой стороне деформированного позвоночника [38].
При ИС имеет место аномальная энхондральная оссификация, что связано с дисфункцией сигнальной мелатониновой системы [39]. При ИС хондроциты ростковых пластинок позвонков имеют сниженную экспрессию рецепторов мелатонина МТ2 по сравнению с нормальными хондроцитами. Таким образом, в норме мелатонин ингибирует пролиферацию хондроцитов, чего не происходит при ИС [39], вместо этого отмечается рост гипертрофированных хондроцитов с аномальной энхондральной оссификацией. Следовательно, изменение матрицы протеогликанов межпозвоночного диска, неравномерная пролиферация хондроцитов могут приводить к прогрессированию деформации.
В одном из исследований говорится, что пусковым моментом в патогенезе прогрессирования деформации являются такие медиаторы, как противовоспалительные цитокины, ИЛ-1α,ФНО-α и ИЛ-6, которые вызывают изменения в хрящевой ткани путем индукции протеаз и агрекиназ [40]. Следовательно, можно утверждать, что полиморфизм противовоспалительных цитокинов связан с тяжестью прогрессирования ИС [41]. Кроме того, в молекулярных исследованиях дегенерации межпозвоночных дисков было выяснено, что мутации в клетках пульпозного ядра также играют роль в патогенезе деформации. Исследования показали, что miR-10b и miR-21 в РНК соединительной ткани стимулируют пролиферацию клеток пульпозного ядра путем ингибирования рецепторов протеинкиназы В [42]. При этом уровень miR-10b и miR-21 у пациентов с ИС выше, чем у здоровых.
В последнее время в литературе появились публикации о частом сочетании идиопатического сколиоза с патологией со стороны позвоночного канала и спинного мозга [43]. Возможное влияние на характер прогрессирования деформации позвоночника у пациентов с идиопатическим сколиозом оказывают и эти факторы. Так, например, идиопатический сколиоз возникает у пациентов с аномалиями Киари I, по разным данным зарубежных авторов, от 35% до 60% [44]. Многие исследователи считают, что при декомпрессии задней черепной ямки происходит регресс сколиотической деформации [11; 20; 45]. Так, J. Smith в своей работе оценил влияние декомпрессии задней черепной ямки на изменение величины сколиотической дуги у пациентов с аномалиями Киари I в сочетании с идиопатическим сколиозом. В исследовании приняли участие 85 пациентов в возрасте от 16 лет и моложе. Данным пациентам была выполнена декомпрессия задней черепной ямки с 1990 по 2000 г. В результате проведенного исследования отмечалось, что у 57% пациентов наблюдалось уменьшение величины основной сколиотической дуги искривления. Однако регресс сколиоза имел переменный характер, и после первоначального уменьшения деформации с течением времени возникало ее дальнейшее прогрессирование.
M. Rigo совместно со своими коллегами описали клинический случай уменьшения величины сколиотической деформации после спонтанного разрешения аномалии Киари I. У пациентки 13 лет имелось прогрессирование сколиотической дуги деформации в течение нескольких лет с 36° до 47° на фоне наличия аномалии Киари I. В результате спонтанного разрешения Киари I наблюдался регресс величины сколиоза до 17° [45]. Уменьшение величины основной сколиотической дуги искривления у пациентов после выполнения декомпрессии задней черепной ямки также отметили в своей работе J. Eule с соавторами.
О положительных результатах, а именно уменьшении величины сколиотической деформации после выполнения декомпрессии задней черепной ямки, сообщили в своей работе D. Brockmeyer и S. Gollogly. В их исследовании приняли участие 22 пациента, у которых наблюдалась аномалия Киари I в сочетании с идиопатическим сколиозом различной степени тяжести. Всем пациентам была выполнена декомпрессия задней черепной ямки. На основании полученных данных было установлено, что у 13 пациентов из 21 (в ходе проводимого исследования один пациент был исключен из дальнейшего рассмотрения в результате несоответствия критериям оценки), что составило 62%, отмечалось уменьшение величины сколиотической деформации с последующей стабилизацией процесса. При сочетании идиопатического сколиоза с сирингомиелией многие авторы отмечают появление регресса сколиотической дуги после дренирования сирингомиелической кисты [30]. Так, R. Tom Linson c коллегами в результате выполненного исследования пришли к выводу, что устранение сирингомиелии приводит к уменьшению величины сколиотической деформации у пациентов или к ее стабилизации, что откладывает необходимость выполнения оперативного лечения при сколиозе.
Первоначально предполагалось, что когда будет известен весь геном человека, то многие заболевания будут излечены. Но позже стало ясно, что не только генотип человека отвечает за развитие патологии, а взаимодействие внешних факторов среды с внутренними факторами организма [46]. Это взаимодействие приводит к модификации транскрипции генов, и таким образом воздействует на биологические процессы. Это понимание привело к появлению эпигенетики, которая включает анализ метилирования ДНК, модификации гистонов и транскрипцию некодированных РНК [47], таких как miRNAs и длинных некодированных РНК (lncRNAs). ИС является результатом эпигенетики, что было подтверждено в исследованиях на монозиготных близнецах, где отмечалась разница деформации при изменении условий: питание, физическая активность [48]. Было проведено исследование, где обнаружили 139 IncRNAs (эпигенетические регуляторы транскрипции гена), которые имели разную экспрессию в периферической крови у пациентов с ИС и здоровых людей [49].
Заболеваемость сколиозом населения Российской Федерации растет, также имеется тенденция к росту числа больных с тяжелыми и прогрессирующими формами заболевания [50].
Эффективное лечение пациентов с идиопатическим сколиозом требует глубоких знаний законов его естественного развития. Нельзя не согласиться с Taylor at al., писавшими еще в 1981 г.: «Достойно сожаления, что в последние 20 лет не появилось методов лечения сколиоза, основанных на научном понимании этиологии и механизмов прогрессирования деформации». Таким образом, на основании анализа литературных источников необходимо продолжать поиск факторов, приводящих к прогрессированию деформации позвоночника у детей с идиопатическим сколиозом.
Неверно что существует тип сколиоза
Согласно классификации Кобба, выделяется пять групп сколиозов.
Определение степени тяжести сколиоза
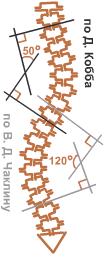
Степень тяжести сколиоза определяется величиной S-образного искривления позвоночника. Для получения числовой характеристики искривления делается рентгеновский снимок. Затем на верхнем участке искривления перпендикулярно позвоночнику проводятся две линии — у верхнего и нижнего позвонков, между которыми заключено искривление. Далее строятся две линии, перпендикулярные этим. Угол между вторыми линиями в градусах — это и есть мера степени искривления. Если позвоночник абсолютно прямой, то первые две линии будут горизонтальными, а две вторые — вертикальными (и потому параллельными между собой). Если позвоночник искривлен, то первые две линии будут образовывать угол, а потому угол между собой будут образовывать и вторые две линии.
Согласно методу Джона Кобба, в нормальном случае угол между параллельными прямыми считается равным 0 градусов, и потому у слабых сколиозов число градусов близко к 0, а чем сильнее степень сколиоза, тем дальше это число от 0. Согласно методу В.Д.Чаклина, угол между параллельными прямыми считается равным 180 градусам, и потому у слабых сколиозов число градусов близко к 180, а чем сильнее сколиоз, тем дальше это число от 180.
Для нижнего участка измерения проводятся точно так же.
В следующем разделе дана классификация степеней тяжести в соответствии с методикой Кобба.
Деление сколиозов по степени тяжести
Типы искривления позвоночника при сколиозе
Верхнегрудной (шейно-грудной) сколиоз
Это довольно редкая форма сколиоза, при которой образуется короткая дуга первичного искривления и длинная и пологая вторичная дуга. Затрагивает шейный отдел позвоночника, и иногда даже лицевые кости. Могут обнаруживаться кривая шея, асимметрия глаз, косой нос и так далее. Деформация верхней части грудной клетки и надплечья. Исправляется с трудом, особенно если процесс оказался запущенным, и лечение начато поздно.
Грудной сколиоз
Комбинированный сколиоз
Для этого типа характерно одновременное проявление обеих дуг — грудной и поясничной, то есть искривление позвоночника приобретает вид буквы S. Он встречается чаще у девочек, причем в грудной части обычно искривление идет в правую сторону, а в поясничной зоне — в левую. Лечится с трудом, в запущенном случае практически не лечится.
Грудопоясничный сколиоз
Характерно выпячивание гребня позвоночной кости на стороне вогнутости искривления. Также встречается чаще у девочек. Обычный возраст выявления — 9-10 лет. Лечится хорошо, особенно на ранней стадии.
Поясничный сколиоз
Затрагиваются обычно пять позвонков. При наклоне туловища заметно скручивание — в виде мышечного валика. Реберный горб отсутствует. Деформация грудной клетки слабая. Внутренние органы затрагиваются мало. Сколиоз этого типа не склонен к прогрессированию. Поэтому и течение его относительно благоприятное, и лечится сравнительно легко.
Помните, что перед использованием любых методов лечения и лекарственных препаратов нужно консультироваться со специалистом, чтобы знать о возможных противопоказаниях и о применимости этих методов лечения и препаратов лично для вас!
Лечение сколиоза 1 степени
Классификация сколиоза
Сколиоз позвоночника подразделяется на несколько типов, в зависимости от причины, течения заболевания, клиники и характера деформации. Различают следующие типы сколиоза:
Приобретенный сколиоз также включает:
Стадии и типы сколиоза
Развитие сколиоза, проходит несколько этапов.
Последним этапом являются значительные изменения грудной клетки, образуется большой костный позвоночный горб, подвижность позвонков становится несущественной.
Существует несколько типов кривизны, это зависит от конфигурации:
Следует учитывать, что даже незначительные изменения геометрии позвоночника могут приводить к тяжелым последствиям в дальнейшем, если не предпринимать никаких мер для лечения сколиоза.
Провоцирующие факторы
Чаще всего, сколиоз диагностируется у подростков, пик заболевания отмечается в возрасте от 10 до 15 лет. У девочек заболевание встречается во много раз чаще. Скорее всего, из-за хрупкости костей и слабости мышечного аппарата. Чаще всего, у детей наблюдается идиопатический сколиоз первой степени. Есть предположения, что на его развитие могут влиять такие факторы, как дефицит кальция, наследственность, ускоренный рост, а также нарушение осанки.
Симптомы
Сколиоз 1 степени относится к начальной стадии развития деформации позвоночника. Он может локализоваться в шейном, грудном, а также поясничных отделах. В настоящее время это наиболее распространенное заболевание.
Симптомы сколиоза 1 степени следующие:
Симптоматика не всегда проявляется, и на начальном этапе развития сколиоз, чаще всего, протекает без каких-либо заметных симптомов.
Клинические проявления
Но необходимо помнить, что первая степень сколиоз это только начало патологического процесса. Прогноз заболевания будет зависеть от того, насколько вовремя были приняты меры по лечению сколиоза. В противном случае, заболевание будет прогрессировать, конфигурация позвоночника изменится, и процессы станут необратимыми.
Правосторонний сколиоз 1 степени
Сколиоз подразделяется на левосторонний и правосторонний, в зависимости от того куда направлен верхний угол кривизны позвоночника. Это патологическое нарушение геометрии позвоночника может приводить не только к нарушению биомеханики движений и структурным изменениям, но и значительным нарушениям функции внутренних органов.
При правостороннем сколиозе происходит воздействие на внутренние органы, располагающиеся слева (сердце, легкие, органы пищеварения). Считается, что сколиоз первой степени в детстве ассоциируется со слабостью опорных структур во время интенсивного роста костно-мышечной системы. Однако бывают случаи, когда сколиоз обусловлен аномалиями развития костных структур и связок. Возможные аномалии:
Если в позвоночнике имеются такие нарушения, правосторонний сколиоз грудного отдела может появиться в раннем возрасте. К году жизни ребенка уже может быть поставлен диагноз.
Диагностика
Врач-ортопед может диагностировать «сколиоз» на основе осмотра пациента. Каждый патологический процесс дает определенную клиническую картину и является основой для диагностики степени и стадии изменений в позвоночнике. Врач обращает особое внимание на: наличие асимметрии лопаток, ребер и бедер, а также на смещение позвоночного столба от физической оси. Диагностика проводится в следующих позициях:
Для верификации диагноза пациенту назначается рентгенография позвоночника. Эти меры достаточны не только для установления точного диагноза, выявления степени заболевания, но и для выявления возможных сопутствующих патологий.
Методы лечения
Медикаментозное лечение
Если использовать только лекарства, то не стоит рассчитывать на их значительную эффективность, даже в начале развития деформации. Лекарства используются параллельно, чтобы избавиться от боли, и снизить возможное воспаление (препараты кальция и иммуномодуляторы).
Принципы лечебной физкультуры основаны на индивидуальном подходе к каждому больному. Наибольший эффект ЛФК отмечается на начальной стадии сколиоза.
Упражнения подбираются врачом ЛФК, целью занятий является укрепление мышц и исправление кривизны. Техники физической реабилитации в большом проценте случаев приводят к улучшению конфигурации позвоночника. Кроме того, рекомендуется выполнять респираторную гимнастику, купаться и ходить на массаж.
Тренажеры
Укрепить мышцы спины можно с помощью упражнений на тренажерах, но заниматься необходимо только под наблюдением инструктора ЛФК. Мышцы укрепляются, становятся больше и лучше держат позвоночник. После 20-30 дней регулярных занятий пациенты отмечают, что исчезает усталость, становится легче держать спину в вертикальном положении.
Массаж
Самомассаж при сколиозе противопоказан. Это должен делать только специалист. При неправильных массажных движениях ситуация может только ухудшиться.
Плавание
Физиотерапия
При лечении сколиоза 1 степени также используется физиотерапия. Методы физического воздействия улучшают и укрепляют эффект физических упражнений ( ЛФК). Физиотерапия может включать различные процедуры (электрофорез, термические нагрузки, мышечная электростимуляция).
Профилактика
Основным правилом профилактики сколиоза является правильная осанка (всегда выпрямленная спина).
Чтобы поддерживать мышцы в правильном положении, нужно постоянно заниматься, укреплять мышцы спины. Пища в этом случае также должна быть правильной, богатой белками и витаминами группы B.
Необходимо регулярно посещать ортопеда. Он будет следить за ходом заболевания, и корректировать систему лечения.