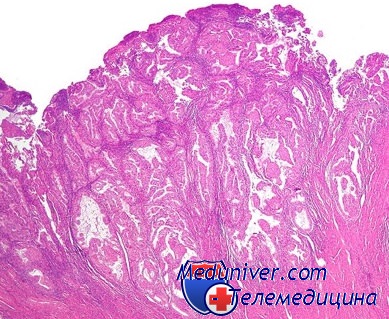
Нити фибрина в цитологии желудка что это
При цитологическом изучении материала, полученного из желудка с помощью гастробиопсии, в препаратах отчетливо определяют клеточные элементы слизистой оболочки желудка: покровно-ямочный эпителий, главные и обкладочные клетки желез.
Соотношение в цитологических препаратах клеточных элементов слизистой оболочки желудка, различная степень их дифференцировки, появление признаков дегенерации и атипии, а также появление лейкоцитов, ретикулярных и гистиоидных элементов позволяют выявить типы гастроцитограмм. которые наиболее свойственны тому или другому заболеванию желудка.
Гастроцитограммы больных хроническим гастритом характеризуются наличием клеток покровно-ямочного эпителия, которые располагаются преимущественно небольшими пластами и скоплениями. Клетки имеют высоко- и низкоцилиндрическую форму, базально или центрально расположенное ядро. широкую,слабобазофильную цитоплазму. Ядра клеток отличаются некоторым полиморфизмом, имеются все переходы от незрелых относительно крупных, светлых с нежносетчатым рисунком хроматина до зрелых небольших размеров, интенсивно окрашенных ядер.
Главные и обкладочные клетки желез обнаруживают в различном количестве, расположены разрозненно, небольшими округлыми группами или ровными рядами, в которых отмечается правильное чередование главных и обкладочных клеток. В главных клетках отчетливо просматриваются окрашенные в сине-фиолетовый цвет грубые гранулы, заполняющие всю цитоплазму. Обкладочные клетки отличаются широкой светлой цитоплазмой, окрашенной в нежно-розовый цвет. В препаратах встречаются лимфоидные элементы и полиморфно-ядерные нейтрофильные лейкоциты.
В цитограммах при полипах желудка большое количество пластов и больших скоплений покровно-ямочного эпителия, встречаются железисто-подобные структуры. По сравнению с цитограммами при гастрите можно отметить преобладание молодых, незрелых клеток с укрупненными ядрами и нежным рисунком хроматина в них.
При язвенной болезни желудка в гастроцитограммах преобладают сег менто-ядерные нейтрофилы, кроме того, обнаруживаются в значительном количестве лимфоциты, плазматические клетки, эозинофилы, клетки гистиоидного тина, скопления полиморфных эпителиальных клеток. В эпителии обычно отмечают признаки дегенерации в виде вакуолизации цитоплазмы и ядер, кариолизиса, кариорексиса и плазмолиза.
Однако необходимо отметить, что при цитологическом исследовании материала при неопухолевых и опухолеподобных поражениях желудка далеко не всегда возможно диагностировать эти заболевания. Последнее зависит от того, что изменения в клетках носят однотипный характер и часто можно обсуждать только степень клеточной пролиферации, атнпии и перестройки эпителия по кишечному типу.
Из злокачественных новообразований в желудке наиболее часто встречается аденокарцинома трех видов адеиокарцинома с высокой и низкой степенью дифференцировки, а также аденокарцинома с выраженным слизеобразованием. Реже встречаются перстневидноклеточный и недифференцированный рак, а также другие неэпителиальные опухоли.
Цитограммы больных раком желудка характеризуются наличием клеток с морфологическими признаками злокачественности. Клетки располагаются комплексами, в виде железисто-подобных или папиллярных структур, разрозненно. В комплексах и структурах отмечается беспорядочное нагромождение ядер. Клетки крупных размеров. Ядра занимают почтя всю клетку, преимущественно неправильной формы, гиперхромиые с грубым, неравномерно распределительным хроматином, гипертрофированными множественными нуклеоламн.
Гистологическую форму опухоли не всегда удается установить, чаше это возможно в случаях аденокарциномы, где, как правило, обнаруживаются железисто-подобные структуры. Коллоидный рак характеризуется наличием большого количества слизистых масс и перстневидных опухолевых клеток При малоднфференцированном раке резко анаплазированные клетки, с большим числом фигур деления, обычно располагающиеся разрозненно.
Цитология биопсийного материала на Helicobacter pylori
Цитологическое исследование биопсийного материала на Helicobacter pylori

Тип биоматериала: ткань желудка, пищевода
Синонимы (rus): Биопсия на H.Pylori, эндоскопия на H.Pylori, мазок-отпечаток на H.Pylori, HP-тест, уреазный тест
Синонимы (eng): Biopsy for H. Pylori, endoscopy for H. Pylori, smear mark on H. Pylori, HP-test, urease test
Методы исследования: ФГДС
Сроки выполнения: 5-7 дней
Что такое цитологический анализ на хеликобактер пилори?
Хеликобактер пилори (Helicobacter Pylori) – жгутиковая бактерия, обитающая на слизистой оболочке органов желудочно-кишечного тракта. Эта бактерия обладает высокой активностью и сегодня ею заражены более 60% населения индустриальных стран и до 90% развивающихся стран.
Инфицирование Хеликобактер является основной причиной язвы желудка. Передается бактерия контактным путем. Сегодня выявлено, что мужчины болеют язвой в 4 раза чаще, чем женщины, а люди с первой группой крови на порядок чаще, чем все остальные. Инфицирование бактерией является кофактором возникновения аденокарциномы желудка (рак желудка).
Цитология является наиболее точным методом определения бактерий в желудке. При правильной подготовке к обследованию ложный результат практически исключен. Анализ предназначен для пациентов, с подозрением на заболевания органов пищеварения, вызванные бактериями Хеликобактер: гастрит, язва желудка, рак.
В качестве материала используется мазок-отпечаток, полученный по время фиброгастродуоденоскопии. Биопсийный материал извлекается из подозрительных участков слизистой желудка, исключая грубоповрежденные области, поскольку Хеликобатер не обитают в язвах и эрозиях. Материал наносится на стекло и поставляет в лабораторию для исследования.
Расшифровка результатов цитологии биопсии желудка
При получении низких значений рекомендуется подтвердить анализ иными методами: анализ кала на антигены, хелик-тесты, анализ крови. При подтверждении результатов стоит пройти серьезное лечение, поскольку Хеликобактер пилори достаточно опасная бактерия, способная вызывать сильные повреждения внутренних пищеварительных органов.
ЭРОЗИВНЫЕ СОСТОЯНИЯ ГАСТРОДУОДЕНАЛЬНОЙ ОБЛАСТИ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена эрозиям гастродуоденальной слизистой оболочки (ГДСО).
The paper deals with gastroduodenal mucosal erosions (GDMEs). From the current knowledge, GDMEs are considered as a morphological equivalent to hemostatic disorders. After wide introduction of fibroendoscopic studies of the upper gastrointestinal tract into clinical practice, the detection rates for GDMEs noticeably increased. The paper considers the epidemiology, pathogenesis, clinical presentation, and prevention of GDMEs.
В.Б. Гриневич, Проф. кафедры терапии факультета усовершенствования врачей,
Санкт-Петербург
Ю.П. Успенский, к.м.н. Кафедра гастроэнтерологии ВМА, г. Санкт-Петербург
Prof. V.B. Grinevich, Department of therapy, Faculty for Postgraduate Training of Physicians, Saint Petersburg
Yu. P. Uspensky,Candidate of Medical Science, Department of Gastroenterology, Military Medical Academy, Saint Petersburg
Э розии желудка и двенадцатиперстной кишки представляют собой дефекты гастродуоденальной слизистой оболочки (ГДСО), возникающие на месте очагов поверхностного некроза и не достигающие ее мышечного слоя. Эрозии ГДСО впервые были описаны итальянским анатомом Морганьи еще в 1761 г. в труде «О месте нахождения и причинах болезней, выявленных анатомом», основанном на изучении обширного секционного материала. В последующем изучение процесса эрозирования ГДСО, главным образом как предъязвенного состояния, нашло отражение в трудах К. Рокитанского (1842). Известное внимание проблеме поверхностных деструктивных изменений ГДСО уделялось и со стороны крупных исследователей отечественной терапевтической школы в не столь отдаленное время (Ю.М. Лазовский, В.Х. Василенко). Возрастание особого интереса к данной форме патологии гастродуоденального отдела желудочно-кишечного тракта отмечено в последние 10 – 20 лет, что обусловлено широким внедрением в медицинскую практику эндоскопических методов исследования. Сегодня стало ясно, что эрозии ГДСО являются морфологическим эквивалентом глубоких расстройств гомеостаза, реализующихся через изменения обмена веществ, иммунореактивности и процессов микроциркуляции. Таким образом, более правильно говорить не о местных эрозивных дефектах как таковых, а скорее об эрозивных состояниях гастродуоденальной области [1].
Важной вехой в изучении проблемы явилось установление того факта, что наряду с быстро проходящими острыми банальными эрозиями (БЭ) существуют хронические полные эрозии (ПЭ) с прогредиентным характером клинического течения [2].
К острым (на основе критерия длительности существования) относятся плоские эрозии, сроки эпителизации которых не превышают 2 – 7 дней; к хроническим – существующие, не подвергаясь обратному развитию, 30 дней и более [3].
Эндоскопически острые эрозии представляют собой поверхностные плоские полиморфные (точечные, линейные, полигональные) дефекты ГДСО, покрытые фибрином или солянокислым гематином (геморрагические эрозии), а хронические – возвышающиеся (полные) эрозии – округлые полиповидные образования, зрелые и незрелые.
При анализе степени зрелости ПЭ на основе данных эндоскопии необходимо руководствоваться прежде всего оценкой состояния поврехностного эпителия полиповидных образований и относить к незрелым те ПЭ, у которых на вершинах имеется лишь венчик гиперемии. При наличии признаков некроза и десквамации поверхностного эпителия ПЭ считают зрелыми. В свою очередь эндоскопически диагностированные зрелые ПЭ соответствуют клинической стадии обострения хронического эрозивного гастрита (ХЭГ), а незрелые – его ремиссии.
С учетом этиологии острые эрозии делятся на первичные и вторичные. К первичным (экзогенным) относятся эрозии, индуцированные стрессогенными ситуациями, а также воздействием на слизистую оболочку (СО) внешних факторов (этанол, ульцерогенные медикаментозные средства, профессиональные вредности и т. п.). Вторичные (эндогенные) формируются как осложнение различных заболеваний (элиминационный уремический гастрит, рак и лимфоматоз желудка, анемии, болезнь Крона, другие иммунопатологические процессы и т.п.) [6, 7]. Гистологически такие эрозии независимо от происхождения представляют собой десквамацию поверхностно-ямочного эпителия и поверхностный некроз СО (поверхностно-некротические или десквамационные эрозии).
По этиологии хронические эрозии также подразделяются на первичные (стрессогенно-адаптогенные), возникающие, как правило, у практически здоровых молодых людей без сопутствующих заболеваний под воздействием неблагоприятных социально-климатических или психотравмирующих факторов и способные подвергаться инволюции по мере устранения их влияния.
Гистологически такие эрозии соответствуют преимущественно гиперпластическим ПЭ «молодых» с фовеолярной и простой регенераторной гиперплазией как проявление десинхронизации процессов пролиферации и дифференцировки клеток (эволюционирующие эрозии). Такие ПЭ у лиц молодого возраста в 30% случаев, по данным динамического эндоскопического наблюдения, способны подвергаться обратному развитию. При этом длительность их существования не превышает 2 – 3 мес.
К вторичным (соматогенным) относят хронические эрозии, возникающие чаще в среднем и старшем возрасте как местный эквивалент синдрома генерализованных циркуляторно-гипоксических расстройств, измененных иммунореактивности и обмена веществ организма на фоне заболевания сердечно-сосудистой системы (хроническая ишемическая болезнь сердца, гипертоническая болезнь) и печени (хронический гепатит и цирроз), которые сочетаются с ПЭ с частотой до 75% случаев. Гистологически такие эрозии соответствуют преимущественно фиброзно-фибриноидным эрозиям (неэволюционирующие эрозии, торпидная форма). Такие ПЭ существуют 6 мес и более, возможность их спонтанной инволюции становится маловероятной, а эрозивный процесс приобретает собственно хронический характер.
Касаясь роли Helicobacter pylori в патогенезе ХЭГ, следует указать, что данный микроорганизм реже выявляется у лиц молодого возраста с мало- или бессимптомным клиническим течением ЭГ, тогда как у больных с БЭ СО прежде всго при сочетании с ЯБ, определяется с достаточно высокой частотой (от 75 до 70% случаев) [8]. Однако нет веских оснований предполагать наличие связи между обсемененностью СО Helicobacter pylori и характером клинических проявлений ЭГ, так как скорее всего диссоциация в частоте выявления хеликобактериоза обусловлена различной тяжестью гастритических воспалительно-дистрофических и атрофических изменений ГДСО у лиц разных возрастных категорий.
В отличие от БЭ ГДСО хронические эрозии уже в молодом возрасте тесно ассоциированы с Helicobacter pylori, который и в дальнейшем выявляется у больных с ПЭ ГДСО с большим постоянством вне зависимости от сочетания ПЭ и ЯБ. По всей видимости, Helicobacter pylori не является основным патогенетическим фактором развития хронического эрозивного процесса. Представляется маловероятным и его влияние на особенности клинической манифестации заболевания. Вместе с тем участие Helicobacter pylori в формировании механизмов прогредиентного течения ХЭГ с ПЭ СО является весьма возможным.
При изучении особенностей клинического симптомокомплекса ЭГ с БЭ и ПЭ ГДСО установлена его выраженная зависимость от типа эрозивных изменений и возраста обследованных.
Анализ особенностей клинических проявлений ЭГ свидетельствует об их обусловленности в первую очередь типом эрозивного поражения ГДСО.
Так, ЭГ с БЭ СО не имеют четко очерченного клинического симптомокомплекса, тогда как на первый план выходят клинические проявления других заболеваний, на фоне которых развиваются БЭ (ЯБ желудка или двенадцатиперстной кишки, хронический гепатит, цирроз печени и т.п.). Важно, что у лиц молодого возраста с преимущественно неизмененной СО и без связи с сопутствующими заболеваниями БЭ в 30 – 70% случаев могут не иметь каких бы то ни было клинических проявлений. Отмечаемые симптомы, как правило, скудны и неспецифичны: чаще других встречаются изжога, отрыжка кислым, крайне редко – тощаковые и «голодные» боли в эпигастрии невысокой интенсивности. Для ЭГ с БЭ СО характерно развитие геморрагических осложнений [9].
Напротив, для больных ЭГ с ПЭ ГДСО проявления диспепсического и болевого абдоминального синдромов весьма выражены и достаточно специфичны. Отрыжка и изжога имеют упорный характер и наблюдаются у 75% больных с ПЭ, часто сочетаясь с тяжестью в правом подреберье и метеоризмом, прежде всего у больных с сопутствующими хроническим дуоденитом и терминальным эзофагитом. Периодические, тощаковые и «голодные» боли в эпигастрии, присущие абсолютному большинству больных с ПЭ, часто иррадиируют в позвоночник. Причем если у больных с ПЭ молодого возраста преобладают ноющие и тупые боли, то в старших возрастных группах боль на фоне нарастания тяжести в эпигастрии носит преимущественно схваткообразный характер с присоединением тошноты, неустойчивости стула с преобладанием запоров. Таким образом, клиническая картина ХЭГ с ПЭ ГДСО обнаруживает определенное сходство с клиникой ЯБ с антральной или дуоденальной локализацией язвенного дефекта. Отмечено также достаточно частое доминирование у больных с ПЭ выраженных симптомов основных заболеваний. К ним относятся прежде всего заболевания сердечно-сосудистой системы (гипертоническая болезнь, ишемическая болезнь сердца) и печени (хронический гепатит и цирроз).
При сочетании эрозивного и язвенного процессов в пределах ГДСО особенности клинического течения ЯБ также зависят от типа и локализации сопутствующих эрозивных изменений. Особенно важно, что поверхностные деструктивные изменения ГДСО являются важным маркером интенсивности репаративных процессов в крае язвы. Так, ПЭ достоверно связаны с увеличением сроков рубцевания язвенных дефектов не менее чем на 7 – 14 дней, тогда как при сочетании язвы с БЭ ГДСО время ее заживления в подавляющем большинстве случаев сокращается в среднем на 3 – 5 дней [10, 11].
Развитие эрозивных процессов в ГДСО, прежде всего хронических эрозий, тесно связано патогенетически с такими заболеваниями сердечно-сосудистой системы, как гипертоническая болезнь и ишемическая болезнь сердца. Более того, установлено, что ПЭ ГДСО могут служить ранним доклиническим маркером указанных заболеваний, т. е. обнаружение ПЭ свидетельствует об угрозе развития в будущем сердечно-сосудистой патологии.
Геморрагические осложнения относительного часто (4,5% случаев) встречаются при острых эрозивных поражениях СО и практически не наблюдаются как осложнение ХЭГ с ПЭ СО. В то же время ПЭ, согласно сообщениям литературы, в единичных случаях при преимущественном развитии одного из компонентов морфологического субстрата могут трансформироваться в полипы соответствующего типа (гиперпластические, фиброзирующие и т.п.). Описаны также единичные случаи малигнизации ПЭ ГДСО.
Дифференцировка двух типов эрозий, равно как и других патологических образований в желудке и двенадцатиперстной кишке, как правило, осуществляется методом фиброгастродуоденоскопии. При этом БЭ ГДСО визуализируются в виде плоских поверхностных дефектов эпителия СО различной формы. ПЭ ГДСО эндоскопически выглядят как полиповидные образования с пупковидными вдавлениями на вершинах, выполненными фибрином или солянокислым гематином. При этом размеры полиповидных образований ПЭ составляют от 3 до 10 мм, их число колеблется от 1 до 15, а расположены ПЭ, как правило, в виде цепочек в антральном отделе желудка. В период ремиссии ХЭГ пупковидных вдавлений на вершинах ПЭ может не быть, а может иметься лишь венчик гиперемии.
Гистологические БЭ ГДСО стереотипно характеризуются некрозом и десквамацией поверхностно-ямочного эпителия. Характерна нейтрофильно-эозинофильная или лимфоцитарная инфильтрация СО периэрозивной зоны.
В окружающей острые эрозии СО преобладают явления поверхностного или диффузного гастрита, реже СО является атрофичной или гистологически не измененной.
В то же время морфологическими признаками ПЭ являются: фовеолярная гиперплазия эпителия, удлинение и расширение желудочных желез. Имеются данные о наличии в зоне ПЭ участков фиброза стромы, фибриноидного некроза СО, полиморфноклеточной, преимущественно лимфоплазмоцитарной, инфильтрации СО.
В отличие от больных с БЭ для СО периэрозивной зоны у больных с ПЭ характерен атрофический или атрофически-гиперпластический гастрит, тогда как гистологически не измененная СО выявляется крайне редко.
Заслуживают особого внимания мнение о том, что ПЭ СО могут гистологически соответствовать изъязвившимся доброкачественным полипам желудка, а также данные, согласно которым ПЭ часто располагаются на вершинах гиперпластических полипов. С целью дифференциальной диагностики ПЭ и полипов с эрозиями на вершине, а также при подозрении на малигнизацию материал на исследование рекомендуется получать с использованием не щипковой, а «петлевой» биопсии.
Рентгенологическая диагностика ХЭГ применяется у больных с противопоказаниями к фиброгастродуоденоскопии, при отказе от нее и необходимости дифференцирования эрозивных и инфильтративных процессов. Данные об эффективности рентгенологической диагностики эрозивных изменений ГДСО противоречивы. Имеются свидетельства, что при применении методики пневморельефа (двойного контрастирования) в сочетании с дозированной компрессией на переднюю брюшную стенку может быть получено изображение эрозий ГДСО в виде небольших округлых возвышений диаметром 1 – 3 мм с выявляемой в центре крошечной тенью скопления контрастного вещества. Рентгенологически дифференцировать ПЭ от полипов желудка на широком основании позволяет их характерное расположение в виде цепочек, сходящихся по направлению к антральному отделу желудка, в сочетании с поверхностными депо бария на вершинах.
Лечение и профилактика
Уникальные особенности хронических эрозий ГДСО (существование без регрессии в течение десятилетий, перманентный фибриноидный некроз в морфологическом субстрате, не распознаваемый фагоцитами, морфологическая близость к полипам желудка, а по клиническим проявлениям – к ЯБ) предопределяют сохранение интереса к изучению данной формы патологии гастродуоденальной зоны желудочно-кишечного тракта, прежде всего в плане их клинических и прогностических особенностей, определения места в общей структуре заболеваемости.
Эндоскопическая диагностика при острых гастродуоденальных язвенных кровотечениях
В настоящее время эзофагогастродуоденоскопия (ЭГДС) является ведущим методом диагностики при желудочно-кишечных кровотечениях вообще и при гастродуоденальной геморрагии в частности. В данном разделе приводятся сведения о необходимом техническом обеспечении ЭГДС, выполняемой по поводу кровотечения, стандартной терминологии и классификациях, используемых для описания эндоскопической картины.
Учитывая то, что ЭГДС при гастродуоденальных кровотечениях проводится зачастую практически в экстремальных условиях, обусловленных тяжелым состоянием больного, экстренностью выполняемого исследования, возможными сложностями визуализации, необходимостью быстрого и точного выполнения диагностических и лечебных приемов у больного с продолжающейся геморрагией, а также известным грузом ответственности, возлагаемым на плечи врача-эндоскописта, к техническому оборудованию, используемому во время эндоскопии при ОГДЯК предъявляются повышенные требования к возможностям визуализации, манипуляционным и эргономическим качествам эндоскопического оборудования. Хотим обратить внимание еще на один немаловажный организационный момент. Эндоскопическое оборудование относится к разряду высокоточного и высокотехнологичного, а следовательно, весьма чувствительного к различного рода механическим повреждениям. Поэтому транспортировка самих оптических систем и вспомогательного оборудования в пределах стационара должна быть сведена к минимуму, что, в свою очередь, диктует необходимость наличия отдельной эндоскопической стойки (комплекса) непосредственно в отделении хирургической реанимации для проведения неотложных исследований.
Сегодня «золотым стандартом» визуализации при проведении эндоскопического исследования является использование видеоэндоскопов. Главное различие между видеоэндоскопом и стандартным фиброскопом заключается в способе получения изображения. Обычный фиброэндоскоп и видеоэндоскоп получают и передают оптическое изображение в форме света, передаваемого по пучку оптических волокон. При исследовании обычным фиброэндоскопом эндоскопист смотрит на изображение через окуляр, установленный на корпусе фиброскопа. В отличие от фиброскопа видеоэндоскоп конвертирует световое изображение в электрические сигналы, которые обрабатываются видеопроцессором в аналоговый видеосигнал и демонстрируются на мониторе. Необходимость в наличие окуляра при видеоэндоскопии отпадает, а визуализация изображения на мониторе делает проведение исследования удобным для эндоскописта, и, что самое главное, дает возможность одновременной оценки эндоскопической картины хирургом. Как правило, качество изображения и по объективным критериям (освещенность, цветовая гамма, контрастность, степень разрешения), и по субъективной оценке при видеоэндоскопическом исследовании намного выше, чем при обычной фиброэндоскопии, что является принципиальным при исследованиях во время кровотечения. Видеоэндоскоп может являться составной частью эндоскопической стойки (комплекса), а может быть создан в результате присоединения к обычному фиброэндоскопу видеоконвертора (по сути – видеокамеры). Так, фиброэндоскопы Pentax могут быть преобразованы в видеоэндоскопы присоединением аналоговой видеокамеры PSV-4000, фиброэндоскопы Olympus серии OES-40 могут быть преобразованы в видеоэндоскопы присоединением цифровых видеоконвекторов OVC-70 и OVC-140. В последних двух случаях речь идет об устройствах, преобразующих аналоговый видеосигнал в цифровой и позволяющих получить изображение с оптимальной яркостью, контрастностью, высоким разрешением, что делает возможной максимальную структурную детализацию объекта исследования, а также сохранять информацию в цифровом формате на носителях. В настоящее время в отечественной и зарубежной клинической практике при проведении эндоскопических исследований широко используются видеоэндоскопические системы, основу которых составляют видеоэндоскопы с цифровой системой передачи изображения: видеосистема Olympus V-70, видеоинформационная система Olympus EVIS Exera, видеосистемы Pentax 70K и Pentax 80K, Fujinon-RARMO (2200, 4400).
Манипуляционные свойства фибро- и видеоэндоскопов определяются их техническими характеристиками: углом поля зрения (указывает на размеры видимой через аппарат зоны), направлением обзора (прямой, косой и боковой обзор), диапазоном угла изгиба дистального конца (указывает на возможности эндоскопа по достижению неудобно расположенных зон обследуемой области), диаметром дистального конца (влияет на легкость и удобство введения эндоскопа), диаметром инструментального канала (определяет максимальный размер инструментов, пригодных к использованию с эндоскопом). При ЭГДС, проводимой по поводу гастродуоденального кровотечения, как правило, используются гибкие эндоскопы с торцевой оптикой (прямой обзор, 00), углом обзора не менее 1200, диапазоном угла изгиба дистального конца не менее 2100 вверх, 900 вниз, по 1000 вправо и влево. Диаметр дистального конца эндоскопа при проведении ЭГДС у взрослых принципиального значения не имеет и находится в прямой зависимости от диаметра инструментального канала. Данный параметр эндоскопа является при кровотечении особенно важным, поскольку определяет возможность применения того или иного инструмента для проведения эндогемостаза (инъектор, электрод электрокоагулятора, термозонд, световод лазера, зонд для аргоно-плазменной коагуляции, клиппатор). При гастродуоденальных кровотечениях применяются эндоскопы с диаметром инструментального канала не менее 2, 8 мм. В настоящее время в клинической практике при ОГДЯК используются следующие модели гастродуоденоскопов.
— фиброэндоскопы с диаметром инструментального канала 2, 8 мм: Olympus GIF-E (E3, XQ40) ; Pentax 29V (29W) ; Fujinon FG-1Z;
— видеоэндоскопы с диаметром инструментального канала 2, 8 мм: Olympus GIF-160 (Q160, 160Z) ; Pentax FG-2770K; Fujinon EG-490WR5 (450CT5), FG-1Z;
— фиброэндоскопы с диаметром инструментального канала 3, 8 мм: Pentax FG-34W; Fujinon FG-100CT;
— видеоэндоскопы с диаметром инструментального канала 3, 8 мм: Olympus GIF-1Т30; Pentax FG-2970 (80) K; Fujinon EG-450CT5;
Кроме того, могут применяться видеоэндоскопы с двумя инструментальными каналами (2, 8 и 3, 8 мм): Olympus GIF-2T160, Fujinon EG-450D5 и сверхширококанальные эндоскопы с диаметром инструментального канала более 5 мм.
Следует отметить, что применение самых совершенных технических средств в эндоскопии может быть достаточно эффективным лишь при наличии возможности объективной регистрации результатов эндоскопической диагностики и лечения, а также их оценки. Использование стандартизованной эндоскопической терминологии, способов формализованной регистрации результатов эндоскопического исследования позволяет не только существенно уменьшить число диагностических ошибок, но и сократить время выполнения эндоскопического исследования. Это также повысит эффективность работы врача-клинициста, уменьшив вероятность постановки неверного клинического диагноза и, как следствие, назначения неправильного лечения.
Русский язык неповторимо богат многозначностью своих определений, что дает ощущение наслаждения читателю поэтической лирики, но в то же время нередко ставит в крайне затруднительное положение хирурга, пытающегося представить истинное положение дел по протоколу эндоскопического исследования. Так, при описании только факта кровотечения можно встретить такие понятия как «потоком», «струйное», «массивное», «профузное», «фонтанирующее», «активное» (термина «пассивное кровотечение», к счастью, встречать не доводилось). Весьма неприятным следствием разночтений в анатомической терминологии могут явиться серьезные затруднения в интраоперационной топической диагностике язвы, вплоть до необходимости повторной ЭГДС уже на операционном столе. Очевидно, аналогичная ситуация сложилась не только в русскоговорящих регионах, поэтому с начала 1990-х годов представителями Европейского общества гастроинтестинальной эндоскопии (ESGE), Американского общества гастроинтестинальной эндоскопии (ASGE) и Всемирной организации эндоскопии пищеварительной системы (OMED) проводилась работа по созданию единой унифицированной эндоскопической терминологии. В настоящее время мировым эндоскопическим (равно как хирургическим и гастроэнтерологическим) сообществом в повседневной клинической практике используется вторая версия Международной стандартной терминологии в эндоскопии. Весь свод терминологии достаточно объемен, поэтому приведем лишь разделы, касающиеся проблемы гастродуоденальных язвенных кровотечений.
Таблица. Анатомические отделы, используемые для топографического описания результатов эндоскопического исследования верхнего отдела пищеварительного тракта.