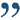Низкая передняя резекция прямой кишки что это
д) Этапы операции низкой передней резекции прямой кишки (НПР):
1. Положение пациента: модифицированное положение для промежностного камнесечения.
2. Лапаротомия:
а. Нижне-срединная: разрез до пупка считается адекватным, если желудок и селезеночный изгиб достижимы, в противном случае разрез продолжается выше пупка.
б. Альтернативный доступ: поперечный надлобковый разрез (с пересечением прямых мышц), по Пфанненштилю (поперечное рассечение кожи и апоневроза с разведением прямых мышц живота).
3. Ревизия брюшной полости: местная резектабельность, вторичные патологические изменения (печень/желчный пузырь, толстая кишка, женские половые органы, тонкая кишка), другие изменения.
4. Установка абдоминального ранорасширителя (например, ретрактора Bookwalter). Введенная под нерассеченную переднюю брюшную стенку большая пеленка оттесняет петли тонкой кишки из операционной раны, предоставляя свободный доступ в полость таза.
5. Ретроградная диссекция от сигмовидной кишки в направлении селезеночного изгиба вдоль белой линии Тольдта. Вход в забрюшинное пространство, выполненное рыхлой соединительной тканью. Тупое отделение брыжейки сигмовидной кишки от забрюшинных тканей, идентификация левого мочеточника. Разрез брюшины продолжается на таз.
6. Если необходимо: полная мобилизация селезеночного изгиба путем ретракции дистальной части поперечно-ободочной кишки и проксимальной части нисходящей кишки с поэтапной перевязкой связок. Необходимо избегать повреждения селезенки.
7. Рассечение брюшины справа от корня сигмовидной кишки с продолжением разреза на тазовую брюшину после адекватной мобилизации.
8. Вход в аваскулярное пространство позади верхней прямокишечной артерии, но кпереди от гипогастрального нервного сплетения; продолжение диссекции в аваскулярном слое вдоль фасции Вальдеера.
9. Пересечение сосудистой ножки (НБА или верхнепрямокишечная артерия) между зажимами с перевязкой или прошиванием. Перед пересечением необходимо убедиться в удаленности мочеточника.
10. Поэтапное пересечение брыжейки сигмовидной кишки до проксимальной границы резекции.
11. Продолжение диссекции в полости таза под контролем зрения с сохранением нервных сплетений, тупое выделение недопустимо (риск повреждения пресакральных вен!).
13. А) Двойной степлерный шов: пересечение прямой кишки у тазового дна, т.е. примерно на 2-3 см проксимальнее зубчатой линии с помощью поперечного линейного или линейно-режущего степлера.
14. Удаление препарата и макроскопическое исследование, гистологическое исследование замороженных срезов дистальной границы резекции.
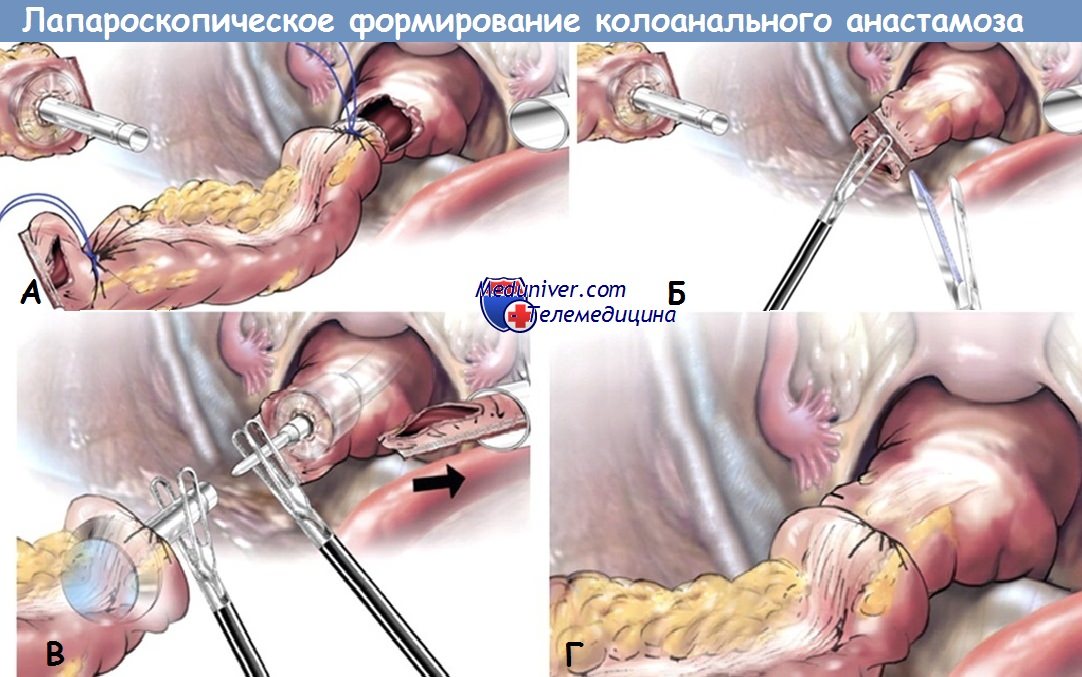
15. Толстокишечный резервуар: может рассматриваться как вариант во всех случаях ТМЭ, но абсолютно показан в тех случаях, когда диаметр проксимального отдела кишки не позволяет ввести головку 33-мм циркулярного степлера:
а. Толстокишечный J-резервуар: складывание кишки вдвое, апикальная энтеротомия, формирование резервуара длиной 5-6 см путем прошивания 75-мм линейно-режущим степлером. Свободный конец J-резервуара подшивается несколькими отдельными швами к приводящему колену резервуара.
б. Поперечный колопластический резервуар: продольный разрез стенки кишки длиной 4 см проксимальнее дистальной линии резекции на 3-4 см. Поперечное ушивание двухрядным швом.
16. А) Степлерный анастомоз: наложение кисетного шва на дистальный конец толстой кишки (прямой анастомоз, поперечный колопластический резервуар) или на энтертомное отверстие на верхушке J-резервуара; завязывание на введенной в просвет головке циркулярного степлера максимально возможного размера. Введение степлера в прямую кишку с формированием анастомоза без натяжения. Проверка целостности колец и пальцевое исследование анастомоза.
17. Дренирование пресакрального пространства в зависимости от предпочтений хирурга. Необходимость в назогастральном зонде (НГЗ) отсутствует.
18. При двухэтапном лечении: формирование петлевой илеостомы. Иссечение кожи в виде диска в месте, выбранном и маркированном до операции. Рассечение подкожно-жировой клетчатки, апоневроза, разведение мышц и формирование отверстия под стому. Оборачивание петли тонкой кишки (дистальное колено маркируется) Seprafilm и выведение ее на переднюю брюшную стенку.
19. Ушивание лапаротомной раны.
20. Формирование петлевой илеостомы с хоботком длиной 3 см. Калоприемник.
е) Анатомические структуры, подверженные риску повреждения: левый мочеточник, яичковые/яичниковые сосуды, гипогастральные нервы, фасции, пресакральное венозное сплетение, влагалище.
ж) Послеоперационный период:
• Ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) и быстрое расширение диеты по мере переносимости. Закрытие илеостомы не ранее, чем через 6 недель при клинических/рентгенологических признаках заживления анастомоза. Закрытие откладывается, если прежде всего необходимо проведение адъювантной химиотерапии: начало XT через 4 недели.
з) Осложнения низкой передней резекции прямой кишки (НПР):
• Кровотечение (связанное с хирургическим вмешательством): пресакральные вены, неадекватное лигирование сосудистых пучков, разрывы селезенки, яичковые/яичниковые сосуды.
• Несостоятельность анастомоза (5-15%): технические ошибки, натяжение, неадекватное кровоснабжение, плохое состояние тканей после химиолучевой терапии.
• Повреждение мочеточника (0,1-0,2%).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «Хирургия»
Низкая передняя резекция прямой кишки что это
а) Показания для передней резекции прямой кишки:
— Плановые: патологические образования прямой кишки на 5 см выше кожно-анальной линии (с колоанальным швом на 4 см выше линии).
— Противопоказания: злокачественные опухоли, расположенные ниже 4 см или прорастающие в сфинктеры.
— Альтернативные операции: брюшно-промежностная резекция прямой кишки.
в) Специфические риски, информированное согласие пациента:
— Несостоятельность анастомоза (менее 5% случаев)
— Стриктура анастомоза (менее 10% случаев)
— Повреждение мочеточника (4% случаев)
— Повреждение мочевого пузыря (1% случаев)
— Импотенция (40-50% случаев)
— Дисфункция мочевого пузыря (20-100% случаев, особенно если симптомы уже присутствовали до операции)
— Расхождение раны (менее 10% случаев)
— Потребность в ампутации/наложении стомы
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине, модифицированное литотомическое положение по Ллойду-Дэвису.
е) Оперативный доступ при передней резекции прямой кишки. Срединная лапаротомия, продление разреза выше пупка к левому реберному краю, возможен лапароскопический доступ.
ж) Этапы операции:
— Объем резекции
— Доступ
— Экспозиция
— Мобилизация сигмовидной кишки I
— Мобилизация сигмовидной кишки II
— Идентификация сосудистой ножки
— Высокое пересечение сосудов
— Скелетизация ректосигмоидного отдела
— Предкрестцовая диссекция I
— Предкрестцовая диссекция II
— Предкрестцовая диссекция III
— Предкрестцовая диссекция IV
— Края диссекции
— Диссекция за мочевым пузырем
— Дистальный кисетный шов
— Дистальное пересечение прямой кишки
— Проксимальная скелетизация
— Проксимальное пересечение сигмовидной кишки
— Дилатация просвета кишки
— Аппаратный анастомоз I
— Аппаратный анастомоз II
— Аппаратный анастомоз III
— Межсфинктерная резекция
— Пересечение прямой кишки
— Диссекция культи прямой кишки
— Выворот культи прямой кишки I
— Выворот культи прямой кишки II
— Колоанальный аппаратный шов I
— Колоанальный аппаратный шов II
— Завершенная реконструкция
л) Этапы и техника передней резекции прямой кишки:
1. Объем резекции
2. Доступ
3. Экспозиция
4. Мобилизация сигмовидной кишки I
5. Мобилизация сигмовидной кишки II
6. Идентификация сосудистой ножки
7. Высокое пересечение сосудов
8. Скелетизация ректосигмоидного отдела
9. Предкрестцовая диссекция I
10. Предкрестцовая диссекция II
11. Предкрестцовая диссекция III
12. Предкрестцовая диссекция IV
13. Края диссекции
14. Диссекция за мочевым пузырем
15. Дистальный кисетный шов
16. Дистальное пересечение прямой кишки
17. Проксимальная скелетизация
18. Проксимальное пересечение сигмовидной кишки
19. Дилатация просвета кишки
20. Аппаратный анастомоз I
21. Аппаратный анастомоз II
22. Аппаратный анастомоз III
23. Межсфинктерная резекция
24. Пересечение прямой кишки
25. Диссекция культи прямой кишки
26. Выворот культи прямой кишки I
27. Выворот культи прямой кишки II
28. Колоанальный аппаратный шов I
29. Колоанальный аппаратный шов II
30. Завершенная реконструкция
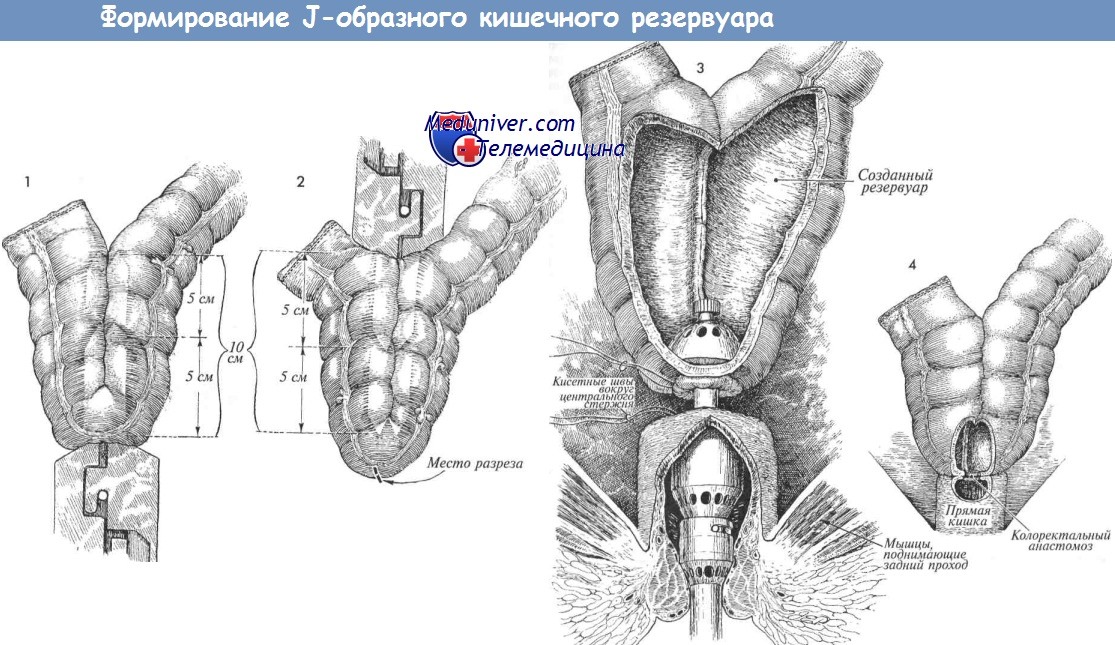
Дистальный край резекции определяется местом расположения опухоли. Образования, расположенные на б см и выше кожно-анальной линии, могут быть резецированы из брюшного доступа в ходе низкой передней резекции с сохранением функции удержания (LAR на рисунке). Более низкие опухоли, до 4 см от кожно-анальной линии, могут быть удалены с сохранением функции удержания и адекватными краями резекции только при низкой передней резекции в сочетании с колоанальный анастомозом (САА на рисунке).
При опухолях, которые врастают в сфинктеры, а также низкодифференцированных опухолях ниже 5-6 см от кожно-анальной линии резекция с сохранением функции удержания невыполнима.
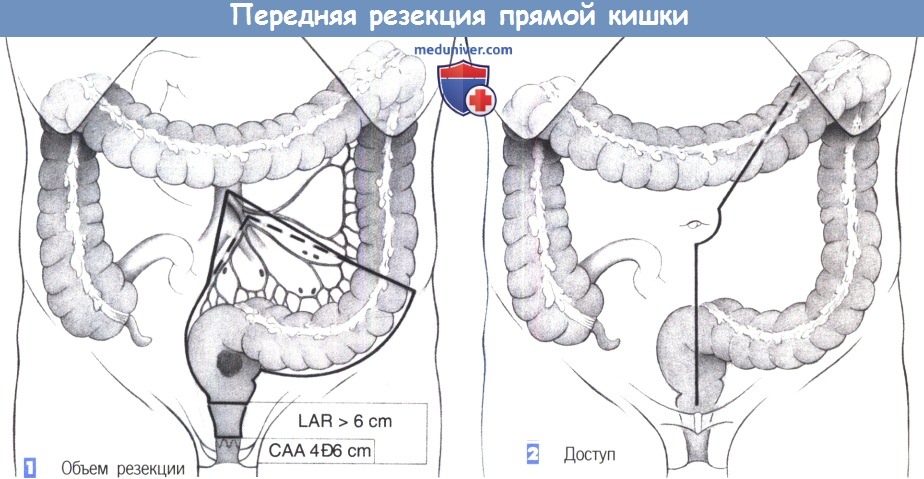
2. Доступ. Доступ соответствует таковому для резекции сигмовидной кишки: нижняя срединная лапаротомия с продлением к левому реберному краю.
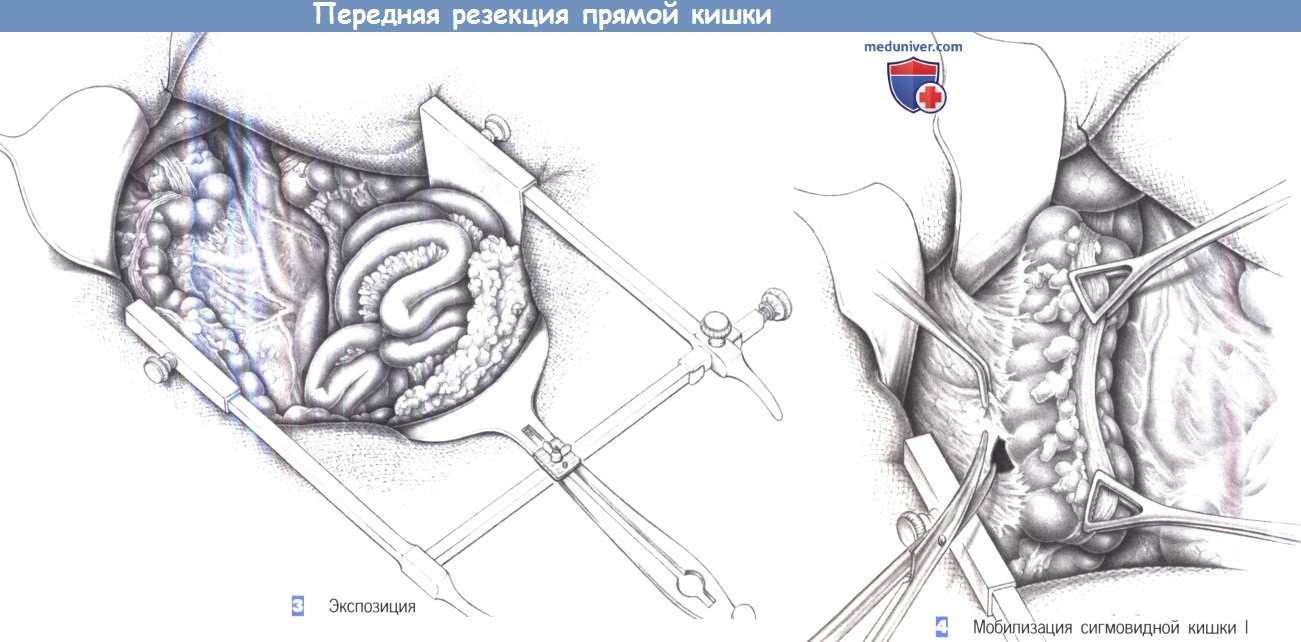
3. Экспозиция. После вскрытия брюшной полости края раны закрываются влажными брюшными полотенцами, которые при помощи шва снизу раны и зажима для операционного белья сверху раны фиксируют брюшную стенку к брюшине. Для обеспечения лучшей визуализации наиболее удобен ретрактор Голайера, так как он разводит края брюшной стенки с обеих сторон и дает возможность с помощью отдельного крючка сместить в краниальном направлении укрытые большим полотенцем тонкую кишку и сальник. Это обеспечивает широкую экспозицию нижней части корня брыжейки и малого таза для диссекции.
4. Мобилизация сигмовидной кишки I. Фактически диссекция начинается с разделения боковых прикреплений сигмовидной ободочной кишки. Ободочная кишка отводится в медиальном направлении, например, двумя зажимами Дюваля, и натянутая таким образом ткань рассекается вдоль складки брюшины. Сигмовидная кишка отделяется от боковых прикреплений по всей ее длине между нисходящей ободочной и прямой кишкой, и смещается к середине и кверху.
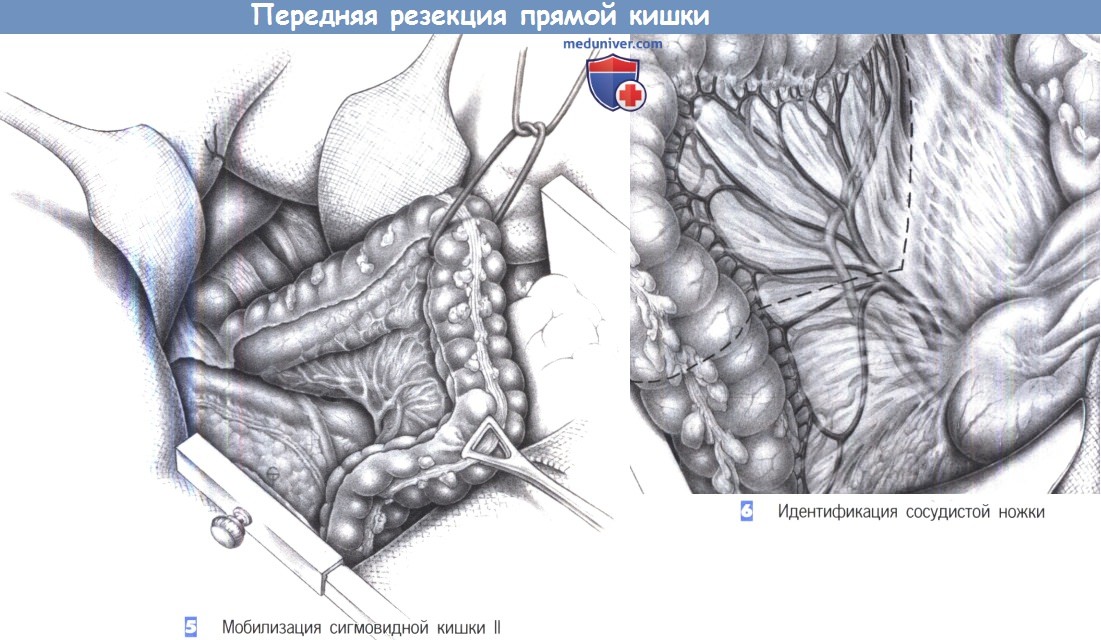
5. Мобилизация сигмовидной кишки II. Мобилизация сигмовидной кишки продолжается до подвздошных сосудов с обнажением мочеточника, пересекающего подвздошные и яичковые/яичниковые сосуды. Брюшина со всех сторон прямой кишки рассекается вниз до тазового дна. Отведение сигмовидной кишки кверху обнажает сосудистую ножку брыжейки. На этом этапе операции определяются границы резекции.
Принимается решение о выполнении высокого пересечения брыжеечной артерии непосредственно возле аорты или более низкой резекции с сохранением левой ободочной артерии. Крайний лимфатический узел у места отхождения верхней брыжеечной артерии в любом случае нужно удалить и послать на гистологическое исследование.
6. Идентификация сосудистой ножки. Выбор между резекцией с «высокой перевязкой» (радикальное пересечение нижней брыжеечной артерии возле аорты) и резекцией с «низкой перевязкой» (пересечение нижней брыжеечной артерии с сохранением левой ободочной артерии, как показано на рисунке пунктирной линией) зависит от наличия артериальной дуги Риолана. При наличии этого анастомоза высокая перевязка привела бы к расширению объема резекции с наложением анастомоза между поперечно-ободочной и прямой кишкой. Поэтому прежде, чем принять решение об уровне перевязки, необходимо оценить кровоснабжение нисходящей ободочной кишки.
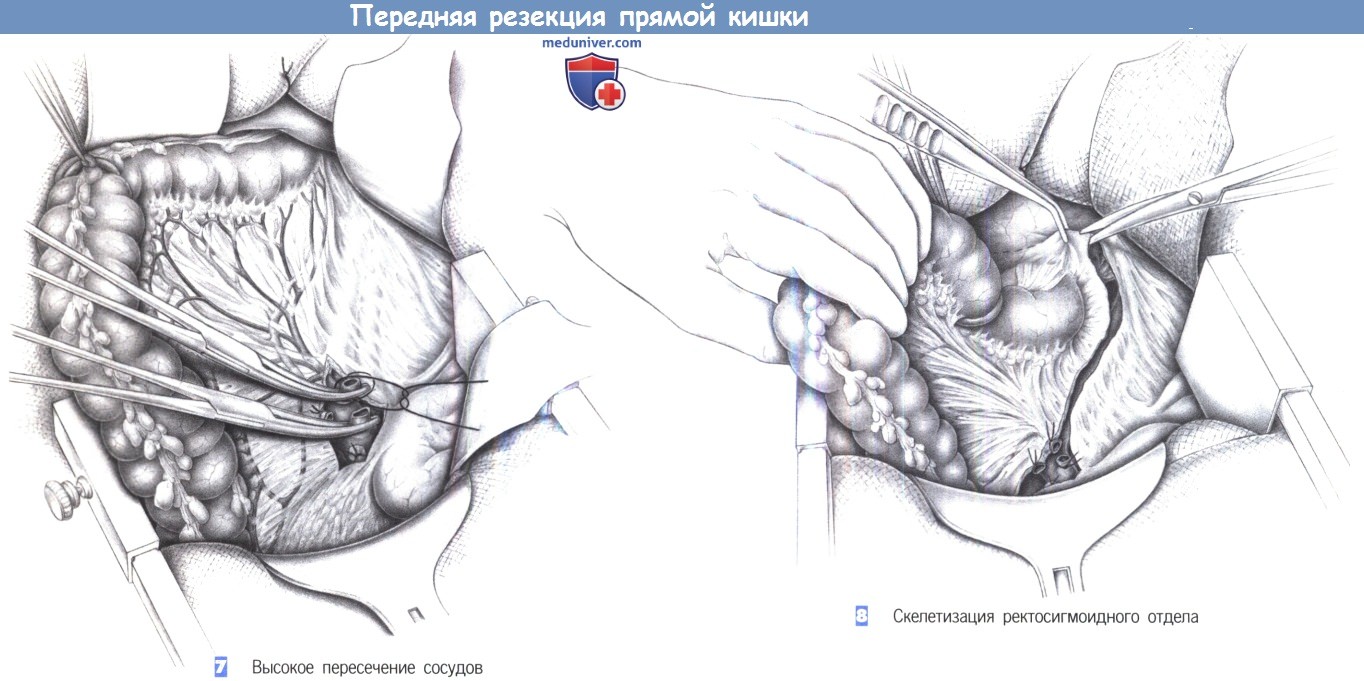
7. Высокое пересечение сосудов. Сигмовидная кишка перекрывается ниже края резекции резиновой петлей и смещается латерально. Проксимальная часть сигмовидной кишки и прямая кишка могут быть орошены цитотоксическим раствором (повидон-йодин). Радикальная резекция прямой кишки включает высокое пересечение питающих ее сосудов. Вначале нижняя брыжеечная вена пересекается между двумя зажимами Оверхольта тотчас у нижнего края поджелудочной железы и перевязывается с прошиванием. Затем пересекается нижняя брыжеечная артерия у аорты; проксимальная культя перевязывается с прошиванием.
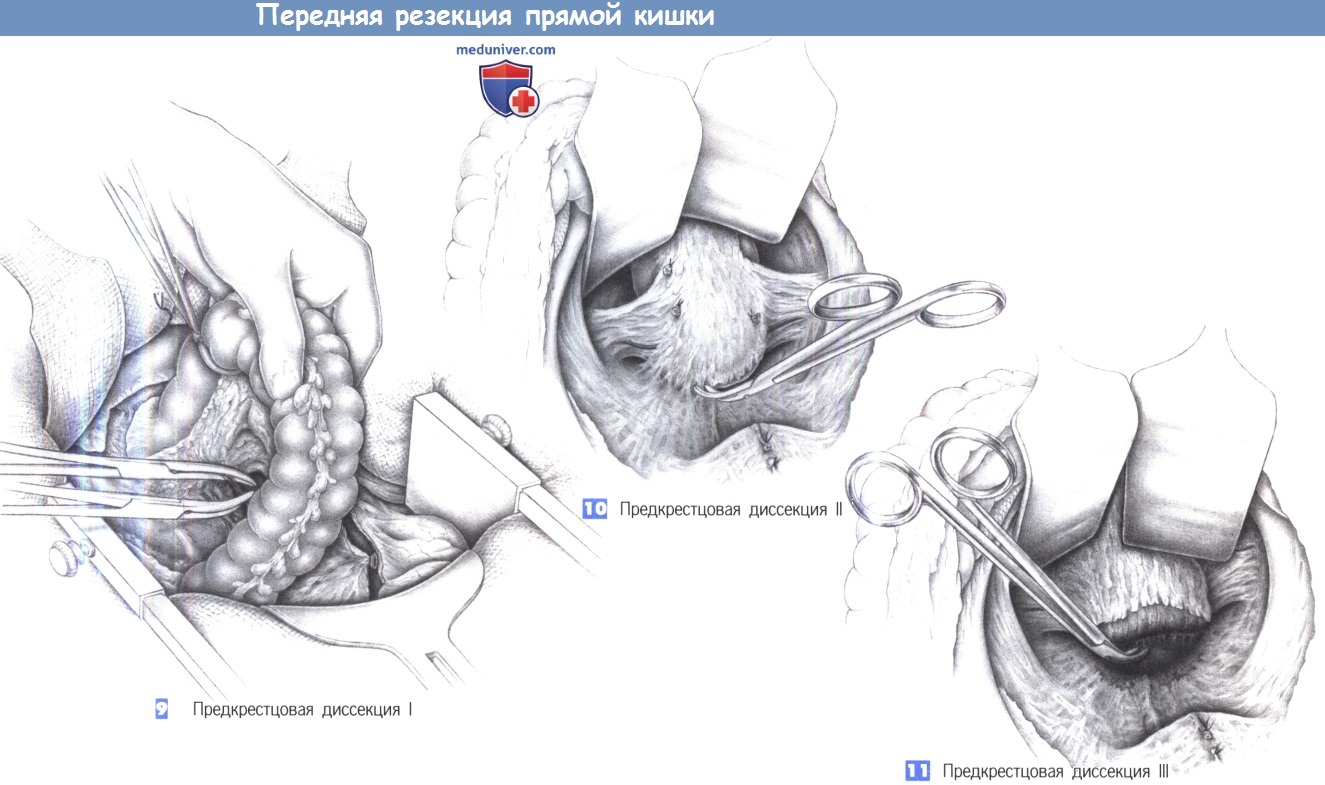
9. Предкрестцовая диссекция I. Средние крестцовые сосуды пересекаются между зажимами Оверхольта до открытия предкрестцового пространства. Кпереди от крестца создается доступ к бессосудистому позадипрямокишечному пространству, которое заполнено ретикулярной соединительной тканью.
10. Предкрестцовая диссекция II. Прямая кишка оттягивается краниально. На этом этапе операции важно поддерживать управляемую тягу на крючке, удерживаемом ассистентом, стоящим между ног пациента.
Это дает доступ к малому тазу путем оттеснения мочевого пузыря кпереди и каудально. Теперь может быть выполнено полное иссечение мезоректум режущей диатермией. В это время у входа в малый таз обнаруживаются и тщательно предохраняются два подчревных нервных ствола.
11. Предкрестцовая диссекция III. Ретракция крючками в передненижнем направлении с постепенным включением прямой кишки позволяет успешно обнажить полость таза. Предкрестцовая диссекция выполняется режущей диатермией или ножницами по бессосудистому слою. «Действия рукой, как при аутопсии» (то есть, работа выпрямленной кистью руки хирурга в полости таза с «хлюпающим звуком») является устаревшим. Режущая диатермия, ножницы и зажим являются вполне достаточными инструментами. Фасция Вальдейера с венозным сплетением позади нее расположена кзади и должна быть защищена.
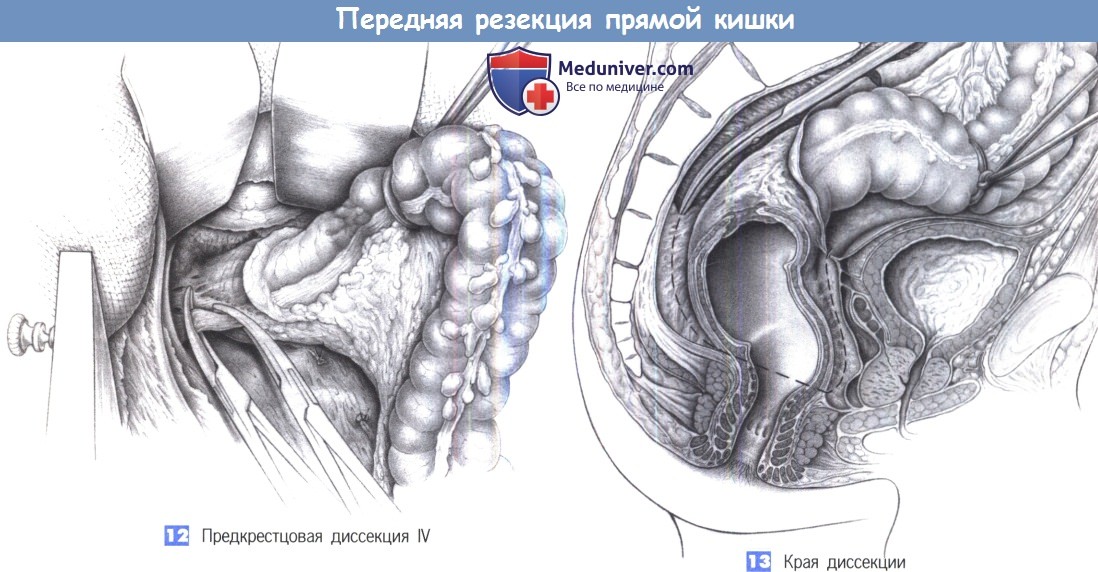
13. Края диссекции. Слой для диссекции лучше всего виден в сагиттальной плоскости. Диссекция ведется непосредственно перед крестцом с сохранением предкрестцовой фасции Вальдейера от повреждения. Далее она продолжается вниз к мышечному дну таза, в область мышц, поднимающих задний проход. Спереди ретровезикально создается плоскость диссекции с сохранением фасции Денонвиллье. Семенные пузырьки и предстательная железа должны остаться покрытыми фасцией.
Край резекции при низкой передней резекции находится непосредственно над тазовым дном, в результате чего остается мобильный сегмент прямой кишки 2-3 см длиной, который можно анастомо-зировать с помощью сшивающего аппарата. Если опухоль расположена настолько низко, что край резекции вместе с необходимым отступом недостаточно безопасен, потребуется межсфинктерная резекция с колоанальным анастомозом (САА).
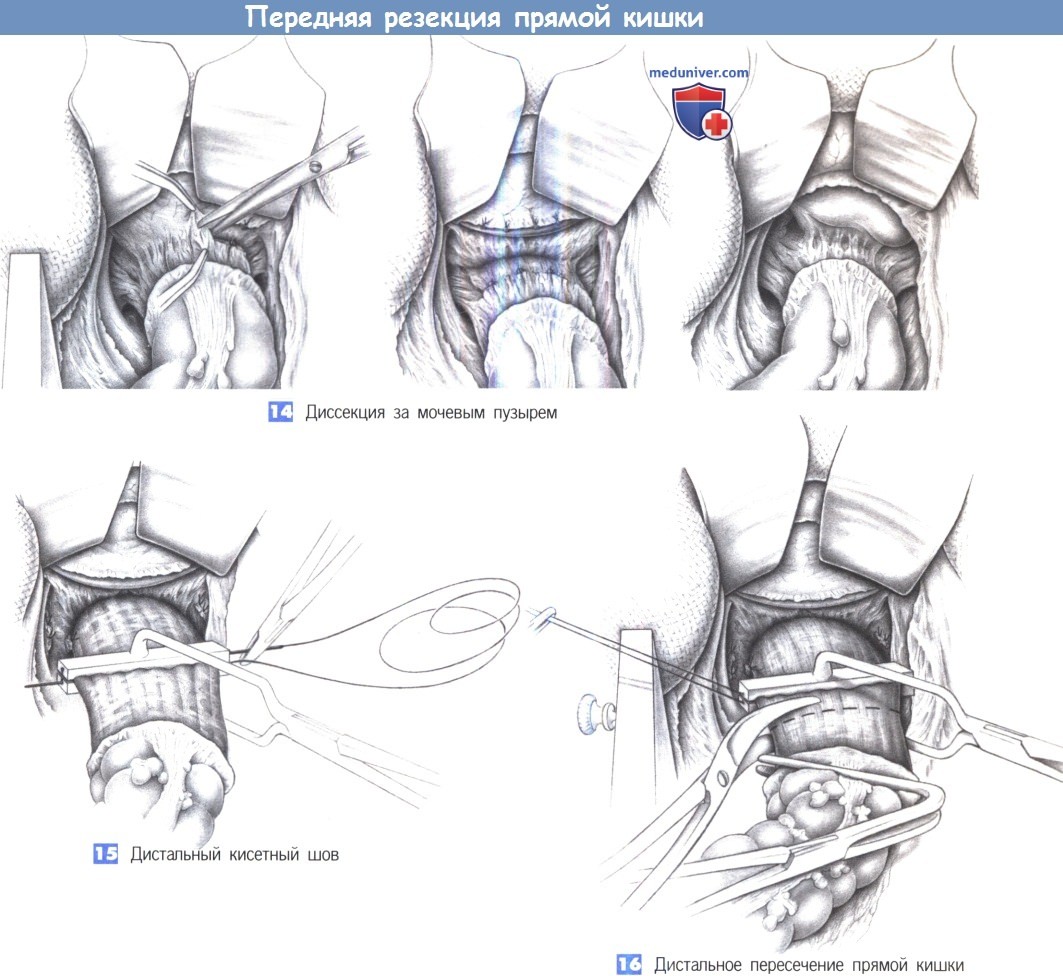
По завершении диссекции под фасцией Денонвиллье ясно видны семенные пузырьки. Однако если опухоль прорастает в эту область, показана более радикальная диссекция с удалением семенных пузырьков и фасции. Иногда неизбежна резекция мочевого пузыря.
15. Дистальный кисетный шов. Мобилизация прямой кишки проводится до тазового дна.
В каждом случае должна быть идентифицирована лоннопрямокишечная мыщечная петля. Если в этом положении за опухоль можно завести указательный и средний пальцы, то удаление опухоли путем низкой передней резекции возможно. Брюшно-промежностная резекция в этой ситуации не дала бы большей радикальности. На дистальную часть кишки над тазовым дном накладывается кисетный шов. Здесь можно использовать зажим для кисетного шва; в этом случае рекомендуется выбрать гибкую иглу, которую можно изогнуть во время ее извлечения в узком малом тазу.
Жесткая прямая игла ограничивает подвижность в этой области и неизбежно приводит к компромиссному решению при выборе уровня резекции.
16. Дистальное пересечение прямой кишки. Прямая кишка перекрывается изогнутым под прямым углом зажимом, который накладывается при умеренном натяжении, что позволяет выполнить рассечение прямой кишки выше зажима для наложения кисетного шва. Для этого оказались эффективны угловые ножницы. Предостережение: избегайте случайного пересечения кисетного шва. Зажим для шва не следует открывать до пересечения прямой кишки!
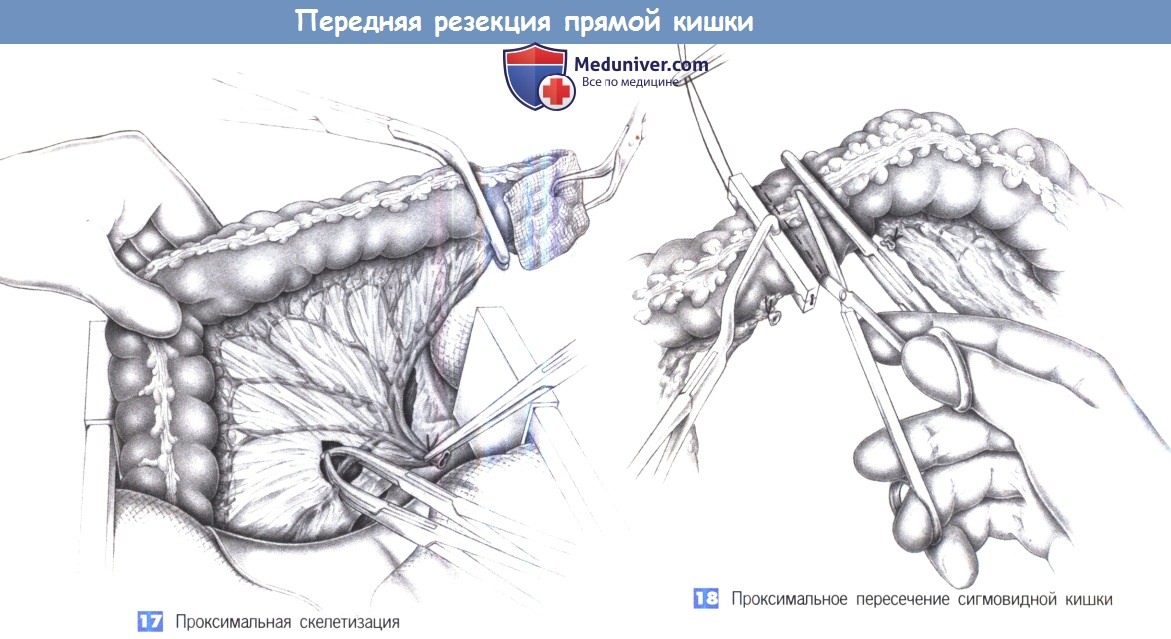
17. Проксимальная скелетизация. Проксимальная культя прямой кишки закрывается тампоном с повидон-йодином, который может быть фиксирован зажимом для операционного белья. Кровоснабжение кишки определяет краниальный край резекции. Скелетизация брыжейки между зажимами Оверхольта продолжается до тех пор, пока позволяет кровоснабжение. Край резекции находится в переходной зоне нисходящей и сигмовидной кишки. Кровоснабжение сверху через анастомоз Риолана должно быть тщательно оценено.

19. Дилатация просвета кишки. Проксимальный и дистальный концы кишки осторожно расширяются двумя корнцангами. Это позволяет убедиться в том, что кисетный шов был наложен правильно и в иссечении концов кишки для введения сшивающего аппарата нет необходимости.
20. Аппаратный анастомоз I. Циркулярное сшивающее устройство, обычно с головкой наковальни 31 размера, вводится трансанально. Кисетный шов на дистальной культе прямой кишки затягивается вокруг центральной штанги. Теперь на головку наковальни сшивающего устройства можно легко натянуть ранее расширенную нисходящую ободочную кишку. После затягивания второго кисетного шва подтверждается анатомически правильная ориентация проксимального конца кишки.
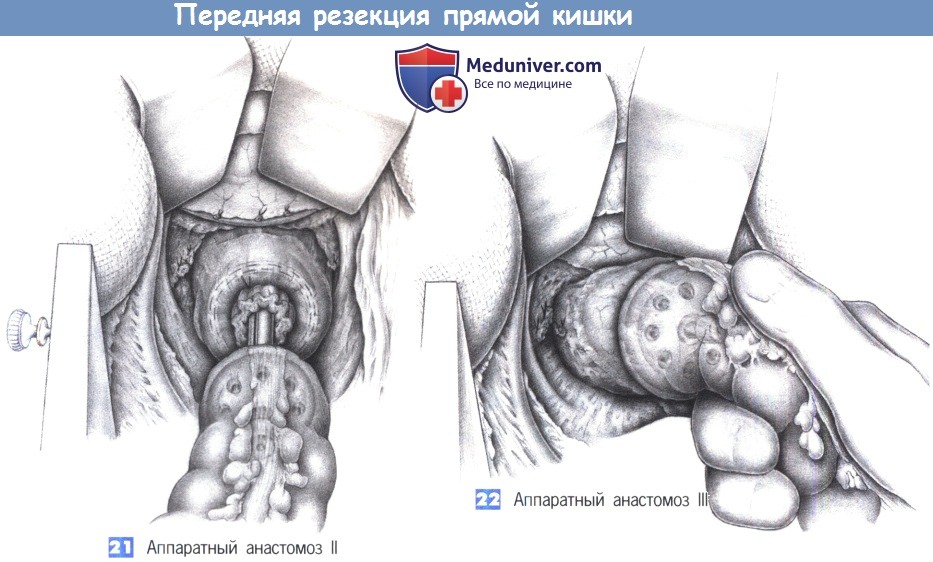
21. Аппаратный анастомоз II. Управляемое натяжение нисходящей ободочной кишки и трансанальное продвижение сшивающего аппарата позволяют наложить анастомоз без образования складок на кишке. Объем избыточной ткани в кисетном шве должен быть небольшим и не превышать объема впадин сшивающего устройства. Чтобы избежать перекрута, во время активации сшивающего устройства необходимо непрерывно проверять ориентацию проксимальной кишки.
22. Аппаратный анастомоз III. После того, как кольца анастомоза будут полностью прижаты друг к другу, ассистент, стоящий между ног пациента, активизирует сшивающий аппарат. После частичного открытия сшивающего устройства на два полуоборота аппарат извлекается осторожными вращательными движениями. Необходимо проверить круговую целостность обрезков ткани на штоке аппарата. Таким образом, заканчивается низкая передняя резекция. Авторы не восстанавливают брюшину тазового дна.
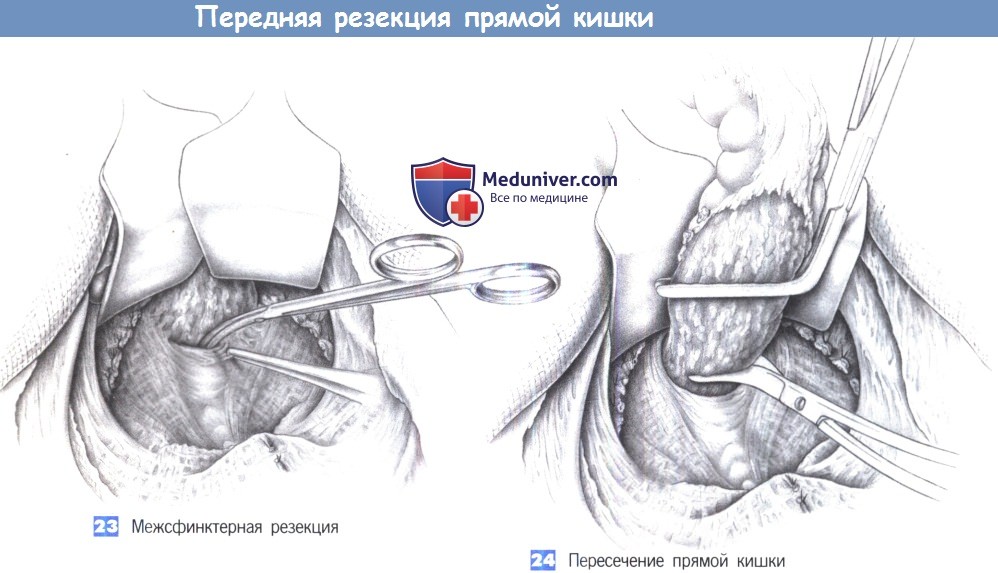
23. Межсфинктерная резекция. Если опухоль расположена низко и адекватный отступ при резекции из брюшного доступа не достижим, то все еще остается возможность выполнения межсфинктерной резекции.
С этой целью прямая кишка последовательно отделяется от тазового дна с созданием межсфинктерной плоскости диссекции между лонно-прямокишечной мышечной петлей и мышцей внутреннего сфинктера. Натяжение крючками вперед и вниз позволяет увидеть прямую кишку в пределах мышечной петли, что облегчает постепенную диссекцию. Диссекция выполняется ножницами или тупо указательным пальцем с тщательным предохранением лонно-прямокишечной мышцы и мышц, поднимающих задний проход. Прямая кишка должна быть со всех сторон отделена от мышечной петли. Это позволяет выполнить резекцию приблизательно на 2 см выше кожно-анальной линии.
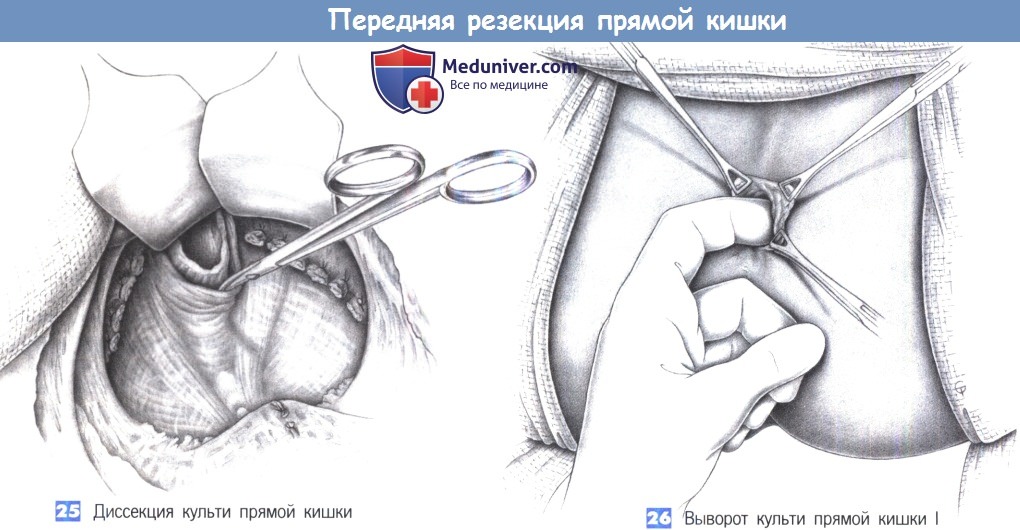
25. Диссекция культи прямой кишки. После того, как прямая кишка резецирована, край резекции видим в пределах лонно-прямокишечной петли. Дальнейшая мобилизация заключается в разделении всех боковых прикреплений. Краевая зона резекция обычно достаточна подвижна, чтобы ее можно было вывернуть через задний проход.
26. Выворот культи прямой кишки I. После снятия ранорасширителя (риск повреждения с размозжением тканей) и перемещения пациента культя прямой кишки выворачивается через мышцы наружного сфинктера при помощи указательного пальца. Захват культи маленькими зажимами Дюваля позволяет выделить ее со всех сторон так, чтобы слизистая оболочка была прикреплена только к нижней части мышцы внутреннего сфинктера. Этот самый нижний валик мышцы внутреннего сфинктера важен для сохранения хорошего удержания. Поэтому, чтобы избежать денервации сфинктеров, все эти манипуляции должны производиться деликатно.
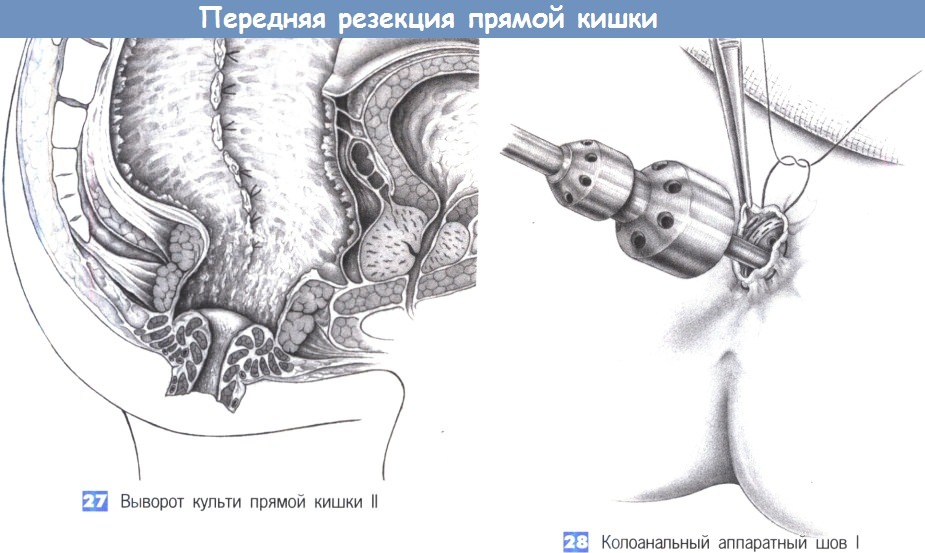
27. Выворот культи прямой кишки II. После полного выворота культи прямой кишки операционное поле в сагиттальной плоскости выглядит следующим образом: мышца наружного сфинктера и дистальная часть мышцы внутреннего сфинктера сохранены; фасция Денонвиллье интактна, боковые связки перевязаны отдельными лигатурами. Аппаратный анастомоз приводит к дополнительной резекции 0,5-1 см культи прямой кишки.
28. Колоанальный аппаратный шов I. Кисетный шов накладывается снаружи и включает части мышцы внутреннего сфинктера. Перед введением сшивающего устройства ЕЕА размера 31 и тугим затягиванием кисетного шва на штоке, анальное кольцо должно быть расширено. Со стороны брюшной полости нисходящая ободочная кишка натягивается на головку наковальни, и кисетный шов завязывается на штоке. Под управляемым натяжением нисходящей ободочной кишки (предостережение: избегайте перекрута кишки!), сшивающий аппарат закрывается и нисходящая ободочная кишка, таким образом, плотно соединяется с задним проходом. Анастомоз должен быть наложен без натяжения и хорошо кровоснабжаться.
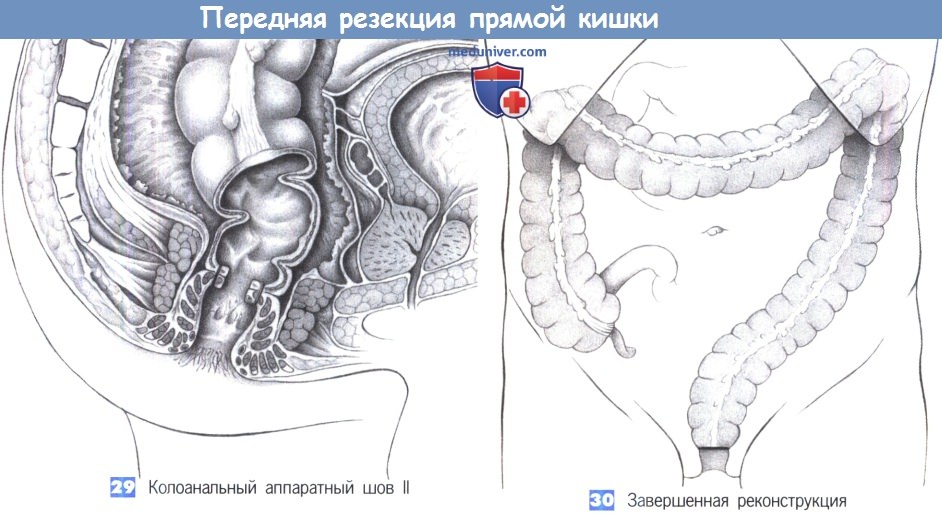
29. Колоанальный аппаратный шов II. По завершении анастомоза нисходящая ободочная кишка опускается в мышцу наружного сфинктера, формируя неоректум при сохранении узкой полоски мышцы внутреннего сфинктера.
30. Завершенная реконструкция. Колоанальный анастомоз находится на 2 см выше кожноанальной линии; его можно защитить отводящей двухствольной илеостомией или трансверзостомией. Авторы все чаще и чаще обходятся без этого и накладывают отводящую стому только в случаях плохого кровоснабжения или при запланированной послеоперационной лучевой терапии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Передняя резекция прямой кишки
Передняя резекция прямой кишки — оперативное вмешательство, в ходе которого удалению подлежит пораженная часть кишечника. Операция проводится при злокачественном образовании небольшого размера, локализованного в ректосигмоидном или верхнеампулярном отделе— на 10 см выше ануса. При этом удаляются такжеблизлежащие ткани: сегмент кишечника, регионарные лимфатические узлы, сосуды. В случае, когда злокачественная опухоль находится выше анального сфинктерана 8 см, показанатотальная мезоректумэктомия — низкая передняя резекция прямой кишки. Во время операции удаляется большая часть кишки до сфинктера, а для восполнения утраченных резервуарных способностей прямой кишки во времяоперативного вмешательства из вышерасположенной части кишки формируется «резервуар».
Обе методики являются сфинктеросохраняющимися — нет надобности в формировании колостомы (выведение части кишки на брюшную стенку), хотя не исключено, что может возникнуть необходимость в создании временной стомы — при проведении низкой резекции кишки, ее закрытие возможно через пару месяцев.
Показания и противопоказания
Преимущества передней резекции прямой кишки
Комментарий врача

Руководитель хирургической службы SwissClinic Пучков Константин Викторович
Почему переднюю резекцию прямой кишки лучше делать в Швейцарской Университетской клинике?
Часто задаваемые вопросы
В чем состоит подготовка к передней резекции прямой кишки?
До оперативного вмешательства может назначаться радиотерапия, целью которой является уменьшение образования в размерах, а также снижение вероятности рецидива в дальнейшем. За несколько дней до процедуры (около 4-5) следует исключить из рациона продукты с высоким содержанием клетчатки. При этом проводится очищение кишечника с помощью очистительных клизм или препаратов слабительного действия. Очистительная клизма также выполняется в день операции. Накануне — пища только жидкой консистенции, последний прием пищи — не менее, чем за 8 часов до вмешательства. Также перед операцией могут быть назначены антибактериальные препараты, действие которых направлено на уничтожение имеющихся в кишечнике патогенных бактерий. Кроме того, может понадобиться временная отмена медикаментов, оказывающих влияние на свойства крови, поэтому обо всех принимаемых препаратах следует поставить в известность врача.
Какие бывают виды проведения операции?
Резекция может быть проведена методом лапаротомии; открытая операция позволяет определить состояние брюшной полости, обнаружить возможные изменения тканей в зоне опухоли, что обеспечивает полное удаление злокачественных клеток в пределах не затронутых процессом тканей. На начальных стадиях болезни возможно проведение лапароскопии, при этом методе период реабилитации короче, после заживления на коже живота практически не заметно следов операции.
Есть ли у передней резекции прямой кишки недостатки?
При операции формируется анастомоз, обеспечивающий непрерывность кишечника, однако при низкой резекции он располагается вблизи заднего прохода. Для исключения возможности попадания каловых масс в зону анастомоза в ходе хирургического вмешательства формируется временная стома — конец кишки выводится на переднюю брюшную стенку. После заживления анастомоза, как правило, спустя пару месяцев, проводится закрытие стомы — восстановительная операция, благодаря которой для пациента становится возможным опорожнение естественным путем.
Существует ли риск осложненийпри передней резекции прямой кишки?
В ходе операции теоретически существует риск развития кровотечения или повреждения близлежащих органов, однако проведение вмешательства опытными хирургами сводит к минимуму вероятность подобных осложнений. В ранний послеоперационный период существует риск развития дыхательной и сердечно-сосудистой недостаточности, тромбоэмболических осложнений, поэтому в нашей клинике в первые дни после проведенной операции пациенты находятся под постоянным наблюдением хирургов. Осложнения в результате недостаточности швов анастомоза могут вызвать появление абсцесса или флегмоны в забрюшинном пространстве или параректальной клетчатке. Кроме того, есть риск формирования каловых свищей, перитонита. Во избежание подобных осложнений операцию лучше проводить в клинике, оснащенной современным оборудованием, также немаловажным является соблюдение всех рекомендаций лечащего врача.
Как проходит реабилитация?
С целью профилактики развития тромбоза и дыхательной недостаточности практикуется ранняя активизация пациента, поначалу это только переворачивания с боку на бок,но постепенно объем двигательной активности возрастает. Особое внимание должно уделяться питанию в послеоперационный период, на протяжении первой недели пища подается только жидкой консистенции, рацион расширяется постепенно. Госпитализация длится 7-10 суток. Для уменьшения напряжения брюшных мышц прооперированному больному рекомендовано ношение специального бандажа. В первый месяц после оперативного вмешательства следует ограничить употребление в пищу продуктов, содержащих клетчатку. Кроме того, усилия пациента должны быть направлены на профилактику запоров. Первые два года рекомендованы осмотры врача каждые три месяца, затем каждые полгода. По прошествии 5 лет специалиста можно посещать раз в год.
Обезболивается ли операция по поводу передней резекции прямой кишки?
Операция проводится под общей анестезией, вид которой определяется врачом-анестезиологом после обследования пациента. В нашей клинике используются препараты последнего поколения, поэтому развитие нежелательных реакций после наркоза исключено. В первые сутки мы практикуем круглосуточное наблюдение: пациент находится под контролем хирурга из операционной бригады, проводившей вмешательство, и анестезиолога.
Заболевания
Рак ободочной кишки
Рак ободочной кишки — злокачественная опухоль, которая развивается в одном из отделов ободочной кишки. В структуре онкологических патологий ему принадлежит 3-е место, лидируют рак сигмовидной и слепой кишки, остальные отделы поражаются реже. В большинстве случаев болезнь диагностируется у людей, перешагнувших 50-летний рубеж.
Рак прямой кишки
Рак прямой кишки — онкологическая патология, при которой клетки слизистой оболочки какой-либо части кишки перерождаются в злокачественные. Среди всех опухолей пищеварительной системы рак прямой кишки — один из часто встречающихся. Пациентами онколога чаще становятся люди в возрасте 40-60 лет, хотя в последние годы болезнь диагностируется даже у молодых. Но, несмотря на распространенность, болезнь чаще других злокачественных патологий заканчивается излечением больного. Причина — возможность диагностировать опухоль на ранней стадии благодаря ее локализации. Обнаружить образование можно при пальцевом или эндоскопическом исследовании при появлении первых признаков.
Записывайтесь на консультацию: +7 (495) 782-50-10
Альтернативные методики
Резекция сигмовидной кишки при раке
Сигмоидэктомия — резекция сигмовидной кишки — означает ее частичное или полное удаление, после чего формируется межкишечный анастомоз. Показанием к проведению операции являются: опухоли сигмы, дивертикулез, повреждение стенки…
Видеоколоноскопия
Видеоколоноскопия — наиболее информативный метод диагностики заболеваний толстого кишечника. В ходе исследования можно изучить тонус и сократительную способность кишок, а также обнаружить патологические очаги. Главное отличие…
Колоноскопия во сне
Колоноскопия во сне — безболезненный и эффективный метод диагностики, позволяющий обнаружить заболевания толстой кишки. Обследование выполняется с помощью специального эндоскопического оборудования — колоноскопа, представляющего…
Брюшно-анальная резекция прямой кишки
Брюшно-анальная резекция прямой кишки означает ее удаление, при этом возможно полное или частичное сохранение заднего прохода. Показанием к проведению хирургического вмешательства служит злокачественное образование, расположенное…
Брюшно-анальная резекция прямой кишки с низведением левых отделов ободочной кишки в анус
Резекция поперечно-ободочной кишки
Резекция поперечно-ободочной кишки проводится при опухолях, расположенных в ее средних отделах. При локализации злокачественного образования в краевых отделах рекомендовано проводить более обширное вмешательство. Также показанием…