О чем говорит симптом ласега
Помимо выяснения локализации и свойств боли при расспросе больного предполагаемые источники боли уточняют с помощью приемов диагностической ее провокации: пальпаторным и перкуторным выявлением болевых точек и зон, исследованием симптомов натяжения нервных стволов и корешков, изменением физического состояния тканей.
Все эти приемы сочетают с регистрацией защитных сокращений мышц, изменений пульса, потоотделения, пиломоторики, величины зрачков; кожно-гальванических показателей, плетизмо-, пневмо-, реовазо-, реоэнцефалограмм и др.(Б. С. Агте, 1966, 1972; Е. Н. Панченко, 1974, и др.). Изменения содержания в крови катехоламинов, ацетилхолина, их ингибиторов и других веществ, асимметрий регионарного лейкоцитоза, чувствительности кожи к УФО, гидрофильности тканей и другие пробы косвенно подтверждают наличие боли.
Болевые точки и зоны многочисленны, невропатологи не всегда точно знают их локализацию. Учитывая это, приводим краткое описание локализации ряда болевых точек и зон. Во избежание диагностических ошибок необходимо исследовать не только стандартные точки и зоны, но и окружающие ткани, выявляя максимум болезненности.
Симптомы натяжения. Диагностическое значение имеют симптомы Ласега, Бехтерева, Мацкевича, Дежерииа, Нери. Для их верификации и объективизации предложен ряд приемов исследования. Так, симптом Ласега можно проверять, отвлекая больного исследованием болевой чувствительности задней поверхности ноги от дистальных отделов к проксимальным (прием Розе), в положении стоя, лежа на животе. Мы иногда проверяем этот симптом, исследуя 3—4 раза коленный рефлекс в положении, соответствующем переходу от первой ко второй фазе симптома Ласега у данного больного.
Другие приемы объективизации боли. В случае шейного остеохондроза боль усиливается при вращении наклоненной вперед головы (симптом Фенца), давлении на голову, наклоненную к плечу (симптом Спурлинга—Сковилля), а уменьшается: при пассивном вытяжении головы (симптом разгрузки Бертчи—Роше). В дифференциальной диагностике омопериартрита используют симптом Лежара: боль в области плечевого сустава при закладывании руки за спину тылом кисти к противоположной лопатке.
При синдроме запястного канала боль провоцируется с помощью следующих тестов: флексорного (сгибание кисти под прямым углом на 45—60 с), экстензорного (ее разгибание), компрессионного (сдавление пальцами области запястного канала или плеча манжеткой на 1—2 мин до уровня систолического давления), элеваторного (поднятие руки вверх на 1 мин).
При сакроилеите боль возникает при поднятии врачом бедер и таза лежащего вниз лицом больного (симптом ласточки), форсированном сгибании бедра (симптом Гейта), приведении и отведении врачом бедер лежащего на спине больного (симптом Макарова), поперечном сдавлении таза больного, лежащего на боку (симптом Кушелевского) и других способах смещения костей таза.
При корешково-оболочечных, в том числе дискогенных процессах, иногда боль или парестезии соответственно пораженному корешку выявляется перкуссией остистого отростка позвонка (симптом звонка, симптом остистого отростка Раздольского), сдавлением шейных вен (симптом ликворного толчка), осевой нагрузкой на позвоночный столб. В целях объективизации и градации боли предложены приспособления, основанные на дозированном давлении на болевые точки и зоны.
Симптом Ласега
Общие сведения
Ласега симптом из группы нарушения натяжения корешков называется еще «патологией подъема прямой ноги» характерен для нейропатии бедренного нерва и спинномозговых корешков, синдрома Гийена-Барр и т.д.
Симптом назван в честь французского врача Эрнеста Шарля Ласега, известного прочтениями лекций о душевных больных в Париже в 19-ом веке. Являясь представителем традиционной медицины, он предпочитал наблюдательную технику ведения больных над экспериментальной. Обнаруженный им симптом играет очень важную диагностическую роль в неврологии.
Схема соединения седалищного нерва со спинным мозгом
Методика выявления симптома Ласега
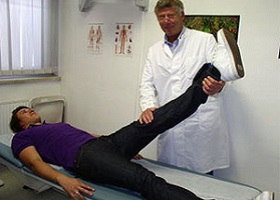
Во время обследования врач кладет больного на спину на кушетку и начинает плавно поднимать ногу испытуемого, сгибая в тазобедренном суставе и удерживая колено. Подъем ноги осуществляется максимум на 90° или до момента наступления болевых ощущений по ходу седалищного нерва. На этом этапе важно, чтобы больной четко определил под каким углом возникает боль. Истинный симптом Ласега в неврологии является важным показателем для отслеживания динамики течения болезни.
На следующем этапе медицинский работник должен согнуть ногу в колене и если боль прекращается, то симптом Ласега считается положительным, при возвращении в исходное положение – выпрямление ноги боль должна возобновляться. В противном случае – если острая боль не прекратилась, значит происхождение боли другое – она вызвана не натяжением поражённого спинномозгового корешка.
Патогенез
Так называемые симптомы «положения» и «натяжения» основаны на миофиксации пораженного подвижного сегмента – рефлекторной или подсознательной, которая возникает в результате раздражения рецепторов, имеющихся в деформированных тканях. При этом может повышаться внутридисковое давление. В норме у нервов есть запас длины, хотя и ограниченный. Они способны перемещаться по отношению к близлежащим тканям в ложе фасций, поэтому натяжение нерва почти не возникает. Однако, если по тем или иным причинам развиваются патологические изменения в близприлегающих структурах – их фиброзное разрастание, деформация, то это может привести к чрезмерному перерастяжению нерва.
При подъеме ноги у людей в зависимости от величины угла (обычно на 70-90°) возникает боль в пояснично-крестцовом отделе и задней поверхности конечности, чаще — в области голени, подколенной ямки, бедер и ягодиц, ведь они действуют в такой ситуации как одно целое, при этом выпрямляется поясничный лордоз, включаются подвздошно-поясничные мышцы, сближаются остальные отделы позвоночника, что вызывает травмирование пораженных тканей или чрезмерное натяжение корешков седалищного нерва.
Классификация
В зависимости от степени выраженности проявлений положительный симптом Ласега бывает 3 типов:
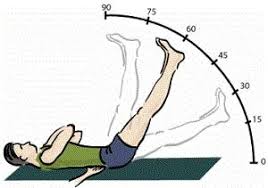
Определения угла подъема ноги при тестировании на симптом Ласега
Важно! У пожилых особ со слабой мускулатурой задней поверхности бедра может наблюдаться псевдоположительный симптом Ласега, который обычно выражается в виде болезненности в области мышц бедра.
Модификацию симптома Ласега есть возможность использовать для экспертных случаев:
Причины
Причиной симптома Ласега достаточно часто становится поражение нервов пояснично-крестцового сплетения, к примеру, в результате поясничного остеохондроза, грыжи, гематомы, абсцесса, болезни Бехтерева, радикулита, новообразований, синдрома грушевидной мышцы, тяжелого плода на позднем сроке беременности. Такие изменения очень опасны, так как могут привести к ущемлению седалищного нерва, параличу и инвалидности.
Ишиалгия при подъеме ноги также может возникать в результате органических поражений седалищного нерва, вызванных сахарным диабетом, инфекциями или интоксикациями.
Симптомы
Симптом Ласега выражается в виде разной по силе и интенсивности боли, возникающей в ответ на подъем ноги, а также характеризуется защитными сокращениями различных групп мышц спины, таза, брюшной стенки, вегетативными реакциями.
При радикулопатии боль может напоминать люмбоишиалгию и иррадиировать (распространяться) по ходу пораженного корешка в направлении стопы. Кроме того возможно онемение конечности.
Анализы и диагностика
Ласега симптом имеет огромное клиническое значение в неврологии. Его оценка позволяет распознать природу происхождения и локализацию нарушений. Дополнительными методами диагностики обычно становится МРТ и рентген.
Лечение
Купирование симптома Ласега проводится в зависимости от природы заболевания, вызвавшего его. Как проявление болей в спине и радикулопатий чаще всего состояние требует покоя, применения нестероидных противовоспалительных препаратов и анальгетиков.
Если происходят частые рецидивы, проявляющиеся острыми приступами боли, то пациентам может понадобиться психологическая помощь в комплексе с терапией антидепрессантами.
Симптом Ласега
О чем говорит синдром Ласега в неврологии?
Пожалуй, каждого из нас не раз заставала врасплох боль в спине. Чаще всего мы списываем ее типичный остеохондроз, а все лечение сводится к применению мазей и обезболивающих, ведь занятому современному человеку некогда искать причины недуга.
А между тем, в 21 веке боль в спине заняла первое место пьедестала почета среди потери трудоспособности и обогнав около трехсот других заболеваний. К тому же она значительно помолодела и теперь является частым гостем у пациентов около 30 лет. По статистике лидирует боль в поясничном отделе позвоночника. В качестве основных ее источников были установлены остеоартроз и миогенные нарушения, такие как спазмы, микротравматизация, ишемия паравертебральных мышц. Только 5% случаев может иметь патологию межпозвонковых дисков.
Сегодня речь пойдет о синдроме Ласега (Lasegue), лечение которого имеет ряд особенностей. Так, например, симптом Ласега при остеохондрозе поясничного отдела позвоночника имеет ряд показателей, которые помогут предотвратить нежелательные последствия.
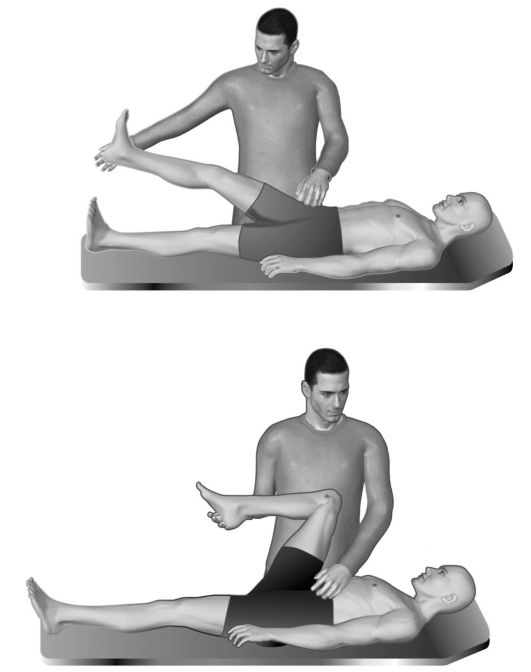
Симптом Ласега считают болезненность, возникающую в случае натяжения седалищного нерва, либо его корешков. Она вызывается при постепенном и медленном подъеме выпрямленной ноги, лежа на спине и локализуется в той области, где есть поврежденные корешки. Иначе его еще называют «патология подъема прямой ноги». Открыл симптом французский врач Эрнест Шарль Ласега, который ввел эту наблюдательную технику. Нельзя не отметить, что впоследствии она сыграла важную диагностическую роль в неврологии. Ведь порой установить верный диагноз довольно сложно, потому что пациенты не способны объективно оценить свои болевые ощущения и часто преувеличивают. Здесь на помощь приходят симптомы натяжения как признаки многих неврологических заболеваний позвоночника, которые проявляются спазмами мышц и вызывают острую боль. Оценка симптома Ласега позволяет распознавать природу происхождения и места локализации нарушения.
Причины возникновения данного симптома
Итак, положительный симптом Ласега. При каких заболеваниях он чаще всего проявляется?
Если верить практическим исследованиям, причиной симптома Ласега чаще всего оказывается поражение нерва пояснично-крестцового сплетения, к примеру, в результате таких заболеваний, как поясничный остеохондроз, грыжа, радикулит, наличие новообразований, а также тяжелый плод на позднем сроке беременности.
В норме у нервных окончаний имеется хороший запас длины. Они способны перемещаться по отношению к близлежащим тканям и натяжение нерва почти не возникает. Но, если отмечается развитие патологических изменений в структурах, например, фиброзное разрастание, деформация, то это может привести к перерастяжению нерва.
Еще одной причиной может стать органическое поражение седалищного нерва. Вызвать его могут сахарный диабет, различные инфекции и интоксикация.
Симптомы и классификация
Симптом Ласега определяется при натяжении и выражается в виде боли и интенсивности разной силы, возникающей в ответ на подъем нижней конечности.
Боль может напоминать прострелы при люмбоишиалгии и распространяться в область стопы. Также, может определяться такой симптом, как онемение нижних конечностей.
Поднятие прямой ноги бывает болезненным при патологии.
Так, в положении на спине, когда нижние конечности лежат на поверхности, седалищный нерв и его корешки абсолютно расслаблены боль не проявляется.
Если нижняя конечность поднимается с согнутым коленом, седалищный нерв и его корешки все еще не натянуты как следует.
А вот, если нижняя конечность поднята с разогнутым коленом, седалищный нерв, который теперь должен иметь большую длину, растягивается по нарастающей и в случае патологии обязательно вызовет боль.
В зависимости от характера боли и ее проявления различают три типа положительного симптома Ласега.
Диагностика выявления синдрома Ласега
Болевой синдром повсеместно отвечает мышечным спазмом в ответ на боль. Спазмы мышц в купе с имеющимися проблемами позвоночника приводит к блокировке нервных корешков и их натяжению. Резкие движения в этом случае повреждают нерв.
В случае болевого синдрома пояснично-крестцовой зоне становится задействованным седалищный нерв – самый большой нерв нижней конечности. В этом случае может определяться положительный симптом Ласега с двух сторон или изолированно с одной стороны.
Удобство определения симптома Ласега в градусах заключается том, что по величине угла можно определять степень изменений позвоночника (чем он меньше – тем больше степень проблемы). Впоследствии по увеличению угла можно определить траекторию лечения заболевания и его эффективность.
Как же проходит процесс диагностики?
Проверка на наличие симптома проводится только врачом невропатологом. Показанием для исследования являются жалобы на дискомфорт в области поясницы, ягодиц, мышц бедра при движении. Во время обследования больного просят прилечь на спину. Врач поднимает пациенту ногу, сгибая в тазобедренном суставе и удерживая колено. Подъем ноги, как правило, осуществляется максимум на 90°либо до момента наступления болевых ощущений по ходу седалищного нерва. При проведении теста весьма важно, определить под каким углом проявит себя боль.
Далее медицинский работник должен согнуть ногу пациента в колене и, в случае, если боль прекратится, то симптом Ласега можно считать положительным. После возвращения в исходное положение – выпрямление ноги боль должна возобновляться.
В случае, если острая боль не прекратилась, значит происхождение боли другое. Она вызвана не натяжением поражённого спинномозгового корешка, а заключается в других причинах.
При проведении теста обязательно нужно соблюдать предосторожности:
С другой стороны, растяжение всегда будет сопровождаться болезненными ощущениями при ущемлении нервного корешка в межпозвоночном отверстии или его дополнительного вытяжения из-за выпуклости грыжи диска. Это положительный симптом Ласега, который обычно очевиден при подъеме ноги менее чем на 60°.
Фактически по достижении 60° сгибания симптом Ласега не достоверен, так как седалищный нерв максимально растягивается при сгибании под 60°. Следовательно, боль может себя проявить при сгибании на 10°, 15°, 20°, что позволяет судить о симптоме Ласега и даже давать количественную характеристику.
Следует отметить, что у пожилых граждан наблюдается слабая мускулатура задней стороны бедра. Поэтому тест может диагностировать отрицательный симптом Ласега, для которого характерна боль в области мышц бедра.
Диагностика симптома Ласега имеет огромное клиническое значение в неврологии. Его оценка позволяет распознать природу болей и нарушений, предотвратив при этом серьезные последствия. Дополнительными методами диагностики обычно становится МРТ и рентген. Как правило, к самым распространенным болезням, сопровождающимися синдромом Ласега считаются остеохондроз позвоночника, новообразования в районе седалищного нерва, наличие межпозвоночной грыжи и смещение диска, повреждение седалищного нерва и другие.
Как же помочь пациенту, страдающему от данного недуга? Следует учесть, что купировать симптом Ласега можно в зависимости от природы заболевания, вызвавшего его. При проявлении болей в спине чаще всего состояние пациента требует покоя в тандеме с применением нестероидных противовоспалительных препаратов и анальгетиков.
В острый период больному нужно обеспечить постельный режим. Лучше всего, его уложить на твердую постель, для этого под обычный матрас подкладывают деревянный щит. Применяют также местные средства: грелку, мешочек с горячим песком, горчичники, банки. Помогут снять боль и местные раздражающие средства, которыми являются разные обезболивающие мази для втирания в болевые участки кожи.
Если случаются частые рецидивы, характеризующиеся острыми приступами боли, то пациентам может понадобиться помощь психотерапевта в комплексе с терапией антидепрессантами.
В Центре лечения позвоночника и суставов – клинике Ткачева Епифанова созданы все условия для современной диагностики и лечения болей в спине различного генеза, в том числе, проявляющихся симптомом Ласега. Ознакомиться с методами диагностики и лечения можно здесь: https://temed.ru
В период реабилитации лучше всего помогут такие методы, как:
Особое внимание следует уделить поддержанию диеты и нервной системы. Причиной ее нарушения как раз может быть неполноценное и несбалансированное питание, поэтому очень важно, чтобы человек ежедневно потреблял все необходимые для жизнедеятельности витамины и полный объем калорий, соответствующий его росту, весу, полу и способу жизни. Чтобы улучшить свое состоянием диетологи рекомендуют:
Также очень важно соблюдать правильную позицию туловища и координированную работу мышц при подъеме и переносе тяжести. Необходимо, чтобы спина была выпрямлена, а позвоночный столб прочно упирался в таз. Это обеспечит равномерную нагрузку на межпозвонковые диски, и они не будут подвержены деформации.
Не следует переносить тяжести перед собой и подвергать организм переохлаждению. Это также может нанести вред здоровью и спровоцировать боли.
Важное профилактическое значение имеет и периодическое изменение положения тела во время работы.
При периодических болях, особенно в области поясницы, следует позаботиться о правильной организации рабочего места, устранении неудобной позы, выполнении разгрузочной физкультуры.
Эти, на первый взгляд, простые профилактические мероприятия позволят избежать неприятный последствий.
Квалифицированные специалисты Центра лечения позвоночника и суставов – клиники Ткачева Епифанова проконсультируют по любым вопросам лечения и профилактики болей в спине различного генеза, в том числе, проявляющихся симптомом Ласега.
Симптом Ласега (Lasegue)
Симптом Ласега — это болезненность, возникающая при натяжении седалищного нерва или одного из его корешков. Она вызывается при постепенном и медленном подъеме выпрямленной нижней конечности в положении пациента на спине. Вызванная болезненность такая же. как и спонтанная боль. т.е. локализуется в той же области, что и поврежденные корешки. Чарли (Charley) показал, что корешки спинномозговых нервов свободно проскальзывают через межпозвонковое отверстие и во время подъема вытянутой нижней конечности корешки вытягиваются из отверстий на расстояние до 12 мм на уровне пятого поясничного корешка (рис. 100). Следовательно, симптом Ласега можно интерпретировать следующим образом:
• в положении на спине, когда нижние конечности лежат на поверхности (рис. 101), седалищный нерв и его корешки абсолютно расслаблены;
• если нижняя конечность поднимается с согнутым коленом (рис. 102), седалищный нерв и его корешки все еще не натянуты;
• но если нижняя конечность поднята с разогнутым коленом (рис. 103), седалищный нерв, который теперь должен иметь большую длину, растягивается по нарастающей.
В норме нервные корешки свободно проходят через межпозвонковые отверстия, не вызывая боли, только в почти вертикальном положении (рис. 104) нижней конечности по задней поверхности бедра ощущается болезненность в результате растяжения седалищно-бедренных мышц у людей со сниженной гибкостью. Это ложнопозитивный симптом Ласега.
С другой стороны, при ущемлении нервного корешка в межпозвоночном отверстии или если он должен вытягиваться дополнительно из-за выпуклости грыжи диска, любое его растяжение будет болезненным при медленном подъеме нижней конечности. Это положительный симптом Ласега, который обычно очевиден при подъеме ноги менее чем на 60°. Фактически по достижении 60° сгибания симптом Ласега не достоверен, так как седалищный нерв максимально растягивается при сгибании под 60°.
Следовательно, боль может вызываться при сгибании на 10°, 15°, 20°, что позволяет судить о симптоме Ласега и даже давать количественную характеристику.
И вот что заслуживает внимания. Во время усиленного поднятия нижней конечности с выпрямленным коленом сила тяги, действующая на нервный корешок, может достигать 3 кг. Устойчивость нерва к растяжению в этой ситуации достигает 3.2 кг. Следовательно, если корешок ущемлен или относительно укорочен пролапсом, грубая манипуляция с ногой может привести к разрыву некоторых аксонов, что в результате может вызвать паралич. Он обычно непродолжителен, но может просуществовать и долгое время. Следовательно, нужно соблюдать предосторожности:
• с одной стороны, симптом Ласега нужно вызывать осторожно и сразу остановиться при появлении боли;
• с другой стороны, никогда нельзя вызывать симптом Ласега под действием общей анестезии, при отсутствии защитного болевого рефлекса. Это может произойти, если у пациента, лежащего на операционном столе, произошло сгибание бедра с разогнутым коленом. Хирург должен всегда персонально располагать пациента на столе и быть уверенным, что сгибание бедра сочетается со сгибанием колена, что расслабляет седалищный нерв и ущемленный корешок.
Механизм сдавления корешка спинно-мозгового нерва при грыже
• В первой стадии (рис.95) сгибание туловища вперед уменьшает высоту дисков впереди и увеличивает межпозвоночное пространство сзади. Вещество пульпозного ядра скатывается кзади, пересекая предшествующие этому разрывы фиброзного кольца.
• Во второй стадии (рис. 96) при поднятии тяжести усиление давления по оси разрушает диск и сильно выдавливает его ядро назад до тех пор, пока оно не достигнет задней продольной связки.
• В третьей стадии (рис.97) при почти выпрямленном туловище канал, проделанный грыжевым выпячиванием. закрывается под давлением позвоночных пластинок, а грыжа остается ущемленной под задней продольной связкой. Это вызывает острую боль в пояснице, или люмбаго, которое соответствует начальной стадии люмбоишиалгии.
Это начальное острое люмбаго может пройти спонтанно или под влиянием лечения, но в результате повторных травм грыжевое выпячивание будет расти в размерах и выходить больше и больше в позвоночный канал. С этого момента оно вступает в контакт с корешком спинно-мозгового нерва, часто с одним из корешков, составляющих седалищный нерв (рис. 98). Фактически [ рыжа часто направлена назад и лате-рально. т.е. туда, где задняя продольная связка наиболее слабая, все более и более отдавливая корешок седалищного нерва, пока он не упрется в заднюю стенку межпозвонкового отверстия, сформированного сочленением между двумя суставными отростками, передней суставной связкой и задним краем желтой связки. С этого момента сдавленный корешок спинно-мозгового нерва будет вызывать боль в соответствующем корешку сегменте и, наконец.
вызовет нарушение рефлексов (снижение ахиллова рефлекса при сдавлении корешка (S1) и моторные нарушения, как при ишиасе с параличом.
Клиническая картина (рис. 99) зависит от уровня возникновения пролапса и сдавления корешка спинно-мозгового нерва.
• При возникновении грыжи (1) на уровне (L4 – L5) сдавливается пятый поясничный корешок (L5) и боль ощущается на задненаружной поверхности бедра, колена, наружной поверхности голени, голеностопного сустава и тыльной поверхности стопы до большого пальца.
• При грыже (2) на уровне (L5 – S1) сдавливается первый крестцовый корешок (S1) и боль ощущается по задней поверхности бедра, колена и голени, пятке и наружной поверхности стопы до мизинца.
Однако это соотношение между уровнем поражения и клинической картиной не абсолютное. Например, грыжа на уровне (L4 – L5) может лежать ближе к средней линии и сдавливать (L5) и (S1) или даже один (S1). И тогда хирургическое вмешательство на уровне (L5 – S1), сделанное в результате сильной боли на уровне (S1), оставляет нетронутым поражение. которое лежит сегментом выше. Сагиттальное сечение (рис.99) показывает, что спинной мозг заканчивается на уровне терминального конуса (СТ), на уровне второго поясничного позвонка. Ниже конуса твердая мозговая оболочка содержит только корешки спинно-мозговьх нервов в виде конского хвоста, которые попарно покидают спинно-мозговой канал на каждом уровне через межпозвонковые отверстия. Твердая мозговая оболочка заканчивается тупиком (D) на уровне третьего крестцового позвонка. Поясничное сплетение (PL), находящееся на уровне (L3 – L4 – L5), образует бедренный нерв (С). Крестцовое сплетение (PS), образованное пояснично-крестцовым стволом (LS) (L5 + анастомоз от L4) и состоящее из соединенных между собой отростков (S1-S2-S3). формирует вместе с бедренным нервом (С) большой и малый седалищные нервы (S).
Типы грыжи межпозвоночного типа
При осевой компрессии вещество пульпозного ядра может смещаться в различных направлениях. Если волокна фиброзного кольца еще достаточно прочны, то увеличение давления в межпозвоночном диске может вызвать разрушение позвонковых пластинок. Это соответствует межпозвоночной грыже (рис. 91).
Недавние исследования показали, что дегенерация волокон межпозвоночного диска начинается после 25 лет, отчего происходит разрыв волокон в пределах любого слоя. Следовательно, при осевой нагрузке вещество ядра может проникать через поврежденные волокна фибрнозного кольца наружу (рис. 92). Это проникновение вещества ядра может быть концентрическим, но чаще оно радиальное. Передний пролапс – самый редкий. Задний пролапс — наиболее частый, особенно в заднелатеральном направлении.
Следовательно, при разрушении диска (рис.93) часть вещества ядра выдавливается вперед, а чаще назад и таким образом может достичь заднего края диска и задней продольной связки (рис. 94). В итоге выдавленная часть (А) сначала остается прикрепленном к ядру, ущемляясь под задней продольной связкой (В). В этом случае ее еще возможно вернуть назад в пределы фиброзного кольца при тракции позвоночника. Но очень часто она проходит через заднюю продольную связку (С) и может даже лежать внутри позвоночного канала, т.е. формируя свободную грыжу диска (D), мигрирующую.
В других случаях содержимое ядра ущемляется под задней продольной связкой (К) и отделяется волокнами кольца, которые фиксируют его в положении. делающем невозможным возвращение к норме. Наконец, в некоторых случаях содержимое по достижении глубокой поверхности задней продольной связки выскальзывает вверх или вниз (F). Это называется подсвязочной грыжей.
Только в случае, когда грыжевое выпячивание давит на глубокую поверхность продольной связки так. что нерв растягивается, наблюдается боль внизу спины (люмбаго).
Наконец, сдавление нервного корешка грыжевым выпячиванием вызывает радикулярные боли, которые носят разные названия в зависимости от локализации. Например, боли в области седалищного нерва носят название ишиас. Также часто мы творим о пояснично-седалищной локализации болей (люмбо-ишиатический синдром), поскольку в начале заболевания радикулярные боли затрагивают и поясничную область, т.е. ишиас.
Межпозвоночное отверстие и канал спинно-мозгового нерва
Для понимания сущности заболеваний корешка спинно-мозгового нерва необходимы некоторые исходные знания по анатомии. Каждый корешок спинно-мозгового нерва (NR) покидает спинномозговой канал через межпозвонковое отверстие (рис. 88). Это отверстие (2) ограничено:
• спереди – задним краем межиозвонкового диска (1) и прилежащими частями тел позвонков;
• снизу – ножкой нижележащего позвонка (10);
• сверху – ножкой вышележащего позвонка (11);
• сзади — суставными отростками и их суставом (9). продублированными спереди капсулой (8) и наружным краем желтой связки (6). Эта связка покрывает капсулу сустава и слегка нависает над межпозвонковым отверстием (рис. 90).
В пределах отверстия (2) корешок пронизывает твердую оболочку. Рисунок 89 (вид снаружи) показывает. как корешок (3) сначала в пределах твердой мозговой оболочки (14) достигает ее внутренней поверхности (4) и пронизывает ее в определенной точке, т.е. канале корешка (5). Нерв должен обязательно пройти через эту точку, поддерживаемый твердой мозговой оболочкой.
На рисунке 90 (вид сверху) показаны все соотношения спинного мозга и позвоночного канала. Спинной мозг показан в разрезе, с серым веществом в центре и белым веществом на периферии, окруженный твердой мозговой оболочкой (4). лежит внутри позвоночного канала, покрытый:
• спереди – задней продольной связкой (12);
• сзади – желтой связкой (7).
Спереди от тела позвонка видна передняя продольная связка (13) в разрезе. Передний край суставов (9) окружен капсулой и усилен суставной связкой (8), продублированной продолжением желтой связки (6). Корешок спинно-мозгового нерва (NR). лежащий на ножке нижележащего позвонка (10). проходит через узкий тоннель, сформированным
• спереди – диском и задней продольной связкой:
• сзади – сочленением суставных отростков, покрытым расширением желтой связки.
Именно в этом месте межпозвоночного отверстия, образованного мощными нерастягивающимися элементами, корешок спинно-мозгового нерва подвергается опасности, и тут образуются межпозвоночные грыжи.
Объем ротации пояснично-грудного отдела позвоночника
Объем ротации пояснично-грудного отдела позвоночника в целом и на сегментарном уровне был неизвестен в течение длительного времени. Фактически довольно трудно зафиксировать таз и оценить ротацию грудного отдела, так как свободная подвижность плечевого пояса может приводить к ошибочным вычислениям. Недавние работы Грегерсона и Лукаса (Gregersen и Lucas) показывают точные значения. Под местной анестезией они имплантировали металлические пластинки в остистые отростки грудных и поясничных позвонков и измерили их угловое перемещение при помощи очень чувствительных электронных датчиков. Таким образом, они смогли измерить ротацию в грудино-поясничиом отделе во время ходьбы (рис. 85) и общую амплитуду в положениях стоя и сидя (рис. 86).
Во время ходьбы (рис. 85. левая половина рисунка) видно, что диск (D7-D8) остается на месте, тогда как в соседних дисках происходит максимальная ротация (правая часть рисунка). Следовательно, именно на этом стержневом уровне происходит ротация в наибольшем объеме, а но мере повышения или понижения она постепенно снижается, становясь минимальной в поясничном (0.3°) и верхнегрудном отделах (0.6°). Это показано на кривой (D). Таким образом, ротация поясничного отдела в два раза меньше, чем даже в наименее подвижных частях грудного отдела. Ранее мы рассматривали анатомические причины данного факта. При изучении общего объема ротации и максимальной вправо и влево (рис.85) эти авторы показали небольшое различие в значениях при измерениях в положении сидя (А) или стоя (D). В положении сидя эти значения ниже, так как таз легче зафиксировать в положении с согнутыми бедрами, что позволяет зафиксировать исходную фронтальную плоскость (F).
Для поясничного отдела объем подвижности вправо-влево всего 10°, что соответствует 5° в каждую сторону и составляет 1° на сегмент. Подвижность грудного отдела в целом значительно выше и достигает при вращении вправо-влево 85°-10°=75°, т.е. 37° в каждую сторону и около 3° на сегмент. Таким образом, несмотря на наличие грудной клетки, ротация грудного отдела позвоночника в четыре раза больше, чем поясничного отдела.
При сравнении двух кривых становится ясно, что ротация в положении стоя и сидя одинаковая. Есть только качественные различия между двумя кривыми. Так, кривая, соответствующая положению стоя, имеет 4 точки сгиба, в частности, точку сгиба в нижней части поясничного отдела позвоночника. где ротация более значительна в положении стоя, и такая же в переходной зоне, т.е. в грудопоясничном сочленении.
На практике невозможно имплантировать электроды в остистые отростки пациентов для изучения ротации грудино-поясничного отдела и нужно использовать старые клинические методы. Пациент сидит (рис.87) с фиксированными относительно грудной клетки лопатками. Затем его просят повернуть туловище в одну и другую сторону, при этом измеряется угол F между плечевой линией и фронтальной плоскостью. Здесь он составляет 15-20°. но не показывает максимальное значение односторонней ротации, которая, по Грегерсону и Лукасу, достигает 45°. Практически стабилизировать лопатки можно, положив руки на горизонтальный стержень. идущий на уровне лопаток. Плечевая линии будет в этом случае соответствовать стержню.
Объем бокового наклона в поясничном отделе позвоночника
Так же, как и при сгибании и разгибании, объем бокового наклона (рис.83) или наклон поясничного отдела изменяется персонально и с возрастом. В среднем он соответствует 20-30° в каждую сторону.
Амплитуды наклона (рис. 84, по Танзу (Tanz) были изучены сегмент за сегментом. Они уменьшаются с возрастом:
• достигают максимума между двумя и тринадцатью годами, когда она достигает 62° от средней линии в каждую сторону;
• между 35 и 49 годами она достигает только 31° в каждую сторону;
• между 50 и 64 годами — падает до 29°;
• а между 65 и 77 годами — до 22°.
Следовательно, после 13 лет амплитуда значительно снижается и стабилизируется на значении 30-35° в возрасте 35-64 года, а затем снижается опять до 20° после 65 лет. В среднем возрасте общий объем бокового наклона — около 60° — почти равен общему объему сгибания и разгибания поясницы. Важно отметить, что сегментарный объем бокового наклона на уровне L5 – S1 очень мал и резко снижается с 7° у детей до 1° у взрослых и неподвижности у пожилых. Сегментарный объем подвижности максимален между (L4) и (L5) и особенно между (L3) и (L4), где он достигает 16° у детей, 8° у взрослых и 6-7° у пожилых.
Объем сгибания и разгибания в поясничном отделе позвоночника
Объем этих движении изменяется персонально и с возрастом. Все представленные значения, следовательно. относительны. Тем не менее мы представляем следующие данные (рис. 80).
• Разгибание, сопровождаемое поясничным гиперлордозом, происходит в объеме 30°.
• Сгибание, сопровождаемое выпрямлением поясничного лордоза, происходит в объеме 40°.
Давид и Оллбрук (David и Allbrook) определили индивидуальные пределы разгибания и сгибания в каждом сегменте позвоночника (рис. 81, правый столбик таблицы) и общий объем флексии и экстензии (левый столбик) — 83°, т.е. близкий к объему, указанному выше.
Позвоночник в положении сидя и лежа
В положении сидя с использованием опоры на седалищные кости (рис. 73), как во время печатания, без опоры на спинку стула, вес тела воспринимается только седалищными костями, а таз находится в состоянии неустойчивого равновесия с тенденцией к наклону вперед, что ведет к поясничному гиперлордозу и усилению грудного и шейного изгибов. В результате мышцы плечевого пояса, особенно трапециевидная, которая подвешивает плечевой пояс и верхние конечности, вовлекаются в работу по стабилизации позвоночного столба. С течением времени эта позиция становится болезненной и приводит к состоянию, известному как синдром трапециевидной мышцы, пли синдром машинистки. В положении сидя с опорой на седалищную кость и бедра (рис.74), в положении дремлющего человека, согнутое тело поддерживается седалищными буграми и задней поверхностью бедер, даже иногда туловище может поддерживаться руками, лежащими на коленях. Таз наклоняется вперед, и усиление грудного изгиба ведет к уплощению поясничного. Тут руки работают как стабилизаторы, тело стабильно с использованием минимального мышечного усилия, и в таком положении можно даже уснуть (во всяком случае, задремать). Так как в этом случае разгружаются околопозвоночные мышцы, эта поза принимается больными, страдающими спондилолистезом.
В положении сидя с опорой на седалищные кости и крестец (рис. 75) тело смещено назад, покоясь на спинке стула, и поддерживается седалищными буграми. задней поверхностью крестца и копчиком. Таз наклоняется назад, поясничный изгиб уплощается. грудной изгиб усиливается, а голова может лежать на передней поверхности грудной клетки, приводя к инверсии шейного изгиба. Это еще одна поза для отдыха, при которой даже можно спать. но дыхание будет затруднено из-за сгибания шеи и давления на грудину со стороны головы. Эта поза затрудняет соскальзывание кпереди пятого поясничного позвонка и расслабляет задние мышцы позвоночника, уменьшая боль при спондилолистезе.
Положения лежа
Положение лежа с прямыми вытянутыми конечностями (рис. 76) наиболее приемлемо для отдыха. Поясничная мышца растянута и усиливает поясничный изгиб, увеличивая пустое пространство под поясницей.
В положении на спине с согнутыми коленями (рис.77) расслабление поясничной мышцы вызывает наклон таза назад с уплощением поясничного изгиба. Поясничный изгиб (талия) лежит на поддерживающей его поверхности, что приводит к еще большему расслаблению брюшных и остистых мышц.
В так называемом расслабленном положении (рис. 78) на кушетке с подушкой или на специальном кресле становится более выраженным грудной изгиб с уплощением поясничного и шейного изгибов. Если колени поддерживаются, а тазобедренные суставы согнуты, поясничная мышца и седалищно-поясничные мышцы расслаблены. В положении на боку (рис. 79) позвоночник становится изогнутым синусообразно. Исходя из нижней поясничной выпуклости, линия крестцовых ямок и плечевая линия соединяются в пространстве над объектом исследования. Грудной отдел позвоночника изгибается вверх. В этой позиции не все мышцы расслаблены, что вызывает респираторные проблемы во время анестезии.
Что касается положения лежа на животе, то оно представляет все неудобства по сравнению с положением на спине (поясничный гиперлордоз), ухудшение респираторных затруднений из-за давления на грудную клетку. Брюшная стенка, оттесняющая внутренние органы к диафрагме, снижает экскурсию диафрагмы. что приводит в итоге к обструкции нижней части трахеи за счет секреции или аспирации. Многие используют эту позу для засыпания, но затем меняют ее. В общем, каждая позиция не сохраняется в течение долгого времени во время сна, и это позволяет успешно расслаблять различные мышечные группы и постоянно изменять точки опоры, поскольку известно, что постоянное давление на одну точку опоры более трех часов может привести к пролежням из-за нарушения кровоснабжения кожных покровов.
Асимметричные положения сидя и стоя. Позвоночник музыкантов
В греческой скульптуре заметна эволюция между куросом (рис. 66) (тип статуи юноши-атлета, обычно обнаженного, характерный образец древнегреческой пластики периода архаики), который находится в положении стоя, симметричен, без подвижности, является наследием египетского искусства. и Аполлоном Праксителя (рис. 67), подвижность которого оживляет мрамор или бронза. Именно зтот гениальный скульптор изобрел знаменитую праксителевскую позу, когда герой опирается на одну ногу, которая в итоге вдохновила все искусство ваяния. Задолго до наших военных греческие скульпторы изобрели позы «смирно» и «вольно».
Эта праксителевская поза используется очень часто в повседневной жизни, в особенности художниками и музыкантами. У скрипачей (рис. 68) положение таза чаще всего симметрично, но плечевой пояс приспосабливается к сильно асимметричной позе, вызывая также совершенно ненормальное положение шейного отдела позвоночника. У этих музыкантов довольно часто бывают функциональные проблемы, порой серьезно влияющие на их карьеру и требующие особенного переучивания у специалистов. Все струнные инструменты требуют довольно асимметричной позы. Гитаристы (рис.69) играют в асимметричной позе, затрагивающей не только плечевой пояс, но часто и тазовый, левая нога часто бывает поднята на носок.
Пианисты должны удобно расположить тазовый пояс, и для них очень важно правильно усесться перед инструментом:
• когда человек сидит на стуле на правильном рас-
стоянии от инструмента и на подобающей высоте, (рис. 70) на позвоночнике не бывает аномальных изгибов и плечевой пояс расположен так, что верхние конечности могут дотянуться до клавиатуры без усилий;
• если стул находится очень далеко от инструмента (рис. 71). позвоночник работает в анормальных условиях, и чтобы руки дотянулись до клавиш, позвоночник должен подвергнуться усилению грудного кифоза и шейному гиперлордозу. К тому же слишком удаленное положение рук приводит к усталости плечевого пояса. Даже если стул расположен правильно относительно инструмента, пианист должен сам контролировать поясничный изгиб своего позвоночника (рис.72), поскольку постоянный гиперлордоз может окончиться люмбаго.
В итоге легко догадаться, что у музыкантов, особенно у играющих на струнных инструментах, основополагающим правилом должно быть контролирование положения позвоночника. В результате усердное служение своей профессии может привести к закоренелым патологическим положениям, которые часто очень сложно исправлять путем порой длительного переучивания иод присмотром специалистов – кинезиотерапевгов. Позвоночник также очень важен для поддержания, так сказать, подвешивания плечевого пояса, который часто работает в условиях асимметрии. В таких условиях длительная неправильная поза может приводить к отчаянным результатам. Таким образом, музыканты должны зорко следить за здоровьем своего позвоночника.
Позвоночник в положении стоя в покое
Когда тело покоится симметрично на обеих нижних конечностях, сбоку видно, что поясничный отдел позвоночника (рис. 60) имеет изгиб, обращенный выпуклостью вперед, называемый поясничный лордоз (L).
Сзади он прямой (рис. 61). а если тело опирается на нижние конечности асимметрично (т.е. только на одну ногу) (рис.62), возникает изгиб, вогнутый в сторону поддерживающее конечности как результат наклона таза (Р) таким образом, что несущий тазобедренный сустав находится выше разгруженного.
Для компенсации этого бокового наклона поясницы грудной отдел позвоночника наклоняется в противоположном направлении, т.е. в сторону менее нагруженной ноги, и плечевая линия (Е) наклоняется в сторону несущего сустава.
Наконец, в шейном отделе возникает изгиб с вогнутостью в сторону нагруженной ноги, т.е. так же, как и поясничный изгиб.
В симметричном положении (рис. 61) линия плеч (Е) горизонтальна и параллельна линии таза (Р). которая проходит через крестцовые ямки, всегда хорошо визуализируемые.

В конце сгибания позвоночник стабилизируется только за счет пассивного действия позвоночных связок (L), прикрепляющихся к тазу, который наклоняется за счет действия седалищио-бедренных мышц (IJ).
При выпрямлении тела (рис.64) порядок вовлечения мышц прямо противоположный: сначала вовлекаются седалищно-бедренные (IJ). затем ягодичные (G) и, наконец, поясничные и грудные мышцы (D).
В положении стоя (рис. 60) есть небольшой наклон вперед, который контролируется тоническим сокращением задних мышц туловища: трицепс голени (двуглавая мышца голени + камбаловидная мышца) (Т), седалищно-бедренная мышца (IJ). ягодичная мышца (J) и остистые мышцы (D) вместе с мышцами живота в расслабленном состоянии, шейными мышцами (С). Часто на пляже мы можем наблюдать девушек астеничного телосложения (рис.65) – мышцы живота расслаблены (1). позволяя животу выдаваться вперед. грудь впалая (2), голова смещена кпереди (3) Все изгибы позвоночника более ярко выражены: поясница впалая из-за гиперлордоза, спина округлая (5) из-за преувеличенного кифоза, задняя часть шеи более изогнута из-за шейного гиперлордоза. В этом случае лечение очень простое – увеличить мышечный тонус! Сокращать седалищно-бедренные мышцы и напрягать ягодицы, расправить плечи, откинуть их назад, чувствуя напряжение мышц спины, и смотреть вперед на горизонт… И никакой вялости!
Нагрузка на позвоночник при наклоне в перед
Во время наклона вперед (рис. 57) происходит значительное влияние на пояснично-крестцовый диск. Фактически вес верхней части тела и головы воздействует через центр тяжести (Р), расположенный непосредственно перед десятым грудным позвонком. Вес (P1), приложенный к концу длинного плеча рычага с точкой вращения на уровне пульпозного ядра (L5 – S1). Эта сила компенсируется сокращением остистых мышц (S1) на короткое плечо рычага, которое в 7-8 раз короче длинного с усилием, которое должно превышать (Р1) в 7-8 раз. Сила, воздействующая на пояснично-крестцовый диск, равна сумме сил (Р1) и (S1). Она тем больше, чем более человек наклоняется вперед, а особенно увеличивается. когда человек несет вес в руках. Для подъема веса и 10 кг с согнутыми коленями и телом в вертикальном положении сила (S1), развиваемая остистыми мышцами, достигает 141 кг. Подъем такого же веса в К) кг, но с выпрямленными коленями и телом, наклоненным вперед, требует приложения силы в 256 кг. Если этот же вес нести на вытянутых руках, (S1) будет равна 363 кг. Вероятно, что сила, действующая в это время на пульпозное ядро, варьируется от 262 до 726 кг, достигая даже 1200 кг, что превышает максимальное значение силы, необходимой для разрушения межпозвонкового диска (800 кг у лиц младше 40 лет, 450 кг у пожилых).
Это кажущееся противоречие можно объяснить двумя фактами.
• Во-первых, вся сила целиком, приложенная к межпозвоночному диску, не воздействует только на пульпозное ядро. Начемсон (Nachemum) показал, что при приложении силы она распределяется следующим образом: 75% на ядро и 25% на фиброзное кольцо.
• Во-вторых, все туловище (рис.58) вовлекается в процесс снижения давления на пояснично-крестцовый диск и нижние поясничные диски посредством механизма «брюшного усилия», или пробы Вальсальвы (Valsalva). Этот механизм сочетает закрытие голосовой щели (G) и всех отверстий брюшины (F), закрытие заднего прохода и сфинктера моченого пузыря, что превращает грудино-брюшную полость в закрытую полость (А+Т). Благодаря сокращению мышц выдоха, особенно мышц живота (Dr), давление внутри полости значительно повышается и играет роль твердой опоры, лежащей впереди от позвоночного столба и передающей прилагаемые силы на костный таз и промежность. Этот механизм, используемый штангистами, снижает давление на уровне дисков: на 50% для дисков (D12-L1) и на 30% для пояснично-крестцового диска. По этой же причине сила натяжения остистых мышц, (S2) снижается на 55% Этот механизм очень важен для защиты позвоночника, но действует только в течение очень короткого времени, так как вызывает полное апноэ, которое ведет к значительным сердечно-сосудистым нарушениям:
• венозной гипертензии головного мозга;
• снижению венозного оттока сердца;
• снижению капиллярного кровотока в альвеолах легких;
• повышению сосудистой резистентности в малом круге кровообращения.
Этот механизм предполагает целостное взаимодействие мышц живота, возможность закрытия голосовой щели и других брюшинных отверстий. Отклонение венозной циркуляции путем оттока через околопозвоночное венозное сплетение создает гипертензию спинно-мозговой жидкости.Таким образом, поднятие больших тяжестей может быть только непродолжительным и интенсивным Для снижения силы, действующей на межпозвоночный диск, лучше поднимать вес, когда туловище в вертикальном положении, чем при наклоне вперед. Такой совет может быть дан людям, страдающим межпозвоночной грыжей.
Один из вариантов пробы Вальсальвы, используемый моряками иод водниками, заключается в закрытии рта и ноздрей (N) путем зажатия именно их, а не голосовой щели, что увеличивает давление в грудино-брюшной полости.
Одновременно. при глотании, евстахиевы трубы (К) открываются, что увеличивает давление во внутреннем ухе, что в итоге создает равновесие с внешним давлением, действующим на барабанные перепонки.
Роль третьего поясничного и двенадцатого грудного позвонков
Научные работы А. Дельмаса (Д. Delmas) пролили свет на функциональное значение некоторых позвонков (рис. 32, 33. по А. Дельмасу) в вертикальном положении.
Уже давно известно, что пятый поясничный позвонок имеет клиновидную форму: он обеспечивает связь между более или менее горизонтально расположенным крестцом и вертикальным позвоночным столбом. Однако функция третьего поясничного позвонка (L3) только начинает проясняться (рис. 32). Этот позвонок имеет наиболее развитую заднюю дугу, поскольку является связующим звеном между мышцами:
• с одной стороны, поясничными пучками длиннейшей мышцы груди, идущими к тазовой кости, прикрепляющимися к поперечным отросткам третьего поясничного позвонка:
• с другой стороны, поднимающимися к грудному отделу позвоночника волокнами межостистой мышцы, самое нижнее прикрепление которой находится как раз на остистом отростке третьего поясничного позвонка.
Также (рис.33) третий поясничный позвонок смещается назад под действием силы тяги мышц, прикрепляющихся к крестцу и подвздошной кости, что служит точкой приложения действия мышц спины Таким образом, третий позвонок играет главную роль осевого стержня, реле в статике позвоночника, более того, он расположен на вершине поясничного лордоза, его площадки параллельны друг другу и горизонтальны. Это первый действительно подвижный позвонок в поясничном отделе, поскольку ясно, что четвертый и пятый позвонки очень сильно фиксированы связками к тазовой кости и к крестцу и образуют скорее статичную переходную, нежели динамичную ступень между позвоночником и тазом. Двенадцатый грудной позвонок (D12) создает точку сгиба между грудным кифозом и поясничным лордозом. Это позвонковый шарнир, положение тела которого очень важно по отношению к задней позвонковой дуге, позади которой прикрепляются межпозвоночные мышцы. А. Дельмас сравнивает этот позвонок с «настоящей коленной чашечкой позвоночника».
Задние мышцы туловища
Он состоит из остистых мышц, которые прикрепляются непосредственно к позвоночнику (рис. 28 и 29). поэтому они называются околопозвоночные мышцы. Чем глубже расположены их пучки, тем они короче.
• Поперечно-остистая мышца (1) состоит из пластинок. расположенных, как черепица на крыше (на рисунке показана только одна пластинка). По Троларду (Trolard), волокна идут косо вниз и кнаружи от пластинки позвонка к поперечным отросткам четырех нижележащих позвонков. По Винклеру (Winckler), волокна идут от пластинок и остистых отростков четырех вышележащих позвонков к поперечным отросткам каждого нижележащего позвонка.
• Межостистые мышцы (2), которые расположены с каждой стороны от срединной линии и соединяют соседние остистые отростки (на рисунке показана только одна мышца).
• Остистая мышца (3), веретенообразная, лежит по бокам от межостистой мышцы и сзади от поперечно-остистых. Она прикрепляется снизу к остистым отросткам двух верхних поясничных позвонков и двух нижних грудных позвонков и оканчивается, вплетаясь в остистые отростки первых десяти грудных позвонков. Самые глубокие волокна — наиболее короткие.
• Длиннейшая грудная мышца (5), лежащая латерально от остистой мышцы, идет в составе задней стенки грудной клетки, вплетаясь в 10 нижних ребер (боковые или реберные волокна) и в поперечные отростки поясничных и грудных позвонков (медиальные волокна или поперечные).
• Подвздошно-реберная мышца груди (6), толстая мышца в форме призмы, которая лежит сзади и латерально от вышеперечисленных мышц. Она составляет часть задней стенки грудной клетки, отдавая волокна, вплетающиеся в нижние 10 ребер на задней поверхности около реберных углов. Эти волокна продолжаются в другие, идущие вверх к поперечным отросткам нижних пяти шейных позвонков. В нижней части туловища все эти мышцы смешиваются, формируя общую мышечную массу поясницы (6), которую видно справа на рисунке 29. Они прикрепляются к глубокой части толстого сухожильного растяжения, которое поверхностно продолжается в апоневроз широчайшей мышцы спины (7).
Он состоит (рис. 29) только из задней и нижней зубчатой мышцы (4), лежащей сразу позади околопозвоночных мышц и покрытой слоем широчайшей мышцы. Она берет начало от остистых отростков первых трех поясничных позвонков и двух нижних грудных позвонков и идет косо вверх и латерально, вплетаясь в нижний край и боковую поверхность трех или четырех нижних ребер.
Он состоит из широчайшей мышцы спины (7). которая поднимается от толстого поясничного апоневроза. Ее косые волокна, направленные косо вверх и латерально, покрывают все околопозвоночные мышцы и дают начало мышечным волокнам, следующим косо вниз и наружу. Поясничный апоневроз в целом имеет форму ромба с вертикальной длинной осью с мышечными волокнами, формирующими широкий листок, покрывающий заднебоковую часть основания грудной клетки на пути прикрепления к плечу.
Действие задних мышц связано исключительно с разгибанием поясничного отдела позвоночника. При фиксированном крестце они сильно тянут кзади поясничный и грудной отделы позвоночника в пояснично-крестцовом и грудопоясничном сочленениях.
Кроме того, они подчеркивают поясничный лордоз, так как они образуют частичные или целые струны дуги, образованной поясничным отделом. Не совсем корректно будет сказать, что они выпрямляют позвоночный столб в поясничном отделе. Они тянут его назад и увеличивают изгиб.
Мышцы тела на поясничном уровне
Эта группа мышц состоит из трех слоев. Глубокий слой включает в себя такие мышцы, как:
• поперечно-остистая мышца (1). которая заполняет большой сектор между сагиттальной плоскостью остистых отростков и фронтальной плоскостью поперечных отростков, близко прилегая к позвонковым пластинкам;
• длиннейшая мышца (2). которая покрывает предыдущую мышцу и выходит за ее пределы латерально;
• мышца, выпрямляющая позвоночник (3), объемная мощная мышца, расположенная снаружи от предыдущей;
• наконец, межостистая мышца (4), прикрепляющаяся к остистым отросткам, расположена кзади от поперечно-остистой мышцы и длиннейшей мышцы.
Эти мышцы формируют большую массу, которая заполняет околопозвоночные пространства; отсюда название — околопозвоночные мышцы. Снаружи мышцы разделены поясничной бороздой, которая соответствует линии остистых отростков. Промежуточный слой состоит из задней и нижней зубчатых мышц (5).
Поверхностная группа представлена в поясничном отделе одной единственной мышцей – широчайшей мышцей спины (6). Она начинается очень толстым поясничным апоневрозом (7). который прикрепляется к линии остистых отростков. Эта мышца (6) формирует толстую массивную оболочку для всей заднебоковой части поясничной области.
Квадратная мышца поясницы (8). прикрепляющаяся к последнему ребру, верхушкам поперечных отростков поясничных позвонков и подвздошному гребню.
Поясничная мышца (9) представляет собой большой сектор, сформированный латеральными поверхностями тел поясничных позвонков и поперечными отростками.
Мышцы брюшной стенки
Их можно разделить на две группы:
• прямые мышцы живота (13). расположенные спереди, по обе стороны от срединной линии;
• три широкие мышцы живота. Они формируют переднелатеральную стенку брюшины и расположены следующим образом из глубины наружу: поперечная мышца живота (10), внутренняя косая мышца живота (И) и наружная косая мышца живота (12).
Впереди эти мышцы формируют апоневроз, из которого происходит фасция прямой мышцы и белая линия следующим путем: апоневроз внутренней косой мышцы живота расщепляется у наружного кран прямой мышцы живота на два фасциальных листка – поверхностный (14) и глубокий (15). которые окружают прямую мышцу. По средней линии эти листки пересекаются, формируя мощный шов – белую линию живота (16). Передний и задний листки фасции прямой мышцы усиливаются сзади апоневрозом поперечной мышцы, а впереди — апоневрозом наружной косой мышцы живота. Такое строение только в верхней части живота: что происходит в нижней части, мы рассмотрим позже. Латерально-позвоночные мышцы и широкие мышцы живота ограничивают брюшную полость, внутри которой находятся поясничный отдел позвоночника (20) и большие околопозвоночные сосуды: аорта и нижняя полая вена, которые не показаны на рисунках.
Брюшная полость (18), собственно говоря, ограничена брюшиной (21) (красного цвета), которая покрывает заднюю поверхность прямых мышц, глубокую поверхность широких мышц и заднюю стенку брюшной полости, к которой кренятся забрюшинные органы: почки, покоящиеся в рыхлой жировой ткани – забрюшинном пространстве (19). Между париетальной брюшиной и брюшной стенкой лежит тонкий фиброзный листок — поперечная фасиия (17)
Подвздошно-поясничные связки и подвижность пояснично-крестцового сустава
• верхний пучок (1), также называемый верхним подвздошно-поперечным поясничным пучком. Прикрепляется к вершине поперечного отростка четвертого поясничного позвонка и идет вниз, латерально и назад, вплетаясь в подвздошный гребень;
• нижний пучок (2), также называемый нижним подвздошно-поперечным поясничным пучком. Прикрепляется к вершине и к нижнему краю поперечного отростка пятого поясничного отростка и идет латерально и вниз, вплетаясь в подвздошный гребень спереди и медиальнее верхнего пучка. Иногда можно выделить две подгруппы:
• строго подвздошный пучок (2);
• крестцовый пучок (3), который идет более вертикально и немного кпереди, прикрепляясь в передней части крестцово-подвздошного сустава и к самой наружной части крыла крестца.
Эти пояснично-подвздошные связки натягиваются или расслабляются в зависимости от движении в крестцово-подвздошном суставе и. следовательно, помогают ограничивать эти движения:
• Во время латерофлексии (рис. 25) пояснично- подвздошные связки натягиваются на противоположной стороне, ограничивая движение с углом в 8° четвертого поясничного позвонка по отношению к крестцу. А связки на стороне наклона расслабляются.
• Во время сгибания и разгибания (рис.26, вид сбоку, подвздошная кость прозрачная) можно выделить:
— из нейтрального положения (N) при сгибании (К) верхний пучок подвздошно-поясничной связки (красного цвета) натягивается, так как идет косо вниз, латерально и кзади, тогда как при разгибании (Е) – расслабляется;
— с другой стороны, при сгибании (F). нижний пучок подвздошно-поясничной связки (синего цвета) расслабляется, так как направлен слегка кпереди, но натягивается при разгибании (К).
В целом движения в крестцово-подвздошном суставе резко ограничены натяжением пояснично-подвздошных связок. Учитывая все это, латерофлексия более ограничена этими связками, чем сгибание и разгибание.
Крестцово-поясничный сустав и Спондилолистез
Если рассмотреть сверху (рис. 22), нижние суставные отростки (L5) точно подходят к верхним суставным отросткам (S1). и сдвигающая сила (G’) стремится прижать отростки (L5) к верхним отросткам крестца, которые сопротивляются этой силе сжатия. следуя обратной силе (R). Линии этих сил проходят через обязательную точку пути, расположенную на перешейке позвонка (рис.21), которая является частью позвонковой дуги и лежит между верхним и нижним суставными отростками. Если этот перешеек поврежден или сломан, это состояние называется спондилолиз. Так как позвонковая дуга не удерживается более сзади верхними суставными отростками крестца, тело (L5) соскальзывает вперед и вниз. давая развиться спондилолистезу. Единственные структуры, которые теперь удерживают (L5) на крестце и предотвращают дальнейшее скольжение:
• с одной стороны, пояснично-крестцовый диск с натянутыми косыми связками:
• с другой – околопозвоночные мышцы, которые находятся в постоянном натяжении, создавая болезненность в месте спондилолистеза.
Степень сползания можно измерить по степени на висания нижней площадки (L5) над передним краем (S1).
На рентгенограмме в косой проекции (рис.23)
видно классическое изображение «маленькой собачки»:
• мордочка сформирована поперечными отростками;
• глаз — концом ножки;
• ухо — верхним суставным отростком;
• передняя лапа — нижним суставным отростком;
• хвост — пластинкой и противоположным верхним суставным отростком:
• задняя лапа — противоположным нижним суставным отростком;
• тело — тремя четвертями противоположной пластинки.
Важно отметить, что шею собачки представляет только перешеек позвонка. Если перешеек сломан, шея собаки пересечена. Это подтверждает диагноз спондилолиза и позволяет определить сползание (L5), видимое на боковом снимке.