Желтуха: причины, симптомы, диагностика, лечение
Желтухой называют синдром, при котором кожа, слизистые и белки глаз окрашиваются в желтый цвет. Это не самостоятельное заболевание, а только проявление какой-то патологии. Причины развития желтухи могут быть совершенно различными.
Что вызывает желтуху?
Желтуха возникает, когда в крови слишком много билирубина. Он может быть повышен из-за множества факторов: нарушений в работе печени, нарушения оттока желчи (сама желчь содержит билирубин) из желчного пузыря и желчных протоков, нарушений крови, в которой распадается слишком много эритроцитов, содержащих билирубин.
Билирубин – вещество желтого цвета, образующееся при расщеплении красных кровяных телец, переносящих кислород по телу. Когда эритроциты умирают, печень фильтрует продукты их распада из кровотока. Но при патологиях (болезни самой печени и желчевыводящих путей, повышенном разрушении эритроцитов) печень может не успевать за этим процессом, билирубин накапливается, и кожа, склеры глаз и слизистые приобретают желтый цвет.
Сдать анализы на билирубин в СИТИЛАБ
Виды желтухи
Существует несколько видов желтухи, и в зависимости от этого отличается механизм повреждений.
Симптомы желтухи
Из названия синдрома ясно, что представляет собой главный симптом. При желтухе желтеют белки глаз, кожа и другие ткани человеческого тела. Что интересно, по оттенку желтого можно предположить вид желтухи. При гемолитических желтухах кожа становится бледной и приобретает светло-желтый, лимонный оттенок. При печеночных – оранжевый. При механических желтухах кожа темнеет, становится землистого, зеленоватого цвета.
Желтуха, вызванная острым заболеванием, обычно сопровождается жаром, ознобом, болью в животе, гриппоподобными симптомами, темной мочой и светлым стулом.
Если желтуха развивается в результате хронической патологии, могут быть такие симптомы, как потеря веса или кожный зуд. Желтуха, вызванная онкологическим заболеванием поджелудочной железы или желчных путей, может сопровождаться болью в животе.
Желтуха у детей
Частое явление – желтуха новорожденных. Как и у взрослых, детская желтуха связана с повышенным уровнем билирубина в крови, однако в преобладающем большинстве случаев не несет серьезной угрозы для жизни или здоровья.
Желтуха – один из наиболее распространенных синдромов, с которыми сталкиваются новорожденные. По статистике, почти 60% доношенных детей и 80% рожденных раньше срока (до 37-й недели беременности) имеют при рождении желтуху различной степени. При этом 60-70% от этого числа сталкиваются с физиологической, а не патологической формой желтухи. И только у одного из 20 младенцев билирубин в крови настолько высок, что нуждается в лечении.
Симптомы желтухи новорожденных обычно развиваются через 2–3 дня после рождения и исчезают без лечения к 2-м неделям. В большинстве больниц проводится обследование детей на желтуху перед выпиской. Несмотря на то, что обычно желтуха у новорожденных проходит без медицинской помощи, при первых симптомах необходимо показать малыша врачу, чтобы специалист определил причину желтых склер или желтой кожи и дал индивидуальные рекомендации.
Желтуха часто встречается у новорожденных, потому что красные кровяные тельца младенцев быстрее разрушаются. Кроме того, печень новорожденного не полностью развита, поэтому она удаляет билирубин из крови не так эффективно, как у взрослого человека. Плюс – низкое содержание бактерий в кишечнике новорожденных также влияет на обмен билирубина, увеличивая его содержание в крови. Обычно к концу второй недели жизни малыша его печень начинает справляться с количеством билирубина, и показатель приходит в норму.
Лечение обычно рекомендуется только в том случае, если анализы показывают очень высокий уровень билирубина в крови ребенка. В особенно высоких количествах билирубин оказывает нейротоксическое действие – то есть может нанести вред мозгу ребенка. Степень повреждений зависит от продолжительности желтухи и степени, насколько повышен билирубин.
Чтобы снизить уровень билирубина у малыша, часто применяют фототерапию. Свет от специальной лампы падает на кожу и преобразует билирубин в форму, которая легче расщепляется печенью. В редких и тяжелых случаях применяется обменное переливание: кровь ребенка удаляется с помощью катетера и заменяется кровью от подходящего донора. Большинство младенцев хорошо реагируют на лечение, и уже через несколько дней их выписывают из больницы.
Желтуха у взрослых
Синдром Жильбера
Отдельно стоит выделить синдром Жильбера – распространенное наследственное заболевание, также известное как конституциональная дисфункция печени и семейная негемолитическая желтуха. Он не требует лечения, а многие врачи не считают его за заболевание и рассматривают как вариант нормы и индивидуальную особенность. Синдром Жильбера встречается у 1-5% населения, в зависимости от региона. Он связан с дефектом гена, который отвечает за выработку печеночного фермента. Благодаря этому ферменту связывается непрямой билирубин.
У трети носителей синдрома Жильбера патология не проявляет себя в течение всей жизни. Часто он переносится бессимптомно и обнаруживается только по результатам анализа крови на билирубин. Однако возможны и более выраженные симптомы: боль в правом подреберье, металлический привкус во рту, метеоризм, рвота, общая слабость и усталость, потеря аппетита, бессонница. Симптомы разнообразны, и часто пациенты с синдромом Жильбера сталкиваются со сниженным настроением, раздражительностью, тревожностью.
Специфическое лечение синдрома Жильбера обычно не проводится. Пациенту необходимо ограничивать количество жирных продуктов в рационе, придерживаться здорового образа жизни и посещать гастроэнтеролога – именно он занимается диагностикой и лечением данного заболевания.
Диагностика и лечение желтухи
Предварительный диагноз можно поставить уже по цвету кожи, однако повторим, что желтуха – не заболевание, а синдром. Поэтому вся дальнейшая диагностика после первичного осмотра будет направлена на выявление причины симптомов.
Лечение подбирается индивидуально, в зависимости от причин, вызвавших желтуху, состояния внутренних органов и результатов проведенных исследований. Желтуха имеет много видов и проявлений, и лечение ее также разнообразно.
Разными видами желтухи занимаются разные специалисты: терапевты, инфекционисты, гематологи, онкологи. Какой именно специалист станет основным лечащим врачом, будет понятно в результате обследования. Правильно начать обследование со сдачи лабораторных анализов и обращения к терапевту.
Почему у новорождённых повышается билирубин?
Повышенный уровень билирубина — причина желтушки новорожденных. Столкнувшись с этой проблемой, каждый родитель задает закономерный вопрос: почему у новорождённого повышается билирубин. Медцентр КИМ подготовил для вас материал, который даст ответ.
Билирубин — что это?
Билирубином называют вещество, которое появляется в организме естественным образом. Оно является продуктом распада гемоглобина. Сам гемоглобин — это компонент эритроцитов крови, его задача — насытить ткани нашего организма кислородом. Эритроциты живут в организме 3-4 месяца, после чего разрушаются вместе с гемоглобином. В этот момент в кровь попадает свободный или непрямой билирубин.
Хотя билирубин образуется в организме естественным образом, он находится в токсичной жирорастворимой форме, поэтому тело стремится от него избавиться. Но раствориться в крови билирубин не может, поэтому организм сначала обрабатывает его особыми белками. Они связывают непрямой билирубин и превращают в водорастворимый, после чего он попадает в печень, которая воздействует на него, превращая в безопасный компонент. Далее вещество выводится обычным образом: с калом и мочой.
Почему билирубин повышается у детей?
Процесс обработки билирубина для взрослого человека незаметен. Он естественный, отработанный до мелочей. Но в теле младенца еще не все органы функционируют правильно — они только растут и развиваются. Кроме того, пока ребенок еще не родился, в его крови очень большая концентрация гемоглобина. Она необходима, чтобы обеспечить все ткани достаточным количеством кислорода, который поступает в организм непрямым способом, от мамы. Но после рождения столько белка уже не требуется, и он начинает разрушаться. Соответственно, растет и уровень общего билирубина.
Уровень билирубина после рождения резко повышается, но печень ребенка еще недостаточно хороша, чтобы переработать в короткие сроки такой объем токсичного вещества. Белков, связывающих и превращающих билирубин в водорастворимый, тоже не хватает. В итоге вещество оседает в подкожном жире, ожидая своего часа. Вся кожа при этом становится жёлтой или жёлто-оранжевой.
При нормальном развитии, организм ребенка справляется с излишками билирубина самостоятельно. Хотя большинство педиатров рекомендуют все же помогать малышу. Рассказываем — почему.
Опасность повышения билирубина
Сам по себе оранжевый цвет кожи не страшен, но мы уже упоминали, что билирубин — токсичное вещество. Оно может негативно влиять на мозг ребенка. Причем сложно сказать, какой именно уровень билирубина безопасен. Все индивидуально! Ребенок может получить осложнения, если показатель поднялся выше 300 мкмоль/литр, а может спокойно пережить уровень в 400.
Чтобы не рисковать мозгом и центральной нервной системой педиатры советуют родителям лечить любые проявления желтухи. Тем более, что фототерапия — показавший эффективность и признанный во всем мире способ лечения — абсолютно безопасна и безвредна. Она снижает количество токсичного вещества, превращая непрямой билирубин в водорастворимую форму, чем облегчает работу организму.
Однако нужно помнить, что фототерапия — это не лечение, а вспомогательная процедура. Она облегчает вывод токсичного вещества, но не удаляет его из организма. Иногда, если незрелость ферментов печени не дает вывести токсин, уровень билирубина повышается вновь. Поэтому показатель необходимо контролировать его с помощью билитеста, пока значения не станут достигать 20-45 мкмоль/л.
Медцентр КИМ надеется, что теперь у родителей наших маленьких пациентов нет вопросов, почему и как повышается билирубин у младенцев. Приходите к нам на билитесты и на фототерапию. Мы предлагаем не только процедуры в клинике, но и оборудование для домашнего использования. Компактные лампы для фототерапии выдаются родителям на все время лечения желтухи.
Звоните и записывайтесь на прием!
Наши специалисты
 |
Шикаева Инна Валерьевна
Врач-педиатр второй категории
Выполняет:
• плановое ведение детей от рождения и до 18 лет, а так же лечение всего спектра детских заболеваний.
• вакцинопрофилактика
• лечение и оздоровление часто болеющих детей
Стаж работы: c 2010 года
Должность: врач-педиатр

Краснопольская Анна Валерьевна
Кандидат медицинских наук
Специализируется на:
— Диагностика болевых синдромов различной этиологии
— Диагностика пороков сердца у детей
— Лечение респираторных вирусных инъекция
— Вакцинация детей, витаминотерапия, консультация по питанию
Стаж работы: c 2012 года
Должность: врач-педиатр

Толстова Светлана Сергеевна
Врач-педиатр высшей квалификационной категории
Образование: Окончила МГУ имени Н.П.Огарева,медицинский институт,отделение педиатрии.
С 2005 года врач-педиатр участковый
Проходит курсы повышения квалификации по специальности «Педиатрия».
Сертифицирована по программе «Паллиативная помощь».
Выполняет:
• Плановое ведение детей от рождения до 18 лет;
• Вакцинопрофилактику;
• Диагностику и лечение полного спектра детских заболеваний;
• Лечение и оздоровление часто болеющих детей.
Синдром Жильбера
Синдром Жильбера, или доброкачественная функциональная гипербилирубинемия, при котором в крови повышается преимущественно непрямой билирубин.
Данное состояние обусловлено мутацией гена, который кодирует фермент, участвующий в обмене билирубина.
Синдром Жильбера характеризуется:
Синдром Жильбера чаще встречается у мужчин в возрасте 20-30 лет.
Симптомы синдрома Жильбера
К симптомам синдрома Жильбера относятся:
К более редким симптомам можно отнести симптомы диспепсии (нарушения пищеварения):
Синдром Жильбера обостряется при следующих условиях:
Диагностика
При этом нормальные значения билирубина для взрослых мужчин и женщин таковы:
При подозрении на синдром Жильбера проводят специальные диагностические пробы:
Лечение синдрома Жильбера
Как правило, пациенты с синдромом Жильбера не нуждаются в специальном лечении, поскольку синдром Жильбера – это не истинное заболевание, а индивидуальная особенность организма.
Основное значение имеет соблюдение режима труда, питания, отдыха. Не рекомендуются чрезмерные физические перегрузки (профессиональные занятия спортом), прямые солнечные лучи, большие перерывы в еде, ограничение жидкости.
Для быстрого снижения билирубина проводят курсовое лечение фенобарбиталом, сорбентами.
Синдром Жильбера не является поводом для отказа от прививок.
В дальнейшем рекомендовано профилактическое проведение УЗИ органов брюшной полости 1 раз в 6 месяцев.
Прогноз
Синдром Жильбера можно считать вариантом нормы, поэтому прогноз для этих пациентов благоприятный. Люди с синдромом Жильбера практически здоровы и они не нуждаются в лечении. Хотя гипербилирубинемия сохраняется пожизненно, синдром Жильбера не сопровождается повышением смертности. Однако возможно развитие холелитиаза, психосоматических расстройств.
Общий анализ мочи (с микроскопией осадка)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Общий анализ мочи (с микроскопией осадка): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Общий анализ мочи относится к рутинным лабораторным исследованиям, направленным в первую очередь на скрининг заболеваний органов мочевыделительной системы, поскольку патологические процессы в почках и мочевыводящих путях влияют на свойства мочи.
С помощью этого простого диагностического теста можно выявить заболевания инфекционно-воспалительного характера, такие как гломерулонефрит (воспаление почечных клубочков), пиелонефрит (воспаление почечных лоханок), цистит (воспаление мочевого пузыря).
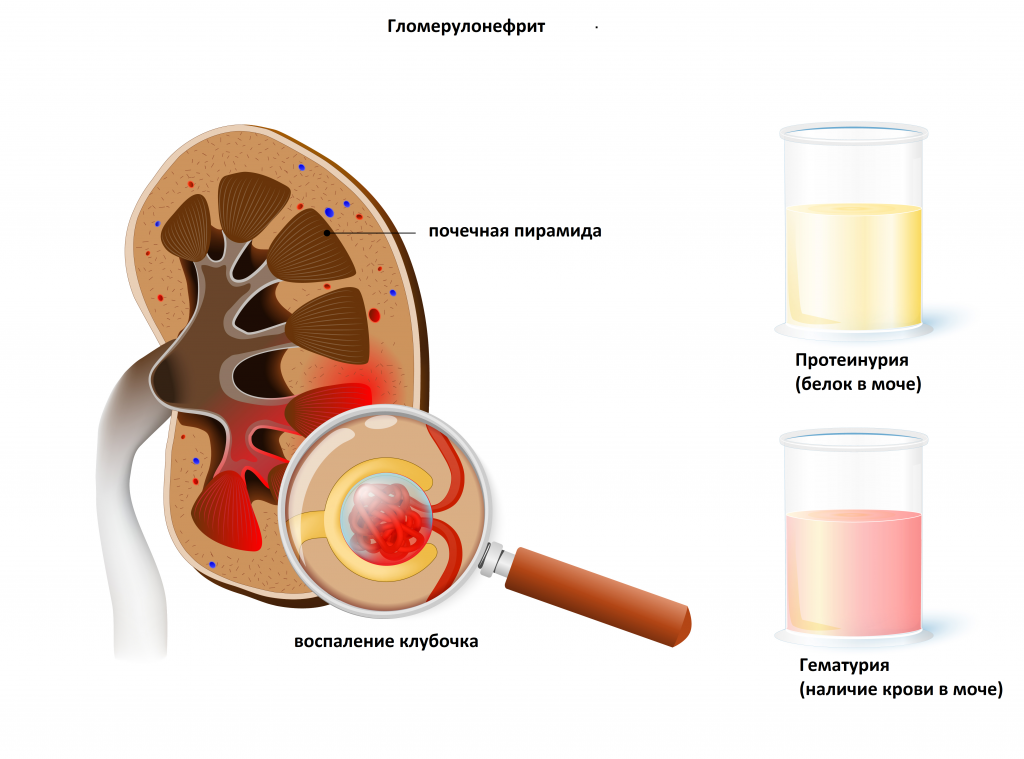
Микроскопия осадка мочи позволяет заподозрить травму или инфаркт почки, мочекаменную болезнь, некоторые новообразования, амилоидоз почек (системное заболевание, при котором в почках откладывается специфический нерастворимый белок, из-за чего нарушается функционирование органа).
Помимо диагностики заболеваний почек и мочевыводящих путей, по результатам общего анализа мочи с микроскопией осадка можно получить сведения об общем состоянии здоровья.
Моча образуется в результате ультрафильтрации плазмы крови через клубочки почек. При развитии различных заболеваний в кровь поступают патологические продукты обмена веществ, которые выводятся из организма, в том числе через почки.
Подготовка к процедуре
Подготовка к общему анализу мочи начинается за день до сбора биоматериала. Некоторые продукты питания, объем выпитой жидкости, прием лекарственных препаратов и биодобавок, интенсивные физические нагрузки могут исказить результаты исследования.
За день до сбора мочи необходимо отказаться от продуктов, которые могут повлиять на цвет мочи: например, свекла и черника придают моче красноватый оттенок, при употреблении большого количества моркови или добавок с каротином цвет мочи может измениться на оранжевый.
Накануне сбора мочи не рекомендуется прием алкоголя, кофе, биодобавок и крепкого чая. По возможности следует ограничить прием диуретических (мочегонных) средств. Требуется исключить серьезные физические нагрузки, а также посещение бани, сауны.
Женщинам во время менструаций не рекомендуется сдавать мочу на исследование, поскольку даже небольшое количество крови значительно исказит результат анализа.
Следует предупредить врача о принимаемых лекарственных препаратах, а также о проведении инвазивных обследований (например, цистоскопии) накануне исследования.
Методика сбора мочи для общего анализа
Исследование мочи включает в себя изучение физических и химических свойств, а также микроскопию осадка.
Физические свойства: количество, цвет, запах, прозрачность, относительная плотность (удельный вес), реакция мочи (pH).
Химические свойства: определение белка, глюкозы, кетоновых тел, уробилиногена, билирубина, гемоглобина, нитритов, лейкоцитарной эстеразы.
Микроскопия: выявление эритроцитов, лейкоцитов, клеток плоского, переходного и почечного эпителия, цилиндров, кристаллов, слизи, бактерий, грибков.
| Показатель | Результат |
| Количество | 50 мл |
| Цвет | Бесцветная, светло-желтая, соломенно-желтая, желтая, янтарно-желтая |
| Запах | Без запаха или неспецифичный |
| Прозрачность | Прозрачная |
| Относительная плотность мочи (удельный вес) | 1003-1035 |
| Реакция мочи (pH) | 5,0-8,0 (у детей до 1 мес. – 5,0-7,0) |
| Белок | > 0,140 г/л |
| Глюкоза | > 2,8 ммоль/л |
| Кетоновые тела | > 1 ммоль/л |
| Уробилиноген | > 34 ммоль/л |
| Билирубин | Не обнаруживается |
| Гемоглобин | Не обнаруживается |
| Лейкоцитарная эстераза | Не обнаруживается |
| Нитриты | Не обнаруживаются |
| Эритроциты | До 2 клеток в поле зрения |
| Лейкоциты | До 5 клеток в поле зрения |
| Эпителий | До 5 клеток плоского эпителия в поле зрения |
| Цилиндры | Не обнаруживаются |
| Кристаллы | Небольшое количество уратов, оксалатов кальция, аморфных фосфатов или не обнаруживаются |
| Слизь | В небольшом количестве |
| Бактерии | Не обнаруживаются |
| Грибки | Не обнаруживаются |
Расшифровка показателей
Следует помнить, что общий анализ мочи является скрининговым исследованием, поэтому его результаты можно использовать при назначении других лабораторных и инструментальных обследований для уточнения диагноза.
Цвет мочи зависит от концентрации растворенных в ней веществ и колеблется от прозрачного до янтарно-желтого.

В нормальных условиях окраску моче придают продукты пигментного обмена (в частности, билирубина): урохромы, уробилиноиды и другие вещества. При повышении уровня билирубина в крови он в большем количестве поступает в мочу и придает ей насыщенный коричневатый или даже зеленовато-бурый цвет. При попадании эритроцитов (красных кровяных телец), миоглобина (основного белка мышечной ткани) или гемоглобина (белка, содержащегося в эритроцитах) в мочу ее цвет меняется на буро-красный и приобретает вид «мясных помоев». Прием витаминов и препаратов нитрофуранового ряда может придать моче цвет от лимонно-желтого до оранжевого. При большом количестве лейкоцитов (белых кровяных телец) моча становится молочного цвета (это состояние называется пиурия).
Прозрачность. В обычных условиях моча прозрачна. Ее помутнение может быть вызвано наличием солей, кристаллов, клеточных элементов (эритроцитов, лейкоцитов).
Запах. В норме моча имеет слабый неспецифичный запах. Появление аммиачного запаха может быть признаком бактериальной инфекции, своеобразный фруктовый запах («гниющих яблок») появляется при увеличении концентрации кетоновых тел (что чаще всего указывает на сахарный диабет – нарушение обмена глюкозы).
Относительная плотность мочи, или удельный вес, определяется с помощью урометра. Относительная плотность мочи дает представление о концентрационной способности почек и о функции разведения, которые снижаются, как и относительная плотность мочи, при почечной недостаточности.
Реакция мочи (pH) – водородный показатель, отражающий способность почек поддерживать кислотно-основной баланс организма. Почки участвуют в выведении ионов водорода и бикарбонатов, сохраняя постоянство pH крови. На значение рН мочи большое влияние оказывают диета, особенности метаболизма, инфекционно-воспалительные процессы в почках и мочевыводящих путях.
Белок в моче выступает значимым маркером в диагностике заболеваний почек, мочевыводящих путей и сердечно-сосудистой системы, также он важен в диагностике гестоза – тяжелого осложнения беременности. Появление белка в моче называется протеинурия. В норме моча не содержит белка, поскольку почечный фильтр мешает выходу белковых молекул из крови в мочу. Выделяют несколько причин протеинурии.
Появление глюкозы в моче служит сигналом, указывающим на патологию почек, эндокринной системы, побочное действие лекарств, отравления, осложненное течение беременности.
Кетоновые тела являются неспецифичным показателем. Появление повышенного количества кетоновых тел в моче – результат ускоренного жирового обмена или пониженного метаболизма углеводов. Наиболее часто повышение их уровня отмечается при голодании, лихорадке, рвоте, алкогольной интоксикации и сахарном диабете.
Уробилиноген в моче возрастает при заболеваниях кишечника, печени, при гемолитических состояниях (разрушении эритроцитов).
Билирубин появляется в моче при патологиях печени, инфекционных заболеваниях и нарушениях пигментного обмена.
Гемоглобин определяется при большом количестве эритроцитов в моче, при миозитах, обширных травмах мышечной ткани, тромбозах сосудов мышц.
Нитриты в моче выявляют при активации патогенной микрофлоры в мочевыводящей системе.
Повышение количества эритроцитов наблюдается в следующих случаях:
Цилиндры образуются в канальцах почек и позволяют определить уровень их поражения. Чаще всего встречаются при гломерулонефритах.
Кристаллы выявляются в осадке солей при определенном pH мочи. Наиболее часто (хотя не всегда) встречаются у пациентов с мочекаменной болезнью.
Слизь в норме может встречаться в мочевом осадке в небольшом количестве. Повышение содержания слизи может быть связано как с воспалительным процессом в мочевыводящих путях, так и с погрешностями, допущенными при сборе мочи для исследования.
Бактерии и грибки в норме в мочевом осадке не обнаруживаются. Их присутствие свидетельствует о наличии инфекционного процесса в почках и мочевыводящих путях или о погрешностях, допущенных при сборе биоматериала для исследования.
При отклонении от нормы показателей общего анализа мочи дополнительно могут быть назначены следующие инструментальные обследования и лабораторные тесты:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Билирубин (bilirubin) – это пигмент, который придает желчи характерный цвет. Его прямая фракция растворяется в жидкости и в норме выводится в составе желчи. Для оценки количества этого вещества проводят биохимию крови. Как правило, данный тест назначается, если ранее было выявлено повышение общего билирубина. Исследования количества его фракций дает возможность определить причину повышения общих показателей. Программа обследования составляется врачом с учетом клинической картины, результатов ранее проведенных тестов. Анализ требуется в ходе диагностики ряда заболеваний (например, желтухи).
Общие сведения
Обновление циркулирующих в крови эритроцитов является физиологическим процессом. При их разрушении гемоглобин превращается в непрямой билирубин. Он транспортируется в печень. Здесь пигмент соединяется с сахаросодержащим веществом. Это соединения способно растворяться в жидкости и носит название прямой билирубин. Оно поступает в кишечник. Здесь соединение распадается, образуется пигмент, который выводится с калом.
Прямая фракция пигмента в норме присутствует в крови только в незначительном количестве. Если билирубин своевременно не выводится из организма, его концентрация в крови возрастает. Причиной этого могут быть повреждения печени, закупорка желчевыводящих протоков. Во втором случае билирубин не может попасть в кишечник и превратиться в коричневый пигмент. Вместо этого он поступает в мочу. Поэтому при такой патологии моча становится темной, а кал, наоборот, осветляется.
Что выявляет анализ
Прямая фракция составляет около 25% от общего количества пигмента. Она менее токсична, чем непрямой пигмент, но ее накопление в организме также приводит к пожелтению склер и кожных покровов. Оценка его количества необходима, для выявления конкретных заболеваний печени. Как правило, данный тест назначается, если у пациента присутствуют такие симптомы, как изменение цвета кала и мочи, слабость, кожный зуд и прочее.
Показания к исследованию
Анализ крови на прямой билирубин проводится в ходе диагностики патологий печени. Его результаты требуются, чтобы подтвердить заболевания желчевыводящих протоков, гепатитов, наследственных заболеваний печени. Тест в обязательном порядке проводится при наличии характерных симптомов проблем с печенью (желтуха, боль в правом подреберье и прочее). Его результаты интерпретируются в комплексе с данными других исследований. В большинстве случаев для точной диагностики и выбора эффективной методики лечения требуется комплексное обследование.
Подготовка к исследованию
Взятие крови выполняется натощак после 8-12-ти часового голодания. В это время можно пить только негазированную воду. Желательно сдавать кровь в первой половине дня. Полчаса перед проведением исследования рекомендуется спокойно посидеть, чтобы избежать влияния на результат физической нагрузки и стресса.
Прямой билирубин: норма и патология
Референсные значения одинаковы для пациентов обоих полов и всех возрастов. Отдельная норма установлена только для новорожденных В норме показатели должны находиться в диапазоне 0-8,6 мкмоль/литр. При интерпретации результатов учитывается анамнез пациента, данные других анализов.
Повышение показателей может указывать на нарушение оттока желчи по различным причинам, генетические патологии, патологии печени. Необходимо учитывать, что причиной повышения уровня билирубин может быть длительное голодание, употребление большого количества жирной пищи, прием многих лекарственных препаратов (например, антибактериальных и противогрибковых средств, антидепрессантов).



