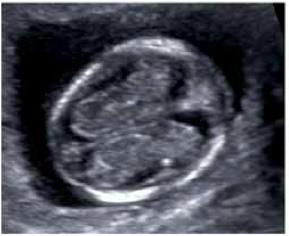
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
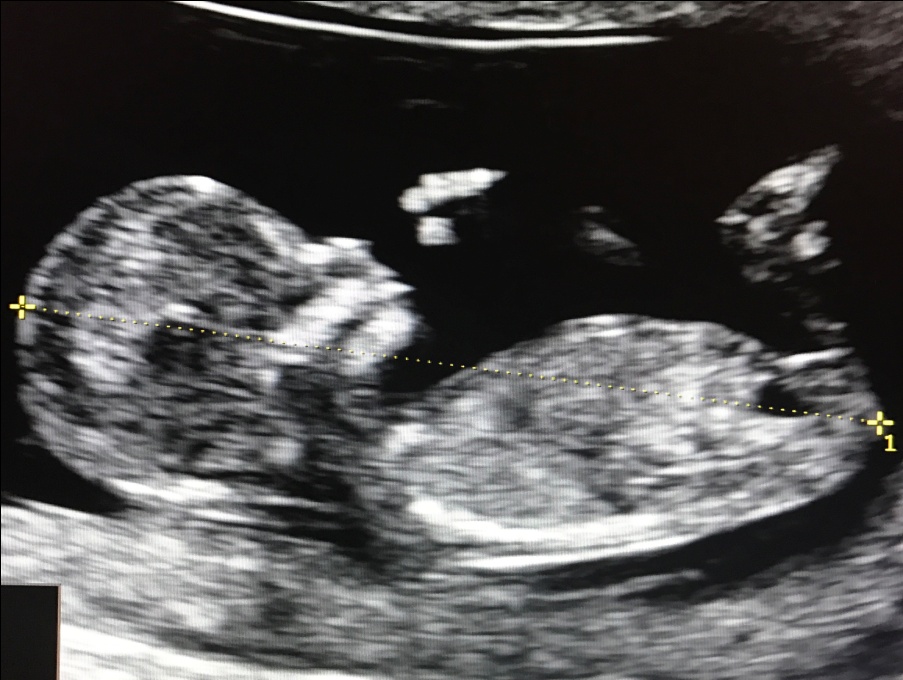
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
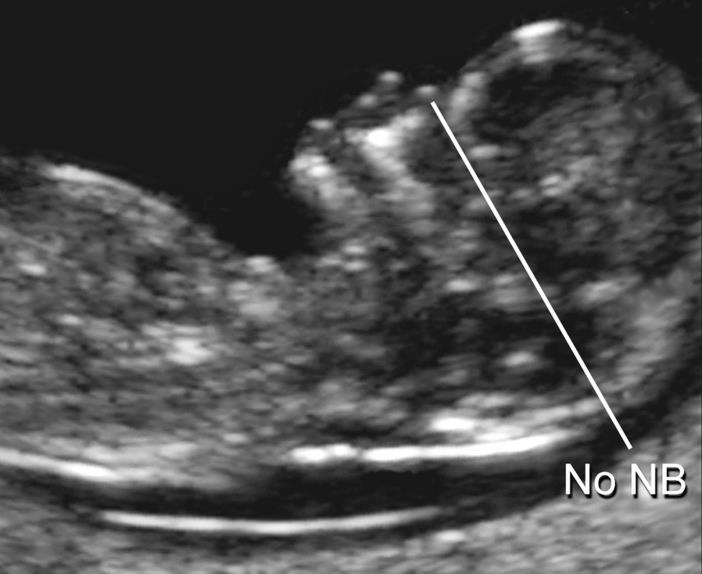
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
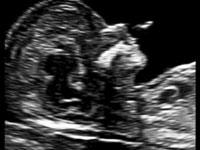
Нормальная носовая кость Отсутствие носовой кости
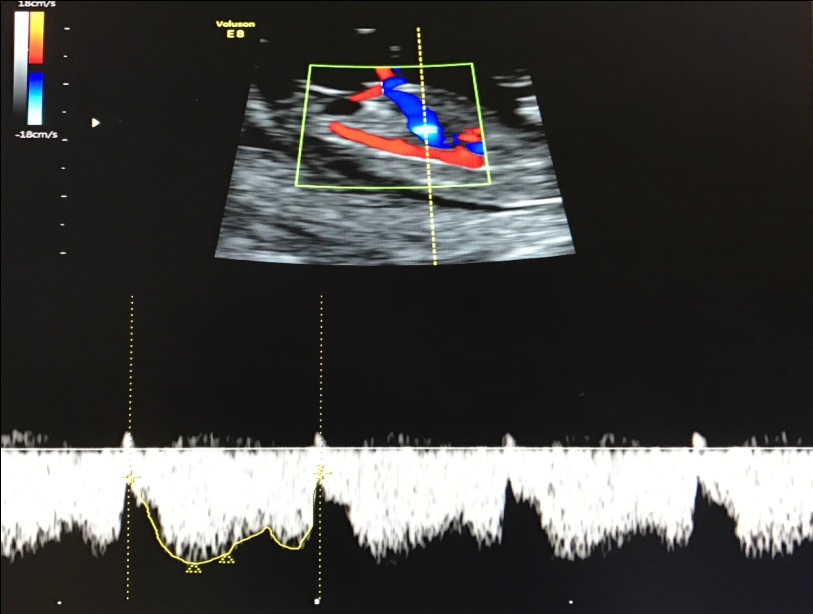
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
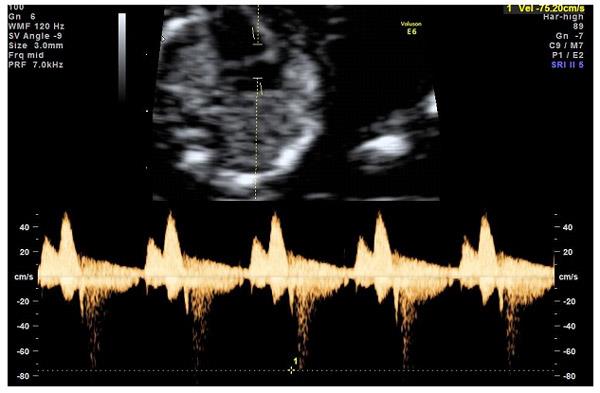
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
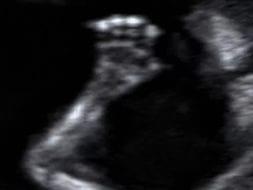
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.
Беременность высокого риска
В центре иммунологии и репродукции мы ведём как физиологическую беременность, так и беременность высокого риска.
К беременности высокого риска относится:
Сопутствующие заболевания
Наши врачи ведут беременность на фоне аутоиммунных состояний в сотрудничестве с ревматологами. В ЦИР большой исторический опыт наблюдения за такими пациентками, ведь много лет мы работали в институте ревматологии. Мы провели беременность у многих пациенток с антифосфолипидным синдромом, системной красной волчанкой. В этом случае беременность ведется по определенным схемам.
У нас было много пациенток с эпилепсий. Мы ведём такую беременность в связке с врачом неврологом. Важно тщательное наблюдение за состоянием здоровья плода.
Заболевания щитовидной железы, гестационный сахарный диабет, заболевания мочевыводящей системы курируются нашими специалистами – эндокринологом, урологом. При необходимости подключается врач генетик.
Отягощенный акушерский анамнез
В нашу клинику часто обращаются за экспертным мнением при отягощенном акушерском анамнезе: преэклампсия, антенатальная гибель плода в прошлом, нарушения плацентарной функции. Факторы риска этих осложнений часто совпадают с бесплодием неясного генеза и невынашиванием беременности. В этом случае мы проводим углубленное обследование на тромбофилические состояния, выявление аутоиммунных антител, оценку рисков нарушений сосудистого тонуса.
Ведение осложненной беременности: принципы ЦИР
Лицензия № ЛО-77-01-013791 от 24.01.2017
Центр иммунологии и репродукции © ООО «Лаборатории ЦИР» 2006–2021
Версия для слабовидящих в разработке
Олигоастенотератозооспермия (ОАТ-синдром)
Олигоастенотератозооспермия (ОАТ-синдром) – состояние, при котором у мужчины в семенной жидкости наблюдается снижение подвижности сперматозоидов, плохая морфология и низкое количество спермиев в эякуляте на единицу объёма.
Олигоастенотератозооспермия забеременеть не позволяет даже при полностью сохраненной репродуктивной функции у женщины, так как качество спермы низкое, и яйцеклетка не может быть оплодотворена.
Причины ОАТ-синдрома
Многие заболевания способны приводить к тому, что у мужчины развивается олигоастенотератозооспермия. Причины этого состояния, которые встречаются чаще всего:
Есть также множество других причин, по которым у мужчины может развиваться олигоастенотератозооспермия, но они встречаются реже:
Во многих случаях причину олигоастенотератозооспермии не удается установить.
Диагностика
Диагноз устанавливается на основании данных спермограммы. Олигоастенотератозооспермия сочетает в себе три вида нарушений качества семенной жидкости мужчины, а именно:
У некоторых мужчин наблюдается снижение всех трех перечисленных показателей ниже нормы. В таком случае выставляется диагноз олигоастенотератозооспермия, и естественная беременность при этом состоянии спермы невозможна до проведения лечения, направленного на улучшение качества семенной жидкости.
Лечение ОАТ-синдром
В зависимости от причины олигоастенотератозооспермии и прогноза восстановления репродуктивной функции, есть две стратегии борьбы с бесплодием:
Через три месяца делают повторную спермограмму, чтобы проверить, присутствует ли у мужчины олигоастенотератозооспермия. Лечение считается успешным, если показатели спермы пришли к норме или стали близкие к ней. В этом случае мужчина может зачать ребёнка естественным путем, если для этого нет иных препятствий.
Вспомогательные репродуктивные технологии позволяют преодолеть проблему бесплодия, даже если у мужчины диагностирована олигоастенотератозооспермия, и беременность наступает, если в эякуляте имеется хотя бы небольшое количество полноценных сперматозоидов.
ЭКО при олигоастенозооспермии рекомендуется, если:
Проблема олигоастенотератозооспермии в большинстве случаев успешно решается. Современная репродуктивная медицина достигла больших успехов. Поэтому сегодня даже те мужчины, у которых наблюдается значительное ухудшение качества спермы, могут познать радость отцовства. А специалисты «ВитроКлиник» приложат все усилия, чтобы в этом помочь.
Лечение плацентарной недостаточности
Предсказание риска задержки внутриутробного развития и/или гипоксии плода либо их своевременное выявление чрезвычайно важны для предупреждения и коррекции этих осложнений. Для оценки состояния плаценты особенно широко используется определение в крови пептидных гормонов и специфических белков беременности.
Совместно с НИИ морфологии человека РАМН мы исследуем динамику плацентарных белков у женщин с герпесвирусными инфекциями.
При подготовке к беременности в сыворотке крови с 26 дня менструального цикла до 2 дня менструации и/или во время менструации в менструальной крови определяется концентрация АМГФ (альфа-2-микроглобулин фертильности, РР14).
Во время беременности в первом триместре определяются:
Во втором триместре определяются:
В третьем триместре определяются:
АМГФ (альфа-2-микроглобулин фертильности, РР14)
Определение содержания АМГФ в кровянистых выделениях матки после ранних самопроизвольных абортов показало, что при потере беременности концентрация АМГФ в 50-100 раз превышает уровень белка в нормальной менструальной крови. Поэтому тест на АМГФ может быть использован для дифференциальной диагностики маточных кровотечений и установления причины женского бесплодия. Резкое увеличение содержания АМГФ в сыворотке крови отмечается при тяжелом эндометриозе. При хроническом эндометрите отмечено уменьшение содержания АМГФ в эндометриальном секрете в среднем в 5 раз по сравнению с нормой. Это уменьшение было особенно выраженным при хроническом эндометрите с недостаточностью лютеиновой фазы (более чем в 20 раз по сравнению с нормой). При ановуляторном цикле АМГФ в секрете эндометрия не обнаружен.
При наступлении беременности содержание АМГФ в сыворотке быстро увеличивается, достигая максимума между 6 и 12 неделями. После 16 недель концентрация АМГФ уменьшается и выходит на плато начиная с 24 недель беременности. В первом триместре уровень АМГФ в сыворотке крови матери перестает нарастать или падает при угрозе невынашивания беременности еще до начала клинических проявлений. Так как уровень АМГФ чрезвычайно индивидуален, целесообразно его исследование в первом триместре в динамике 2-3 раза с интервалом в 2-3 недели.
ТБГ(трофобластический бета-1-гликопротеин)
ТБГ – специфический белок беременности и связанных с нею заболеваний (пузырный занос, хорионэпилиома), синтезируется клетками цито- и синцитиотрофобласта и секретируется в кровоток матери. ТБГ обнаруживается в сыворотке крови на протяжении всей беременности, начиная с самых ранних сроков. По мере развития физиологической беременности уровень ТБГ в сыворотке крови постоянно возрастает, достигая максимума к 35-38 неделям. Наблюдается отсутствие положительной динамики или снижение концентраций ТБГ в сыворотке крови беременных женщин по сравнению с нормой:
Уровень ТБГ в сыворотке крови матери резко возрастает при многоплодии, сахарном диабете, гемолитической болезни плода, перенашивании беременности.
В связи с широким диапазоном индивидуальных концентраций ТБГ, рекомендуется его исследование в динамике 2-3 раза с интервалом в 1-2 недели.
Плацентарный альфа-1-микроглобулин (ПАМГ)
Повышенный уровень ПАМГ-1 является:
Задержка внутриутробного роста плода при повышенном уровне ПАМГ-1 может быть обусловлена нарушениями развития и созревания плаценты. Ряд исследователей рассматривают ПАМГ-1 как естественный «материнский» регулятор инвазивности трофобласта. Вероятно, что в аномально высоких концентрациях ПАМГ препятствует нормальному внедрению цитотрофобласта в спонгиозный слой эндометрия и ограничивает рост трофобласта ворсинчатого хориона.
Концентрация ПАМГ-1 в материнской сыворотке в норме не превышает 40 нг/мл на протяжении всей беременности. Для выявления фетоплацентарных нарушений рекомендуется исследовать сыворотку крови матери, начиная с 16-17 недели беременности до 33-35 недель беременности.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам ведения беременности. Мы готовы оказать вам услуги ведения беременности после эко и ведения поздней беременности.
Спайки в гинекологии: что это и как лечить
Что такое спайки в гинекологии
Спаечная болезнь органов малого таза у женщин — это осложнение, после которого разрастаются фибринозные соединительные ткани между органами малого таза и брюшной полости. Таким образом организм пытается оградить очаг воспаления — из-за лишних тканей маточные трубы, матка, яичника и петли кишечника склеиваются, плотно стягиваются друг к другу, из-за чего нарушаются их функции.
Спаечные процессы могут быть нескольких видов, в зависимости от «запущенности»:
Образование единичных тонких сращений (синехии).
Синехии становятся более плотными, охватывают до 50% поверхности яичника.
Спайки плотные и многочисленные, изменяют положение органов или вызывают их деформацию.
Спайки вызывают боли и нарушения в работе органов малого таза. Они появляются после гинекологических заболеваний или операций и могут привести к серьезным осложнения: внематочная беременность, бесплодие, частые воспаления и другое.
Чтобы предотвратить возникновение спаек, избежать осложнений и назначить грамотное лечение, запишитесь на прием к врачам клиники «Доктор А». У нас принимают гинекологи первой и высшей квалификационной категории
Из-за чего образуются спайки в малом тазу
Воспаление органов таза. Болезнь диагностируют у женщин, перенесших острые воспаления или страдающих хроническими:
Операции. Спаечная болезнь появляется у 16% прооперированных впервые и у 96% женщин после третьей операции. Процент высок у лапаторомических операций:
Кровоизлияния малого таза. Толчком служит апоплексия яичника, кровотечения из-за разрыва трубы во время внематочной беременности.
Эндометриоз. Образование фибринозных стяжк провоцируют эндометриоидные разрастания, которые распространяются на органы и брюшину малого таза.
Травмы малого таза. Открытые и закрытые повреждения после аварий, падения с высоты, полученные на производстве — одна из причин появления спаек.
Предрасполагающие факторы. На возникновение и развитие болезни влияют:
Спайки в гинекологии: симптомы
Спаечный процесс может быть как острым, так и хроническим или же иметь периодический характер (с периодическим обострением симптомов). Зачастую женщины не замечают никаких симптомов спаек в малом тазу, и заболевание обнаруживается только уже при исследовании возможных причин бесплодия.
Признаки спаечного процесса в полости малого таза:
Симптомы могут усиливаться при употреблении продуктов, усиливающих газообразование.
Чем опасны спайки в малом тазу
Прежде всего спаечный процесс опасен тем, что он может привести к бесплодию или внематочной беременности. В особенно тяжелых случаях, когда в спаечный процесс вовлечены петли кишечника, спайки могут привести к кишечной непроходимости.
Диагностика заболевания
Диагностика спаек в малом тазу проводится с помощью различных исследований:
Необходимое исследование (или комплекс исследований) вам назначит лечащий врач.
Как лечить спайки в малом тазу
Что делать, если обнаружились спайки в малом тазу? В зависимости от тяжести спаечного процесса врач подберет вам подходящее лечение.
Как лечить спайки в малом тазу
Что делать, если обнаружились спайки в малом тазу? В зависимости от тяжести спаечного процесса врач подберет вам подходящее лечение.
Для лечения единичных тонких спаек в малом тазу у женщин используют медикаментозную терапию. Что обычно назначают:
Дополнительно в качестве вспомогательных мер могут назначить физиотерапию, бальнеотерапию и грязелечение.
При более тяжелой форме спаечной болезни используется хирургический метод лечения спаек в малом тазу, т.е. их рассечение. Наиболее щадящей хирургической процедурой является манипуляционная лапароскопия. Для предотвращения повторного образования спаек применяется введение препаратов гиалуроновой кислоты в область хирургического вмешательства.
Можно ли забеременеть при спаечном процессе
Спайки нарушают правильную функциональность репродуктивных органов, что очень снижает шанс забеременеть. Вероятность наступления беременности и ее успешного вынашивания есть, особенно в случаях, когда спаечный процесс затронул только одну трубу. Но снижается вероятность зачатия, а также растет риск внематочной беременности и выкидыша.
В таком случае может помочь проведение ЭКО. Маточные трубы при таком оплодотворении не участвуют, а 3-5-дневный эмбрион сразу подсаживается в полость матки.
Профилактика спаечного процесса
Для профилактики и лечения спаек применяются ферментные препараты на основе гиалуронидазы. Пожалуй, самым популярным препаратом для лечения спаек в гинекологии является свечи «Лонгидаза».
Профилактика по большей части направлена на предотвращение рецидивов заболевания или перед предстоящей операцией (т.к. зачастую спайки появляются после них).
Помните, что лучшая профилактика — это регулярное посещение врача и своевременная диагностика. Не откладывайте на потом и запишитесь на УЗИ малого таза или на консультацию врача-гинеколога.
Если вы почувствовали острые боли в брюшной полости или органах малого таза, не откладывайте визит к врачу — предупредите развитие болезни. Врачи клиники «Доктор А» проведут экспертное обследование и назначат грамотное лечение. Звоните или записывайтесь на прием онлайн.