Что такое рецессия десны? Причины возникновения, диагностику и методы лечения разберем в статье доктора Озеров П. В., стоматолога-имплантолога со стажем в 19 лет.
Определение болезни. Причины заболевания
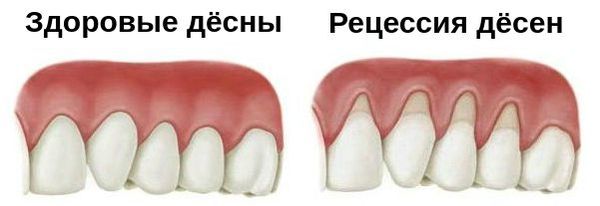
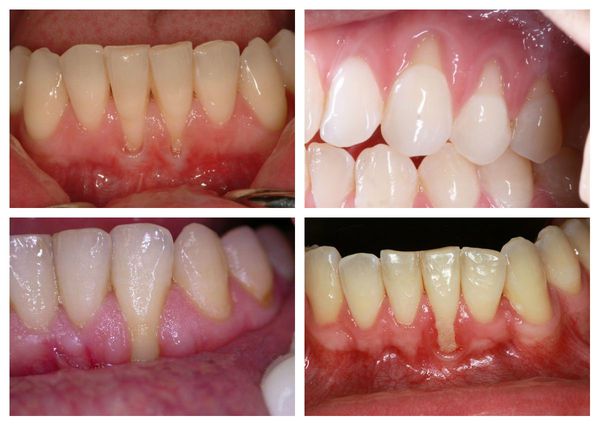
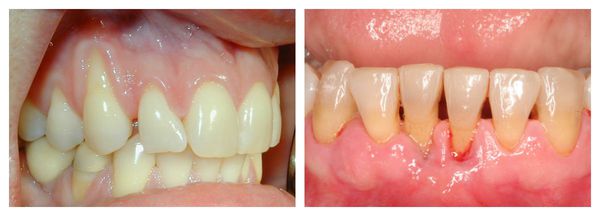
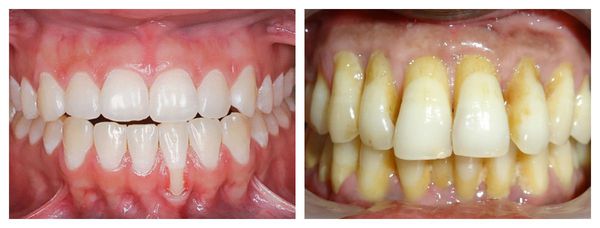
Рецессия — это патологические изменения в десневой ткани, которые происходят постепенно и приводят к оголению части корня зуба. При таком заболевании отмечаются заметные эстетические проблемы.
Этой болезни подвержены люди самых разных возрастов, но зрелые и пожилые пациенты сталкиваются с ней в большой степени. Если среди молодых людей рецессия встречается примерно в 10% случаев, то в старшем возрасте патология возникает примерно у 95% населения. [1]
Почему возникает рецессия десны
Для развития этой патологии характерны самые разные причины, и все они в большей или меньшей степени способствуют её образованию:
Симптомы рецессии десны
В стоматологической практике известны несколько разновидностей рецессии десны. Каждое из них сопровождается характерными особенностями, но в целом симптомы рецессии довольно схожи:
Иногда рецессия десны протекает на фоне других заболеваний пародонта. В таком случае помимо перечисленных выше признаков могут наблюдаться иные симптомы:
Рецессия десны отличается особым коварством и сложным течением. Поэтому важно выявить его симптомы на ранней стадии заболевания и своевременно начать лечение. Только при таком подходе удастся полностью устранить проблему и сохранить красивую улыбку. [2]
Патогенез рецессии десны
Все перечисленные причины возникновения можно разделить на три большие группы — три теории возникновения рецессии десны:
Генетическая теория предполагает, что процесс рецессии начинается при прорезывании зубов. В этот период нарушается соотношение толщины альвеолярного отростка и размера корня зуба. По мере взросления человека эпителий десневой борозды становится всё тоньше, тем самым провоцируя её атрофические изменения.
Экзогенная теория предполагает образование рецессии в результате воздействия внешних факторов — неправильного ношения ортодонтических конструкций (пластинок, брекетов и т. д.), кариеса, некачественной гигиены полости рта и других.
Эндогенная теория связывает патогенез рецессии с внутренними факторами: нарушениями прикуса, скученностью зубов и т. д.
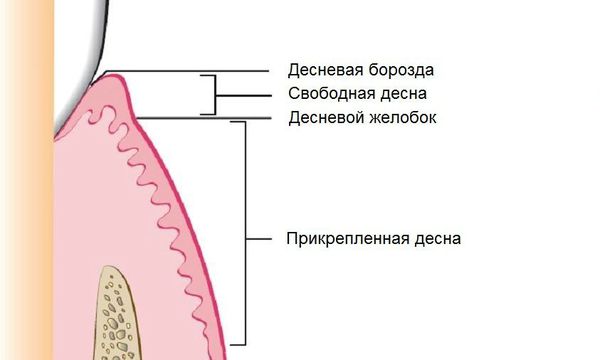
Анатомия десны
Десна — это слизистая оболочка, покрывающая альвеолярный отросток кости верхней челюсти и альвеолярную часть кости нижней челюсти, которая охватывает зубы в пришеечной области.
Слизистая оболочка десны способна воспринимать большое жевательное давление. Она также имеет важную функцию поглощения и выделения некоторых веществ: например, с её помощью хорошо впитываются алкоголь и некоторые лекарственные препараты и выделяются специальные иммунные протеины, которые помогают залечивать микроранки в полости рта.
Ткань десны состоит из трёх основных частей:
Глубина десневого желобка в норме составляет 1-1,5 мм, а его дно находится на уровне эмалево-цементного соединения корня и коронки зуба, но с возрастом или под воздействием других факторов оно может опустится и обнажить часть корня.
Классификация и стадии развития рецессии десны
Учитывая тяжесть течения, рецессия десны бывает: [3]
Что касается охвата полости рта, то патология может иметь локальное и генерализованное распространение.
По способу проявления заболевания выделяют: [10]
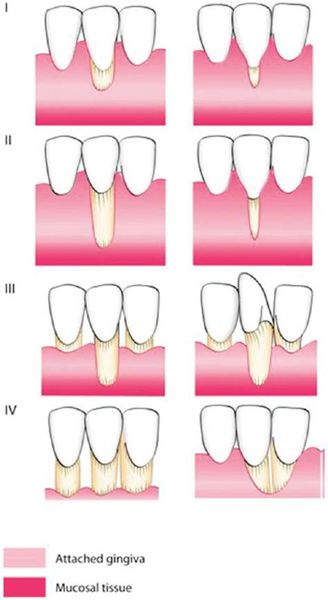
Степень рецессии десны также можно определить согласно классификации P.D. Miller:
В зависимости от причин образования выделяют три вида рецессии:
Осложнения рецессии десны
Острым моментом течения рецессии десны является негативное отражение заболевания на внешних чертах лица и психическом состоянии человека. [4] Это связано с тем, что оголённые корни зубов будут заметны при разговоре и улыбке. Поэтому у людей начинают возникать проблемы в общении, значительно понижается самооценка и возможность социальной адаптации. Отсутствие своевременного лечения только усугубляет негативное проявление и усиливает психологические отклонения пациента.
При возникновении рецессии десны в организме могут развивиться и другие нарушения:
Самое печальное последствие рецессии десны — это расшатывание и потеря зуба. Чтобы избежать этого, важно при первых же признаках заболевания обратиться к стоматологу или пародонтологу.
Диагностика рецессии десны
Диагностика заболеваний полости рта предполагает:
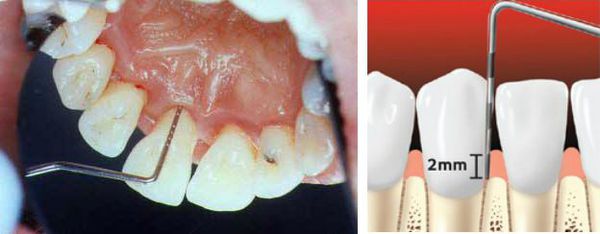
При осмотре важно установить глубину, ширину и характер повреждений десны. Ширину рецессии определяют при помощи пародонтального зонда.
Оценка повреждения дёсен производится путём вычисления индекса рецессии десны (S. Stahl, A. Morris) по формуле: количество поражённых зубов делится на общее количество зубов и умножается на 100%. Таким образом определяется степень тяжести заболевания, а именно процент поражённых участков полости рта:
Более продвинутые стоматологические клиники проводят диагностику рецессий при помощи микроскопа или бинокулярных луп. Такие методики с использованием увеличения позволяют более точно поставить диагноз. [5]
Лечение рецессии десны
Так как рецессия постепенно прогрессирует и способна преобразоваться в тяжёлое осложнение, необходимо проходить своевременную терапию на ранних стадиях заболевания. Это гарантирует эффективность полного излечения рецессии и избавление от косметических дефектов.
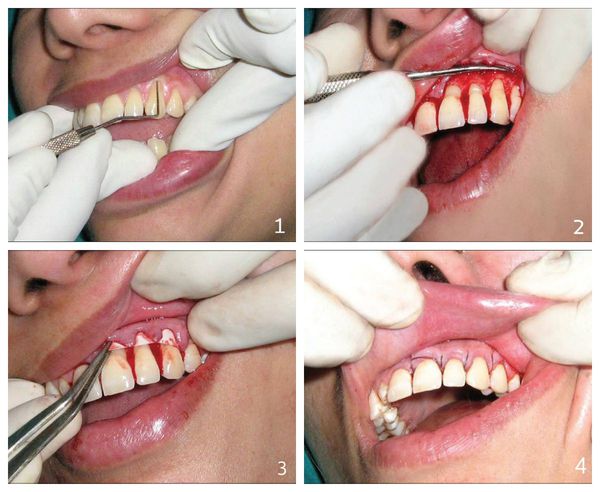
Основной способ лечения рецессии дёсен [6] предполагает проведение хирургическому вмешательству. Благодаря операции восстанавливается десневой контур и закрывается зубной корень. Однако лечение рецессии с помощью хирургии подходят не во всех случаях. Например:
Кому показано устранение зубных рецессий
Проведение подобной процедуры необходимо, если:
Способы хирургического лечения
Оперативное лечение предполагает получение отличного результата и гарантированное устранение всех симптомов болезни. При этом оперативное вмешательство может проводиться одним из нижеуказанных способов. [8]
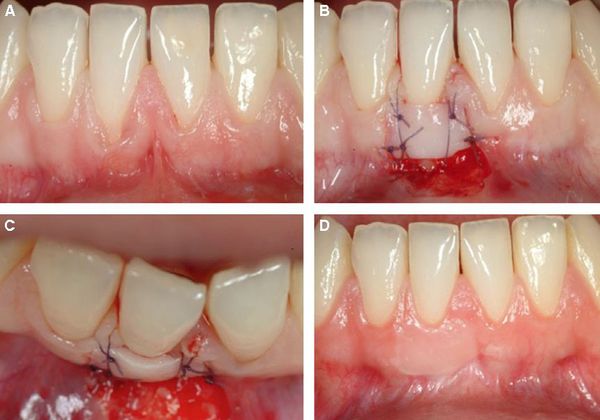
Методика латерального лоскута. Для выполнения манипуляции используется фрагмент на ножке, который берут с прилегающих к месту операции участков. Проведение подобной пластики допускается при наличии достаточного количества мягких тканей.
На начальном этапе терапии врач устраняет воспалительные явления и ликвидирует отложения на зубах. После этого происходит формирование лоскута для пересадки (как правило, его формируют из десневой ткани или твёрдого нёба). Финальный этап включает зашивание ткани. Обязательным моментом является использование местной анестезии.
Актуальность такой методики сохраняется и при локализованной, и при генерализованной форме болезни. Её преимуществом считается эффективное восстановление, так как материалы совпадают на 100%. Единственным недочётом манипуляции является ощущение незначительного дискомфорта в течение некоторого времени на месте забора донорской ткани. Также бывают случаи, когда лоскут не приживется на пересаживаемом участке.
Резорбируемые мембраны. Такая процедура относится к классическим методикам лечения рецессии десны и позволяет эффективно её устранить. Манипуляцию проводят в два этапа:
Следует отметить, что для таких операций характерен невысокий результат: повреждённые ткани могут восстановиться не полностью. Поэтому прогрессивные врачи стараются не пользоваться данной методикой.
Терапия потенциалами регенерации биологических элементов. Основой для данных компонентов служат определённые составляющие, которые способствуют оперативному образованию обновлённой здоровой десны. Для этого используются белковые ферменты и вещество амелогенин. Они формируют качественную эмаль и помогают восстановить структуру зубных корней, а матрикс эмали позволяет сформировать твёрдый слой на повреждённой десневой ткани.
Безоперационное лечение
Консервативной методикой является лечение рецессии десны коллагеном. Оно рекомендуется преимущественно на начальном этапе развития заболевания, когда происходит незначительное оголение зубных корней. С помощью коллагена достигается превосходный эффект, особенно если рецессия десны образовалась из-за воспалительных проявлений. При введении этого компонента в десневые ткани происходит эстетическое улучшение повреждённого участка. Помимо этого закрывается оголённая зона зуба, что позволяет избежать нежелательного влияния на общее состояние. [1] [8]
Выбор способа лечения
Анализируя отзывы пациентов и стоматологов о перечисленных терапевтических методах лечения рецессии десны, можно заметить, насколько они разнообразны.
Всё дело в том, что для одних пациентов отлично подходят именно консервативные способы лечения. При этом другие отмечают, что эффективным оказалось хирургическое вмешательство. Это значит, что выбрать подходящее лечение может только опытный специалист после осмотра и проведения тщательного обследования.
Прогноз. Профилактика
При появлении рецессии лечение является обязательным: пациентам необходимо сразу обратиться к врачу, который после осмотра и определённых обследований назначит подходящую терап ию. [9]
Благоприятный прогноз обеспечи вает своевременное обращение за квалифицированной помощью. Поэтому не стоит откладывать визит к стоматологу в долгий ящик, так как именно от этого зависит исход лечения.
Как предотвратить развитие рецессии десны
Для предупреждения развития такого заболевания рекомендуется использование простых способов профилактики:
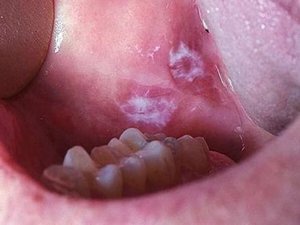
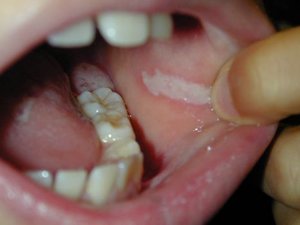
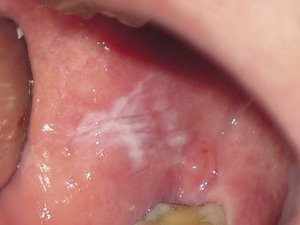
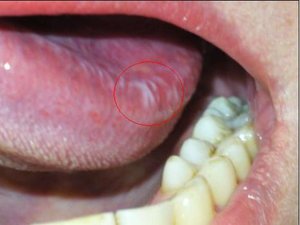
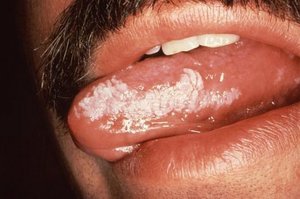
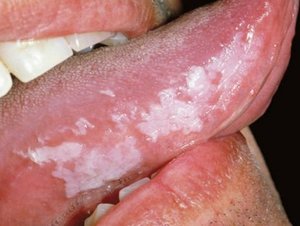
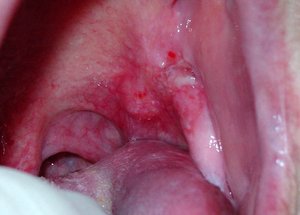
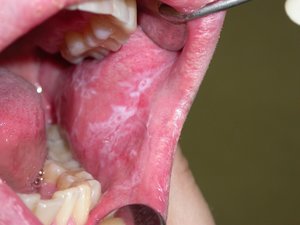
Лейкоплакия полости рта
Лейкоплакия полости рта — заболевание, при котором наблюдается повышенное ороговение участков слизистой оболочки. Очаг может формироваться на поверхности языка, слизистой оболочке щек и уголков рта, на небе. Болезнь начинается с образования небольшого участка воспаления, который остается незамеченным ввиду отсутствия выраженных симптомов — может присутствовать только белесоватый или серый налет. Но по мере развития недуга очагов становится больше, а к налету присоединяются и другие признаки. Отличительной чертой является то, что убрать налет подручными средствами невозможно. Со временем пораженный участок грубеет, что существенно увеличивает риск развития злокачественной опухоли.
Причины лейкоплакии
Причины лейкоплакии обычно кроются в повреждениях слизистой оболочки. Это может произойти в результате следующих факторов:
Нарушение целостности слизистых оболочек. Царапины и ранки, полученные в результате неправильного прикуса, закусывания щек, наличия острых краев зубов при сколах эмали или некорректно установленных зубных протезов.
Раздражение слизистой продуктами питания — кислая, острая, слишком соленая пища, блюда экстремальных температур также могут провоцировать микроповреждения тканей. Раздражают ткани также спиртное, табачный дым и жевательный табак.
Раздражение гальваническими токами — коронки из металла повышают риск развития лейкоплакии.
Профессиональная вредность. Труд на химическом производстве, работа с лакокрасочными материалами, смолами и пр. могут оказать отрицательное влияние на клетки слизистых.
Воздействие желудочной кислоты. Гастроэзофагеальный рефлюкс, булимия и другие заболевания могут снизить устойчивость слизистых и раздражать их, повышая вероятность развития недуга.
Снижение общих защитных сил. Авитаминоз, применение антибиотиков, перенесенные операции и тяжелые инфекции, переохлаждения, гормональные заболевания, климакс и многие другие факторы, способствующие снижению иммунитета, могут быть основными или усугубляющими факторами развития болезни.
Значение имеет и наследственность — исследователи выяснили, что болезнь чаще поражает людей, чьи близкие родственники больны лейкоплакией слизистой рта.
Это заболевание является предраковым, поэтому при малейшем подозрении важно обратиться к стоматологу.
Симптомы и проявления
На начальном этапе развития характерных симптомов лейкоплакии может не быть. Постепенно во рту появляются очаги белого или серого цвета небольших размеров — до нескольких миллиметров. Поверхность измененных участков шероховатая, твердая. Вокруг очага слизистые могут выглядеть неизменными и здоровыми.
Болезнь может распространяться практически на любом участке полости рта. При появлении очагов на деснах к внешнему симптому могут добавляться дискомфорт и незначительная болезненность при жевании и чистке зубов.
Обычно обращение к врачу происходит при развитии очага до 2−4 см и присоединении других проявлений болезни: нарушение вкусового восприятия, затруднения жевания, боли, повторяющиеся воспаления участков слизистой.
Виды лейкоплакии
Вид заболевания определяет тактику лечения, а также специфические симптомы. Выделяют несколько форм болезни.
Плоская
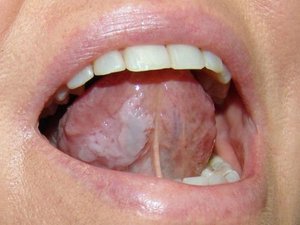
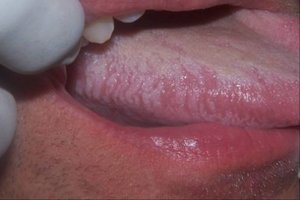
Плоская лейкоплакия представляет самый распространенный вариант. В большинстве случаев заболевание обнаруживается случайно, в рамках стандартного профилактического осмотра стоматолога или во время лечения других заболеваний полости рта. Долгое время эта форма болезни не дает о себе знать. Только спустя несколько недель или месяцев после начала недуга появляются незначительное жжение, ощущение давления и втянутости пораженного участка. Если поражен язык, болезнь обнаруживается раньше. Это связано с потерей вкусовой чувствительности.
При плоской форме очаг изменений представляет собой сухую шероховатую поверхность любой формы и размеров. При поражении внутренней поверхности щек патология чаще формируется вокруг выводных протоков слюнных желез. При появлении на небе, языке или под ним нередко очаг имеет вид белых полос с чередующимися темными участками. У половины пациентов с лейкоплакией образование возвышается над поверхностью здоровых слизистых на 1−3 мм. Цвет бляшек может быть молочным, белым или сероватым. Как правило, болезнь не сопровождается воспалительными осложнениями.
Веррукозная
Веррукозная лейкоплакия может быть следствием плоской, если провоцирующий фактор не был устранен. Гиперкератоз становится более выраженным, очаг возвышается над поверхностью слизистых на 3−5 мм. При прощупывании он имеет твердую поверхность, может быть подвижным. Обычно эта форма не сопровождается болью.
Цвет пораженного участка постепенно меняется на желтоватый. К другим характерным симптомам относят выраженное жжение во время еды и при воздействии воды, чувство стянутости, дискомфорт в полости рта. Эта форма имеет высокий риск озлокачествления.
Эрозивная
Этот вид лейкоплакии развивается из веррукозного в 1/3 всех случаев. На патологическом участке слизистой формируются множественные мелкие язвочки и трещины. Это приводит к присоединению резкой боли. Размеры повреждений увеличиваются, а прием пищи и даже разговор становятся затруднительными.
Нарушения целостности тканей становятся входными воротами для инфекции. Поэтому эрозивная форма часто сопровождается воспалительными осложнениями в зависимости от локализации патологического очага — гингивитом, глосситом, стоматитом и др.
Лейкоплакия Таппейнера
Эта форма болезни свойственна курильщикам. Выкуривание 10 сигарет в день повышает вероятность развития недуга в 50 раз. Обычно поражаются участки мягкого и твердого неба, реже — десен. При отказе от вредной привычки заболевание может пройти бесследно самостоятельно.
Слизистые оболочки неба становятся синюшными или серыми, приобретают складчатую структуру. Сужение протоков слюнных желез приводит к скоплению секрета в тканях, застойным процессам и развитию воспаления. Болезнь имеет вид множественных красных узелков, сопровождающихся воспалительными процессами.
Мягкая
Этот вид представляет собой доброкачественное образование. Для очага характерно сильное шелушение вплоть до отпадания крупных участков ороговевшего эпителия. На образовании появляются изъязвления и трещины, наблюдается кровоточивость. Размеры опухоли могут достигать пяти сантиметров в диаметре и возвышаться над здоровой тканью более, чем на сантиметр. Такая лейкоплакия ротовой полости может развиваться в результате резких гормональных изменений, депрессии, стрессов.
Особенности диагностики
Диагностика заболевания начинается с визуального осмотра стоматологом. Врач задаст вопросы об общем состоянии здоровья, уточнит давность появления жалоб, выявит факторы риска развития недуга. Подтвердить предположение специалист может с помощью нескольких методов:
Биопсия. Один из самых точных способов диагностики, при котором осуществляется забор участка измененных тканей и дальнейшее их изучение в лаборатории.
Мазок на онкоцитологию. Представляет собой соскоб поверхностных клеток слизистой.
Проба Шиллера. На слизистую оболочку наносится раствор йода, измененные участки не подвергаются окрашиванию.
Лабораторные анализы — общий анализ крови, исследование на онкомаркеры и др.
Могут потребоваться и другие методы диагностики в зависимости от клинической картины.
Методы лечения
Лечение лейкоплакии может потребовать коллегиального подхода: участия онколога в разработке плана действий. Основой терапии является устранение провоцирующих факторов: отказ от курения, смена места работы при профессиональной вредности, соблюдение мягкой диеты с отказом от специй и пр. По показаниям проводится коррекция зубных протезов, замена пломб, лечение кариеса, удаление зубов, не подлежащих восстановлению и другие мероприятия.
В рамках комплексного лечения врач может назначить следующие лекарственные средства:
Препараты для восстановления нормальной структуры эпителия полости рта. Обычно применяется в форме аппликаций на пораженные участки.
Антисептики. Используются для профилактики и лечения воспалительных осложнений болезни.
Обезболивающие средства и симптоматическая терапия. Могут применяться лекарства с системным действием или аппликации местных анестетиков, используемые в стоматологии.
Самолечение при лейкоплакии во рту категорически не рекомендовано. Многие средства, в том числе некоторые противовоспалительные препараты, обладают раздражающим действием и повышают риск развития злокачественных опухолей.
При тяжелом течении болезни может потребоваться госпитализация. Наличие язв и эрозий является показанием к использованию гормональных противовоспалительных средств, протеолитических ферментов и др. Оперативное вмешательство показано при неэффективности консервативного лечения. Обычно применяются криодеструкция, иссечение скальпелем.
Профилактические меры
Основой профилактики лейкоплакии является отказ от вредных привычек, соблюдение щадящей диеты и гигиены полости рта. Важно регулярно посещать стоматолога и своевременно лечить заболевания полости рта. Особое внимание должны проявлять пациенты с генетической склонностью к лейкоплакиям.
Лейкоплакия полости рта: симптомы, лечение
Заболевание, при котором воспаляется и поражается слизистая оболочка полости рта, называется лейкоплакией. Поражение затрагивает во рту, в первую очередь, каймы губ. Болезнь представляет серьезную опасность, поскольку впоследствии может перерасти в онкологию.
Лейкоплакия полости рта: причины болезни
К причинам, вызывающим развитие заболевания, относятся:
Симптомы
Первые признаки заболевания зачастую остаются незамеченными, поскольку не вызывают никаких болевых ощущений или дискомфорта у пациента. Тем не менее специалист сможет определить по внешнему виду слизистой оболочки, губ и участка смыкания зубов начавшуюся лейкоплакию.
Первый признак болезни – возникновение ороговевшей области серого цвета, которая может появиться на небе (у курильщиков), в уголках рта, на внутренней стороне щеки и пр. На этом участке образуется легко убираемый белый налет, однако через несколько дней образование вновь дает о себе знать. Пациент может чувствовать уплотненность во рту, но, как показывает практика, большинство людей на это просто не обращает внимания.
Образуются бляшки, диаметром не более 4 сантиметров. Они могут появиться:
Процесс формирования бляшек занимает до одного месяца. На первой стадии участок будущего образования кажется немного припухлым, при прощупывании пальцами уплотнения не чувствуется. Однако с течением времени появляется еще один симптом лейкоплакии полости рта – слизистая оболочка в месте появления припухлости теряет первоначальный блеск и становится шероховатой, что заметно при касании.
Болевых ощущений при этом не возникает: лишь иногда возможно ощущение сухости в месте очага.
Постепенно окраска пятен меняется с серого на ярко-выраженный белый. Пятна в большинстве случаев имеют чёткие границы. Их увеличение возможно в случае, когда болезнь переходит во вторую свою стадию, именуемую веррукозной.
Нередко болезнь вызывает возникновение кандидоза и злокачественных раковых образований. В запущенном состоянии лейкоплакия с большим трудом поддается лечению: пораженные участки еще сильнее роговеют, могут формироваться язвы, инфекция постепенно захватывает и другие участки рта.
Заявка на консультацию
Болезнь начинается с образования очагов на нёбе (иногда они появляются на деснах). Слизистая оболочка меняет свой цвет на ярко-выраженный серый или синеватый, что заметно невооружённым взглядом, на ней появляются складки. Могут начать появляться красноватые узелки, что сопровождается инфекционными воспалениями ротовой полости (причина- скопление секрета слюнных желёз в тканях).
Диагностика лейкоплакии полости рта
Лечение любого заболевания начинается с диагностики: не является исключением в этом плане и лейкоплакия.
При осмотре врач опрашивает пациента на предмет выяснения факторов, способствующих развитию заболеванию. К ним относятся регулярное воздействие табачного дыма, работа во вредных условиях, недавно проведенные стоматологические операции и пр.
Далее назначаются лабораторные исследования. Могут проводиться следующие процедуры:
Помимо этого, врач дополнительно может назначить анализ мочи, провести биохимическое исследование крови и запросить результат флюорографии. Может потребоваться консультация онколога (при подозрении на рак), терапевта (для исключения инфекционных заболеваний) и дерматолога (с целью поиска других очагов заболеваний).
Лейкоплакия полости рта: лечение медицинскими препаратами
Лечение подразумевает полную ликвидацию раздражающих факторов, приведших к развитию болезни:
Дополнительно назначается курс витамина A, продолжительностью не менее месяца, затормаживающего процесс ороговения тканей.
Если принятые меры не вызвали полного исчезновения проявлений заболевания, допускается хирургическое вмешательство: очаг иссекается, в зависимости от степени развития болезни используется криодеструкция или электрокоагуляция.
Особого внимания заслуживают язвы, ибо они могут перерасти в раковые опухоли. Для их лечения назначаются препараты, усиливающие процесс регенерации и эпителизации тканей. Если положительная динамика отсутствует, не избежать оперативного вмешательства.
Человек, заболевший лейкоплакией, должен постоянно посещать стоматолога для осмотра, чтобы не допустить злокачественного перерождения клеток.
Помимо отказа от курения, пациенту корректируется диета: на время лечения из рациона исключается острая и слишком солёная пища, рекомендуется употреблять больше овощей и фруктов.
Ни в коем случае нельзя применять препараты, обладающие раздражающим действием, поскольку в противном случае это чревато формированием раковых клеток.
Если в течение пары недель нет улучшений, назначается хирургическая операция: это может быть либо иссечение скальпелем, либо применение холода в виде жидкой струи азота.
Лейкоплакия полости рта: чем лечить в домашних условиях
Помимо медикаментозного лечения, лейкоплакию полости рта можно лечить средствами народной медицины.
Рецептов существует немало, вот лишь основные из них:
Своевременное выявление заболевания и соблюдение всех рекомендаций врача – залог выздоровления в минимально возможные сроки и уменьшение риска возникновения осложнений. Если начать лечение на начальной стадии, свести вероятность появления осложнений получается практически к нулю.
Эта статья носит информационный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях проконсультируйтесь с врачом.