Облитерирован левый к д угол что это
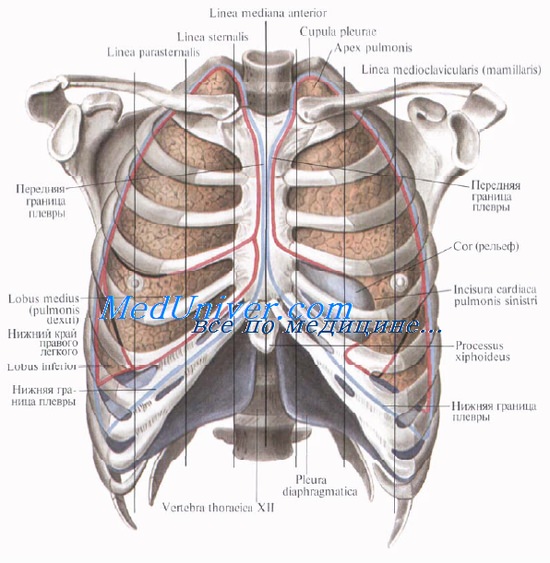
Правая и левая передние плевральные складки на уровне II—IV реберных хрящей близко подходят друг к другу и частично фиксированы при помощи соединительнотканных тяжей. Выше и ниже этого уровня образуются верхний и нижний межплевральные промежутки.
Верхний промежуток, обращенный вершиной книзу, располагается позади рукоятки грудины. К нему прилежит вилочковая железа или ее остатки в виде скопления клетчатки (у взрослых).
Нижний промежуток, обращенный вершиной кверху, располагается позади нижней половины грудины и прилежащих к ней передних отделов четвертого и пятого левых межреберий. На этом участке к стенке грудной полости прилежит перикард.
Нижние границы плевральных полостей проходят по среднеклю-чичной линии — по VII ребру, по средней подмышечной линии — по X ребру, по лопаточной линии — по XI ребру, по околопозвоночной линии — по XII ребру. На левой стороне нижняя граница плевры стоит несколько ниже, чем на правой.
Задние границы плевральных полостей спускаются от купола плевры вдоль позвоночного столба и соответствуют реберно-поз-воночным суставам. Следует, однако, иметь в виду, что задняя граница правой плевры часто заходит на переднюю поверхность позвоночника, нередко достигая срединной линии, где прилегает к пищеводу.
Границы легких не во всех местах совпадают с границами плевральных мешков.
Там, где легочные края не совпадают с плевральными границами, между ними остаются запасные пространства, называемые синусами плевры, recessus pleurales. В них легкое заходит только в момент самого глубокого вдоха.
Плевральные синусы составляют часть полости плевры и образуются в местах перехода одной части париетальной плевры в другую (распространенная ошибка: «синусы образованы париетальным и висцеральным листками плевры»). Стенки синусов близко соприкасаются при выдохе и отходят друг от друга во время вдоха, когда синусы частично или полностью заполняются легкими. Они расходятся также при заполнении синусов кровью или экссудатом.
К вопросу о диагностике и лечении синуситов
Изучив вышеприведенную статью наших английских коллег, посвященную диагностике и лечению синуситов, мы решили представить собственный взгляд на эту проблему. Острые и хронические синуситы часто встречающаяся патология и у взрослых и у детей.
Изучив вышеприведенную статью наших английских коллег, посвященную диагностике и лечению синуситов, мы решили представить собственный взгляд на эту проблему.
Острые и хронические синуситы часто встречающаяся патология и у взрослых и у детей.
В России, в отличие от Великобритании, лечением синуситов пока не занимаются врачи общей практики или участковые терапевты, эта патология по-прежнему остается в ведении оториноларингологов. Но, конечно, первоначально с этими больными встречается именно терапевт или педиатр, который и должен заподозрить, что речь идет не об ОРВИ, сопровождающейся катаральными явлениями, или рините, а о синусите. Особенно это важно при остром процессе, так как при хронических синуситах больные, как правило, хорошо осведомлены о своем диагнозе и наблюдаются у ЛОР-врача.
В процессе диагностики и дифференциальной диагностики синуситов мы считаем целесообразным проведение ультразвукового исследования придаточных пазух носа (ППН) как скрининг-теста, при котором можно ответить на вопрос: имеются или нет патологические изменения в ППН? Если патологии не обнаружено, нужно продолжить диагностический поиск в другом направлении: ОРВИ, аденоидит, ринофарингит; особенно это касается детей.
При обнаружении патологии во время ультразвуковой диагностики мы рекомендуем произвести рентгенографию ППН.
 |
| Рисунок 1. Рентгенограмма ППН: тотальное затемнение правой гайморовой пазухи |
В отличие от английских коллег мы считаем, что плоскостная рентгенография ППН, при всей ее неспецифичности, достаточно информативна. На рис. 1-3 представлены рентгенограммы ППН, из которых достаточно четко можно сделать вывод о патологическом процессе в синусах. На первой рентгенограмме (рис. 1) мы видим тотальное затемнение правой гайморовой пазухи и легкую завуалированность клеток решетчатого лабиринта и лобной пазухи, что при соответствующем анамнезе может свидетельствовать об остром правостороннем гемисинусите. На второй (рис. 2) затемнение обеих гайморовых пазух, что наводит на мысль об остром двухстороннем гайморите (при пункции в данном случае получен гной). На третьей рентгенограмме (рис. 3) имеется уровень в левой верхнечелюстной пазухе (во время пункции получен жидкий гной при аспирации), что также свидетельствует о левостороннем остром гнойном гайморите.
Компьютерная томография, конечно, более точный диагностический метод, но, учитывая высокую лучевую нагрузку и дороговизну исследования, его следует использовать только при подозрении на новообразование в пазухе или каких-либо неясностях в диагнозе.
 |
| Рисунок 2. Рентгенограмма ППН: тотальное затемнение обеих гайморовых пазух |
Кроме того, при подозрении на гнойную форму острого или обострение хронического гайморита (гаймороэтмоидита) лечебно-диагностическая пункция верхнечелюстной пазухи является одним из самых эффективных диагностических и лечебных мероприятий.
Классическая пункция верхнечелюстных пазух с помощью иглы Куликовского позволяет, во-первых, точно определить характер содержимого в пазухе (слизь, гной, кровь); во-вторых, получить достоверное бактериологическое исследование микрофлоры гайморовой пазухи (без примесей отделяемого из полости носа и аденоидов, мокроты), что в настоящее время из-за возросшей резистентности микроорганизмов чрезвычайно важно, и провести при необходимости цитологическое исследование; наконец, эта процедура чисто механически позволяет удалить из синуса патологическое содержимое и воздействовать на слизистую оболочку различными лекарственными средствами, в зависимости от характера процесса (антисептики, антибиотики, кортикостероиды, протеолитические ферменты, кислород и т. д.).
 |
| Рисунок 3. Рентгенограммы ППН: затемнение в левой гайморовой пазухе (уровень) |
Для выполнения пункции гайморовой пазухи также совершенно необходима рентгенограмма ППН не только для уточнения диагноза, но и для ориентировки в индивидуальных особенностях геометрии синуса.
Вопрос о возможных вариантах лечения острых и обострения хронических синуситов также весьма актуален. Мы считаем, что при наличии гнойного содержимого в пазухе и симптомов интоксикации необходимо применение антибактериальных препаратов с учетом бактериологического исследования. Если врач считает, что больной нуждается в срочной антибактериальной терапии, то исходя из того, что острые синуситы вызываются чаще всего Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarralis, имеет смысл назначение цефалоспоринов II поколения или антибиотиков широкого спектра действия, таких как амоксицилин, который эффективно накапливается в том числе и в костной ткани. Из всех лекарственных форм амоксициллина предпочтительнее Флемоксин Солютаб (производится в Голландии), биодоступность которого составляет 93%. Почти полное всасывание в кишечнике обеспечивает высокую эффективность (равнозначную внутримышечным инъекциям) и снижает риск развития дисбактериоза. Кроме того, таблетки Флемоксина Солютаб очень удобны для приема маленькими пациентами, так как обладают приятным запахом и вкусом, и могут быть растворены в воде.
При наличии у больного слизистого отделяемого из пазухи в удовлетворительном состоянии можно попытаться вести пациента без антибиотиков, а с использованием комплексных гомеопатических препаратов, снимающих отек слизистой оболочки, таких как циннабсин.
Отношение к назальным стероидам должно быть весьма осторожным. При обострении гнойной формы хронического синусита назначение глюкокортикоидов вряд ли оправданно, а часто и противопоказано. Кроме того, известно, что неумеренное использование местных глюкокортикоидных препаратов способствует развитию микотической инфекции, часто встречающейся в наше время и плохо поддающейся лечению.
И последнее: мы считаем, что при подозрении на какую-либо патологию в ППН, банальный синусит или неопластический процесс больного необходимо направить к оториноларингологу, а не пытаться лечить в условиях терапевтической практики.
Синдром слабости синусового узла
Синусовый (сино-атриальный) узел является источником электрических возбуждений и водителем ритма сердца первого порядка. Он локализуется в стенке правого предсердия и продуцирует импульсы частотой 60—80 в минуту. СА-узел подчиняется влияниям ВНС (вегетативной нервной системы) и гормональных систем, это проявляется изменениям ритма адекватно потребностям организма во время физической, психоэмоциональной активности, состоянии сна или бодрствования.
При синдроме слабости синусового узла происходит утрата СА-узлом лидирующей позиции в генерации сердечного ритма.
Классификация СССУ
Формы заболевания СССУ
Симптомы СССУ
Клинически выраженное нарушение функции синусового узла происходит когда остается менее 1/10 работающих клеток-водителей ритма.
Клиническую картину СССУ формируют 2 основные группы симптомов: кардиальные (сердечные) и церебральные (мозговые).
Больные жалуются на ощущение замедленного, нерегулярного пульса, замирания сердца, в случае выраженной брадикардии боли в проекции сердца, за грудиной давящего, сжимающего характера вследствие снижения кровотока по коронарным артериям. Может присоединяться аритмия (пароксизмальная тахикардия, суправентрикулярная и вентрикулярная экстрасистолия, фибрилляция, трепетание предсердий — это ощущается перебоями в работе сердца, сердцебиением, «кувырканием» сердца. При неблагоприятном течении развивается фибрилляция желудочков, часто являющаяся причиной внезапной сердечной смерти.
Мозговая (церебральная) симптоматика на начальных стадиях СССУ представлена неспецифическими признаками: общая слабость, утомляемость, раздражительность, эмоциональная неустойчивость, снижение памяти и внимания.
По мере развития синдрома слабости синусового узла появляется сонливость, предобморочные состояния, кратковременные потери сознания (приступы Морганьи-Адамса-Стокса), связанные с резким ухудшением кровоснабжения головного мозга. Как правило такие обмороки проходят самостоятельно.
Прогрессируют и головокружение, шум в ушах, слабость, страдает эмоциональная сфера, значительно снижается работоспособность, память, нарушается сон.
Естественно, что при СССУ ухудшается кровоснабжение не только сердца и головного мозга — страдают и другие органы. Нарушается функция почек, больной замечает уменьшение количества мочи; нарушается пищеварительная функция; снижается тонус и сила скелетных мышц.
Причины СССУ
Первичная дисфункция:
Вторичная дисфункция:
Диагностика СССУ
Для выявления органической патологии миокарда применяют ЭхоКГ (УЗИ сердца), реже томографию сердца.
Лечение СССУ
Тактика лечения синдрома слабости синусового узла зависит от степени дисфункции синусового узла, причины болезни, клинических проявлений, выраженности нарушений гемодинамики. Вторичный характер патологии подразумевает лечение основного заболевания.
При легких и умеренных формах СССУ используются лекарственные препараты. Если медикаменты не дают эффекта, либо развивается сложная, комбинированная с другими нарушениями ритма, или острая, тяжелая форма дисфункции синусного узла, нарушающая регионарное и системное кровообращение, показана установка электрокардиостимулятора.
Тромбоз подключичной вены (синдром Педжета-Шреттера)

Первый случай синдрома был описан Джеймсом Педжетом в 1875 году, а в 1894 году фон Шреттер идентифицировал сосудистую травму как потенциальную причину заболевания. Термин синдром Педжета-Шреттера впервые был использован в 1948 году.
Причины и факторы риска
Тромбоз подключичной вены связан с компрессией грудного выхода. Подключичная вена берёт начало от первого ребра из подмышечной вены, а на уровне грудино-ключичного соединения с яремной веной образует плечеголовную вену. Сдавление стенок вены в месте между ключицей и первым ребром приводит к замедлению движения крови и тромбозу. Его можно рассматривать как венозный эквивалент синдрома торакального (грудного) выхода.
Одной из причин возникновения тромбоза является гипертрофия мышц (увеличение объёма или массы скелетных мышц). В результате подключичная вена может быть сжата между рёбрами (перед ней), мышцей (за ней) и ключицей (над ней).
Другой причиной является то, что у человека есть врождённое небольшое анатомическое пространство между ключицей и первым ребром. В этом случае сжатие подключичной вены возможно даже без большой гипертрофии мышц.

Средний возраст пациентов с синдромом Педжета-Шреттера 30-40 лет, а соотношение между мужчинами и женщинами составляет примерно 2: 1. Чаще встречается справа, вероятно, из-за частоты доминирования правой руки, и от 60% до 80% пациентов как раз те, кто выполнял энергичные упражнения с участием верхних конечностей.
Течение заболевания
Течение заболевания делится на две стадии: острая (длится около трёх недель, на начальном этапе симптомы проявляются во время физических нагрузок) и хроническая (симптомы наблюдаются более двух месяцев).
Острая фаза характеризуется нарастанием отёка руки, болями, чувством распирания. Трудоспособность пациента снижается. Постепенно развиваются напряжённые подкожные вены, которые берут на себя функцию оттока венозной крови и способствуют стиханию процесса.
Хроническая фаза является последствиями перенесённого тромбоза. При неадекватном лечении сохраняется окклюзия подключичной вены и развивается хронический синдром Педжета-Шреттера. Он характеризуется развитием мощной коллатеральной сети подкожных вен вокруг плечевого сустава. Пациентов беспокоит увеличение больной руки в объеме, иногда бывают болевые ощущения, повышенная утомляемость.
Прогноз
Опасные для жизни осложнения встречаются редко. Эмболия лёгочных артерий наблюдается лишь в 2% случае в подключичного тромбоза. Даже при немедленном вмешательстве, у некоторых пациентов не восстанавливается функциональность руки полностью, а сохраняются остаточные симптомы или необходимость продолжительного лечения. Тяжёлой венозной недостаточности руки обычно не возникает.
Серьёзной угрозы для жизни тромбоз подключичной вены не несёт. После адекватного лечения отёк значительно уменьшается, однако полная проходимость восстанавливается редко. При сохранении причин для подключичного тромбоза могут возникать рецидивы заболевания, поэтому необходимо их выявлять и устранять.
В качестве напоминания о перенесённом венозном тромбозе у пациента остаётся увеличение плеча в объёме и сеть видимых подкожных вен в области плечевого сустава.
Гистероскопическая и морфологическая оценка внутриматочной патологии в разные возрастные периоды
Полный текст
Аннотация
В структуре гинекологических заболеваний главное место занимает патология эндо- и миометрия. Внедрение эндоскопических технологий позволило расширить диагностические возможности исследования внутриматочной патологии. Морфологический метод является золотым стандартом в диагностике состояния полости матки. Проведен ретроспективный анализ 100 видеопротоколов гистероскопий и данных морфологических исследований, полученных в ООО «Медицинская клиника «Ваш Доктор» (Симферополь), за 2018 г. В ходе ретроспективного анализа гистероскопической картины и патоморфологических заключений все пациентки были разделены на три возрастные группы: первая — пациентки 25–35 лет (35 женщин), вторая — пациентки 36–45 лет (35 женщин), третья — 46–55 лет (30 женщин). В раннем репродуктивном периоде преобладала гиперплазия эндометрия без атипии, в позднем репродуктивном периоде превалировал хронический эндометрит, для периода менопаузального перехода и постменопаузы были характерны полипы тела матки.
Ключевые слова
Полный текст
Введение
В структуре гинекологических заболеваний главное место занимает патология эндо- и миометрия. Она может быть представлена воспалительными и иммунопатологическими состояниями, гиперпластическими и опухолевыми процессами, в том числе лейомиомой, аномалиями развития по типу мюллеровых. Клинически данная патология проявляется нарушениями менструальной и репродуктивной функций [1].
Для оценки внутриматочной патологии используют следующие подходы: визуализацию при помощи ультразвукового исследования (УЗИ) — трансабдоминальное/трансвагинальное; гистероскопическое исследование; а также гистологическое исследование резецированного эндометрия, взятого при биопсии [2].
Эндоскопические технологии расширили диагностические возможности исследования внутриматочной патологии [3]. Ценность гистероскопии определяется чувствительностью (точность выявления заболевания) и специфичностью (отсутствие заболевания у здорового человека). В сравнении со стандартным выскабливанием специфичность гистероскопии достигает 100 %, а чувствительность — 98 %. Ее преимущество заключается в возможности прицельного оперирования в полости матки, а также максимальной безопасности. В связи с этим необходима стандартизация показаний к выполнению гистероскопии [4, 5].
Морфологический метод является золотым стандартом в диагностике состояния полости матки. Гистологическому исследованию подвергают соскобы из цервикального канала и полости матки, которые могут быть получены посредством диагностического выскабливания слизистой оболочки шейки и тела матки. Данный подход активно применяют в диагностике предраковых и раковых процессов половых органов.
Материалы и методы
Выполнен ретроспективный анализ 100 видеопротоколов гистероскопий и данных морфологических исследований, полученных во время операций, проведенных в ООО «Медицинская клиника «Ваш Доктор» (Симферополь) в 2018 г. Возраст пациенток составил от 20 до 55 лет. Исследование выполняли экстренно либо планово на 5–7-й день овариально-менструального цикла. Выполнены полное клинико-лабораторное исследование, УЗИ органов малого таза согласно стандарту протокола обследования пациенток с гинекологической патологией до проведения гистероскопии. Исследование завершали диагностическим выскабливанием полости матки и цервикального канала с последующей контрольной гистероскопией. Все пациентки были разделены на группы в зависимости от возраста, в каждой группе отслеживали гистероскопическую картину и проводили гистологическое исследование.
Статистическую обработку данных осуществляли в программе SPSS Statistics 6.0.
Результаты и их обсуждение
Гистероскопическое исследование и морфологическую оценку проводили 100 пациенткам в возрасте от 20 до 55 лет. Средний возраст женщин составил 36,30 ± 1,04 года (Ме = 35, Мо = 33).
В ходе ретроспективного анализа гистероскопической картины и патоморфологических заключений все пациентки были разделены на три возрастные группы:
Первая группа
В первой группе все пациентки находились в репродуктивном возрасте. Показаниями к проведению гистероскопии являлись аномальные маточные кровотечения, бесплодие, подозрение на полип эндометрия и неоднородность эндометрия по данным УЗИ. Количество пациенток — 35 человек, средний возраст — 30,03 ± 0,70 года (Ме = 29,5; Мо = 33).
Во всех случаях визуализированный эндометрий не соответствовал фазе овариально-менструального цикла: как правило, утолщенный, ярко-розовой окраски и с различными складками. Определялись прозрачные точки — увеличенное количество протоков желез. При оценке распространенности патологического процесса диффузная гиперплазия диагностирована у 61,3 % пациенток, очаговая — у 38,7 %. Согласно морфологическому исследованию у большинства пациенток отмечалась простая гиперплазия без атипии (87,67 %), сложная гиперплазия эндометрия без атипии выявлена в 12,33 % случаев. Железистая гиперплазия характеризовалась резко утолщенным эндометрием с удлиненной и извилистой формой желез. При гистологическом исследовании обнаружено повышение концентрации желез в цитогенной строме, которое носило неравномерный характер. Железистый эпителий был сходен по строению с эпителием эндометрия стадии пролиферации, встречались фигуры митоза (рис. 1).
Рис. 1. Гиперплазия эндометрия без атипии у женщины репродуктивного возраста (окраска гематоксилином и эозином, увеличение ×100)
Fig. 1. Endometrial hyperplasia without atypia in women of reproductive age (hematoxylin and eosin staining at ×100 magnification)
Признаки клеточной атипии в исследуемом материале у таких пациенток отсутствовали. В ряде наблюдений была выявлена полипозная форма железистой гиперплазии эндометрия без атипии, характеризовавшаяся образованием множества полиповидных выростов.
В репродуктивном периоде полипы были в основном мелких и средних размеров и представлены функциональным слоем эндометрия. При морфологическом исследовании обнаружены железистые (81,8 %) и железисто-фиброзные (18,2 %) полипы (рис. 2).
Рис. 2. «Сосудистая ножка» железисто-фиброзного полипа эндометрия у женщины репродуктивного возраста (окраска гематоксилином и эозином, увеличение ×100)
Fig. 2. “Vascular pedicle” of the glandular-fibrous endometrial polyp in a woman of reproductive age (hematoxylin and eosin staining at ×100 magnification)
Хронический эндометрит вызывает структурные изменения в слизистой оболочке полости матки, что в свою очередь приводит к снижению рецептивности эндометрия, срыву имплантации плодного яйца и часто становится причиной бесплодия и невынашивания беременности [6].
Рис. 3. Фиброзная ткань спайки с выраженной лимфоплазмоцитарной инфильтрацией в окружении эндометрия с признаками хронического активного воспаления (окраска гематоксилином и эозином, увеличение ×100)
Fig. 3. Fibrous adhesions with severe lymphoplasmocytic infiltration, surrounded by the endometrium with signs of chronic active inflammation (hematoxylin and eosin staining at ×100 magnification)
Вторая группа
Возраст пациенток данной группы приходился на поздний репродуктивный период (36–45 лет). Количество пациенток — 35 человек (35 %), средний возраст — 41,4 ± 0,6 года (Ме = 42; Мо = 43). Показаниями к проведению гистероскопии являлись аномальные маточные кровотечения, неоднородность эндометрия по данным УЗИ. При гистероскопическом исследовании наблюдалась картина диффузной гиперплазии эндометрия, гипоплазии эндометрия, эндометрита, полипов эндометрия.
Третья группа
Возраст пациенток варьировал от 46 до 55 лет. В группе было 30 женщин (30 %), средний возраст которых составил 50,9 ± 2,3 года (Ме = 50,5; Мо = 48). Основными показаниями к проведению гистероскопического исследования являлись аномальные маточные кровотечения, неоднородность эндометрия и подозрение на полип эндометрия по данным УЗИ.
Рис. 4. Железисто-фиброзный полип эндометрия «сенильного типа» с кистозно расширенными железами и выраженным расстройством кровообращения (окраска гематоксилином и эозином, увеличение ×40)
Fig. 4. Glandular fibrous endometrial polyp of the senile type with cystic expansion of the glands and severe circulatory disorder (hematoxylin and eosin staining at ×40 magnification)
При гистологическом исследовании эндометриоидной аденокарциномы выявлены либо очаг, либо диффузное поражение эндометрия различной степени злокачественности. Визуализировались различного размера и формы железы эндометрия с нарушенным порядком расположения относительно друг друга и полным отсутствием связующей стромы между ними. Степень клеточной атипии и митотическая активность носили вариабельный характер.
Несоответствие количества случаев общему числу женщин в каждой группе связано с наличием одновременно нескольких патологий полости матки у одной пациентки.
Заключение
Гистероскопия с морфологическим исследованием эндометрия остается золотым стандартом в диагностике внутриматочной патологии с учетом возрастного аспекта. На основании проведенного исследования можно сделать вывод о различной структуре внутриматочной патологии у женщин в разные периоды жизни: в раннем репродуктивном возрасте преобладала диффузная гиперплазия эндометрия, в позднем репродуктивном возрасте превалировал хронический эндометрит, для периода менопаузального перехода и постменопаузы были характерны полипы тела матки. Полученные данные помогут врачу-клиницисту своевременно поставить правильный диагноз и выработать оптимальную и индивидуальную тактику ведения пациентки.
Дополнительная информация
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Источник финансирования. Авторы заявляют об отсутствии финансирования при проведении исследования.