Посев из зева на микрофлору. Тест на стрептококк.
1. Посев из зева на микрофлору
Примеры инфекций, которые могут быть обнаружены во время посева из зева на микрофлору:
Если рост бактерий в емкости зафиксирован, проводят ещё ряд тестов, чтобы определить, какой антибиотик будет лечить инфекцию лучше (тест на восприимчивость).
Большинство случаев боли в горле вызваны вирусной инфекцией, например, простудой или гриппом. В этих случаях посев на микрофлору не проводят, потому что вирусы выращивать очень трудно, и это дорогое исследование. Кроме того, вирусные инфекции не лечатся антибиотиками. А значит, и эффект от посева на микрофлору в этом случае будет не столь велик.
2. Зачем проводят посев?
Посев из зева на микрофлору проводится, чтобы:
3. Как проводят посев?
Для сбора образцов чистым тампоном берут мазок в задней части горла, вокруг миндалин. Образец также может быть собран с помощью вымывания. Для этого теста, вам предложат прополоскать рот небольшим количеством соленой воды, а затем выплюнуть жидкость в чистую чашку. Этот метод является более надежным.
4. Результаты посева из зева на микрофлору
Результаты посева будут готовы в течение 1-2 дней, в некоторых случаях тестирование проводят в течение недели.
Существует также экспресс-тест на стрептококки. Результаты такого теста на стрептококк будут готовы уже через 10-15 минут. Этот анализ предназначен только для бактериальных инфекций, вызванных стрептококковой бактерией.
Экспресс-тест на стрептококк может показать два результата:
Посев из зева на микрофлору также может быть отрицательным или положительным:
Мазок из зева при ангине: расшифровка анализов
Мазок из зева – это доступный бактериоскопический метод исследования. В результате удается выявить состояние микробиома, выделить возбудителя, например, бактерии, вирусы или простейшие и определить чувствительность микроорганизмов к лекарственным препаратам. Именно при ангине этот метод исследования оказывается основным.
Ангина и ее особенности
Ангина – сложное и опасное инфекционное заболевание, характеризующееся острым воспалением небных миндалин или других лимфоидных образований в ротоглотке.
Спровоцировать воспаление могут грибки, бактерии или вирусы.
В клинической практике принято выделять несколько видов ангин, и классификация основана степени тяжести, состоянии пациента и какие структуры миндалин поражаются.
В рамках статьи интересует вопрос диагностики и причины возникновения воспаления. В 80% случаев причиной ангины является гемолитический стрептококк группы А, и как раз его будут искать при исследовании мазка из зева. В остальных 20% случаев возбудителями могут быть:
Лечение назначается в зависимости от причины воспаления. Известно, что антибиотики, столь эффективные в лечении бактериальной пневмонии, не влияют на вирусы, а вот противовирусные не влияют на бактерии.
Когда рекомендовано проведение мазка из зева?
Показаниями для забора материала – мазка из зева, последующего посева на микрофлору будет:
Как подготовиться к процедуре?
Забору биологического материала должна предшествовать подготовка. Эти простые действия помогут избежать ошибок и получить достоверные результаты.
Результаты исследования
Исследование направлено на выявление микроорганизмов и определение их количества. В мазке из зева можно обнаружить следующую патогенную микрофлору:
Эти микроорганизмы могут спровоцировать множество заболеваний и воспалительных процессов: ангины, фарингиты, скарлатину и даже пневмонию. В домашних условиях можно самостоятельно сделать тест на этого возбудителя с помощью стрептатеста.
Может не только вызывать ангину, но и стать причиной системных поражений. Стоит отметить, что эти виды микроорганизмов могут быть неактивными, не представлять опасности для организма, сдерживаться работой иммунитета. Однако, при стечении обстоятельств, например, на фоне снижения иммунитета, может вызвать болезни, в том числе, и ангину.
Это клетки, которые высвобождаются при аллергических реакциях и указывают на неинфекционную природу воспаления.
В мазке могут обнаруживаться и другие микроорганизмы:
Если содержание этих микроорганизмов не превышает определенного количества, то нет необходимости проводить лечение с целью их полного уничтожения. Такие дисбиотические нарушения могут стать причиной серьезных последствий.
Бланк результатов анализа имеет несколько граф: в него вносятся названия микроорганизмов на латинском языке, а напротив выставляется знак: «+» или «–».
Положительный результат говорит о росте представителя условной или условно-патогенной микрофлоры, которые могу вызвать те или иные болезни и последствия. Отрицательный результат говорит об отсутствии бактериальных возбудителей, и, в таком случае, можно предположить вирусную или грибковую природу болезни.
При выявлении возбудителя среди бактерий, исследование продолжается, и следующий этап – определение чувствительности к антибиотикам.
Мазок из зева на микрофлору – простой, но надежный метод определения возбудителя и его антибиотикочувствительности. Эти данные с высокой точностью выявляют возбудителя, на основе которых составляется план лечения, и можно контролировать его результаты.
Посев из зева на наличие патогенной микрофлоры
Посев из зева на наличие патогенной микрофлоры – серьёзный вид обследования, выявляющий присутствие или отсутствие патогенной микрофлоры в горле. Врач специальным инструментом берёт мазок, после чего помещает взятый материал в созданные искусственно в ёмкости условия, наиболее благоприятные для роста инфекции. Если в чаше грибки и бактерии чувствуют себя хорошо и продолжает свой рост и размножение, то результат обследования будет положительным. Разновидности инфекционного поражения определяются под микроскопом в лаборатории. Если патогенная микрофлора отсутствует, то тест даст отрицательный ответ.
Вот несколько разновидностей инфекций, чаще всего обнаруживающихся при этом типа исследования:
Если тест выявил положительный результат на наличие патогенной микрофлоры, то проводится ещё ряд исследований на подходящий для избавления от неё антибиотик.
Чаще всего все болевые ощущения в горле вызваны инфекцией вирусного происхождения. Ярким примером служат все виды гриппа и простуда. В этих случаях посев не делают, так как вирусы очень сложно вырастить в лабораторных условиях. Это требует больших затрат сил, времени и денег. К тому же антибиотики бессильны против инфекции вирусного происхождения. А значит и целесообразность исследования не будет большой.
Цель посева из зева
Медиками выделяется два основных полезных результата от проведения этого анализа:
Как производится посев из зева?
Материал для посева из зева забирается у пациента при помощи стерильного тампона. Причём делается это с области задней части горловины и около миндалин. Есть ещё один способ для того, чтобы осуществить забор материала для анализа. Пациент набирает в рот специально приготовленный солевой раствор, тщательно поласкает горло, после чего выплёвывает в чашку для анализов. Последний метод наиболее популярен.
Результаты посева из зева
Результаты посева из зева появляются только спустя некоторое время: от нескольких дней до недели. Есть, конечно, и эксперсс-тест на стрептококк. Его итог можно узнать уже через несколько минут. Но выявляет он только инфекционное заражение бактериального происхождения.
Результаты экспресс-теста на стрептококк
Они бывают только двух видов:
Посев из зева на микрофлору может также дать различные результаты:
Пн-Пт: с 10:00 до 20:00
Сб: с 10:00 до 18:00
Вс: выходной день
Москва, Мажоров переулок, д.7
м. Электрозаводская
Пн-Пт: с 10:00 до 20:00
Сб: с 10:00 до 18:00
Вс: выходной день
Гинекологический мазок «на флору»: на что смотреть, и как понять
Большинству женщин мазок «на флору» знаком, как самый «простой» гинекологический анализ. Однако исследование куда «полезнее», чем может казаться. И всего несколько (а то и одно) отклонений способны подсветить значимые проблемы, еще до появления каких-либо симптомов. Так как же понять полученные результаты? Рассказываем по пунктам.
1. Эпителий
Как известно, любой живой объект в природе имеет ограниченный срок жизни, по истечении которого он погибает «от старости».
Эпителий в гинекологическом мазке – это и есть слущенные «старые» клетки слизистой оболочки влагалища, цервикального или уретры (в зависимости от оцениваемого локуса). Которые могут присутствовать в материале в умеренных количествах.
Превышение нормативных пределов («много» или «обильно») может указывать на:
Уменьшение или отсутствие эпителия в мазке – на атрофические изменения, недостаток эстрадиола или избыток андрогенов.
Кроме того, ввиду зависимости эпителия от уровня половых гормонов, его количество в материале может сильно меняться в зависимости от дня цикла, начиная с единичного «в поле зрения» в самом начале – до умеренного и даже большого количества ближе к овуляции и во время нее.
А появление в мазке так называемых «ключевых клеток» (эпителий, «облепленный» мелкими кокковыми бактериями) – является маркером бактериального вагиноза.
2. Лейкоциты
«Норма» лейкоцитов в мазке также сильно зависит от стадии цикла и уровня половых гормонов, а также исследуемого локуса.
Так, за «максимум» для:
Повышение показателя – очевидно, свидетельствует о воспалении, а полное отсутствие может иметь место в норме в самом начале цикла.
Слизь
Результат «отсутствует», «мало» или «умеренно» для этого показателя является нормой, что тоже связано с индивидуальными особенностями гормонального фона и циклом.
А вот «много» слизи в мазке – может свидетельствовать о том, что мазок взят в середине цикла, дисбиотических изменениях или избытке эстрогенов. Поэтому требует внимания специалиста или, как минимум, контроля в динамике.
Флора
Преобладающей флорой женских половых путей в норме у женщин репродуктивного возраста, как известно, являются лактобактерии (или палочки Дедерлейна). Количество которых может быть от умеренного до обильного, в том зависимости, в том числе, от фазы менструального цикла.
Патологические элементы
Присутствия мицелия грибов, трихомонад, диплококков (в том числе и возбудитель гонореи), лептотрикса, мобилункуса и прочих патогенных микроорганизмов в нормальном мазке не допускается, даже в минимальном количестве. А их выявление – серьезный повод незамедлительно обратиться за лечением.
Современные подходы к коррекции микробиоценоза ротоглотки
В структуре инфекционной заболеваемости детей ведущее место занимают респираторные инфекции [1–3]. Известно, что всеобщей закономерностью является повышенная восприимчивость к ним детей раннего и дошкольного возраста [6–8].
В структуре инфекционной заболеваемости детей ведущее место занимают респираторные инфекции [1–3]. Известно, что всеобщей закономерностью является повышенная восприимчивость к ним детей раннего и дошкольного возраста [6–8]. Именно среди детей указанной возрастной группы формируется особо выделяемая категория (15–30%) часто болеющих детей (ЧБД), вопросы лечения и оздоровления которых до сих пор остаются нерешенными и являются трудной задачей для педиатров [5–7]. У 67% ЧБД преимущественно рецидивирующей патологией становятся заболевания ЛОР-органов [9]. Характер воспалительного процесса в ротоглотке во многом зависит от реактивности иммунной системы, факторов местной защиты, в том числе микробиоценоза слизистой ротоглотки. Течение инфекционного процесса в ротоглотке могут обусловить различные микроорганизмы, в том числе и условно-патогенные [4, 6, 8, 10]. Вместе с тем состояние микробиоты ротоглотки изучено еще недостаточно. Отсутствуют однозначные представления о нормобиозе и значимости выделения различных видов микробов.
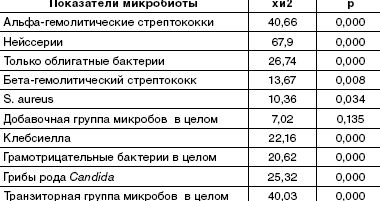
Сравнительный анализ полученных результатов обнаружил достоверные различия в состоянии микроэкологии задней стенки глотки в группах здоровых детей и пациентов с респираторной патологией (табл. 2).
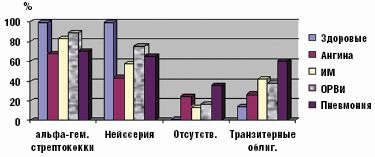
У подавляющего числа здоровых детей (99%) на задней стенке глотки был зарегистрирован рост альфа-гемолитического стрептококка в ассоциации с нейссериями. Причем у половины из них другие виды микробов не обнаруживались.
При гнойном или катаральном воспалительном процессе в ротоглотке обнаружено угнетение облигатной ассоциации альфа-гемолитического стрептококка и нейссерий, образующих защитную биопленку. Дисбиоз локуса развивался в 75–100% случаев. Он имел определенные особенности в зависимости от характера инфекционного процесса. Наиболее выраженное угнетение пролиферации облигатных бактерий было обусловлено местным гнойно-воспалительным процессом при ангине и системным поражением при пневмонии (рис. 1).
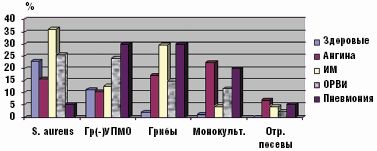
Именно при данной патологии чаще всего отсутствовали облигатные микробы, выделялись монокультуры или ассоциации микроорганизмов, состоящие только из добавочных и/или транзиторных представителей с высокой вероятностью их этиологической значимости, обнаруживались отрицательные посевы (рис. 2). Наиболее устойчивым компонентом облигатной ассоциации был стрептококк, отсутствие нейссерий либо снижение их количества наблюдалось значительно чаще.
Инициация инфекционного процесса респираторными вирусами способствовала преимущественной пролиферации грамотрицательных бактерий (особенно клебсиеллы) в больших количествах (более 104 КОЕ/мл), а также их ассоциаций (р = 0,000, рис. 2). Синегнойная палочка выделялась только у ЧДБ либо больных пневмонией. Лечение в стационаре способствовало нарастанию частоты обнаружения грамотрицательных микробов в 2–3 раза вне зависимости от этиологии инфекционного процесса. Обнаружение грамотрицательных бактерий у здоровых детей являлось следствием перенесенной ОРВИ (20% против 0, р
Л. В. Феклисова, доктор медицинских наук, профессор
Е. Р. Мескина, кандидат медицинских наук
Л. А. Галкина, кандидат медицинских наук
Е. Е. Целипанова, кандидат медицинских наук
Н. А. Савицкая, кандидат медицинских наук
С. П. Казакова, кандидат медицинских наук
Е. А. Воропаева, кандидат медицинских наук
ГУ МОНИКИ им. М. Ф. Владимирского, Москва