Увеличение лимфатических узлов у детей
Содержание статьи
Лимфатические узлы в норме имеют овальную форму, малый диаметр (несколько мм), внешнюю капсулу из соединительной ткани. Располагаются в разных частях тела группами. В зонах паха, шеи, подмышек узлы находятся неглубоко под кожей. Обычно к возрасту 1 года родители могут прощупать их и оценить размеры, плотность.
Общие сведения
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Лимфоузлы соединены лимфатическими сосудами – по ним циркулирует лимфа (жидкость с высоким содержание лимфоцитов, или «белых кровяных телец»). Вырабатываясь в костном мозге, лимфоциты циркулируют по организму, проходя сначала селезенку, затем лимфоузлы. Благодаря этому они получают способность вырабатывать антитела для уничтожения микробов. Источник:
А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор
Синдром увеличенных лимфатических узлов как педиатрическая проблема
Практическая медицина, 2007, №5 (24), с.12-15
Когда в организм попадает инфекция, совершается своеобразная «атака» на нее, вследствие чего лимфоузлы могут увеличиваться (в этот период они активнее продуцируют антитела). После выздоровления узлы принимают нормальные размеры. Если их диаметр и плотность не возвращаются к первоначальному состоянию, ребенка необходимо показать врачу.
Как правильно оценить размеры лимфоузлов?
Родители должны аккуратно прощупать узлы. Иногда увеличение настолько сильное, что это заметно внешне. Также при воспалительных процессах в лимфоузлах (лимфадените) дети ощущают боль, поэтому самостоятельно указывают на проблемный участок. Прощупывать лимфоузлы не рекомендуется более двух раз в день, чтобы не спровоцировать ухудшение состояния.
Показатели нормы лимфатических узлов:
Причины увеличения и основные группы лимфоузлов
| Группа лимфатических узлов | Типичные причины увеличения | |||||
|---|---|---|---|---|---|---|
| Околоушная | Пиодермия (воспаление волосистой части головы, сопровождаемое гноем), воспаление наружного либо среднего уха, наличие вшей, атопический дерматит, экзема. | Различные воспаления в волосистой части головы, грибковые заболевания, краснуха и др. | Абсцесс челюсти, воспаление нижней губы, поражение передних зубов, стоматит. | Гингивит, стоматит, поражение зубов. | ||
| Шейная (по направлению мышц в задней части шеи) | Ангина, хронический тонзиллит, туберкулез миндалин, аденоиды, мононуклеоз инфекционной формы. | Скарлатина, ангина, «болезнь кошачьей царапины», ходжкинская либо неходжкинская лимфома (важно – это злокачественные онкологические процессы!), токсоплазмоз. | Опухоли, туберкулез лимфоузлов, инфекции носоглотки. | Инфекции предплечья или кисти. | Инфекции плеча или руки, реакция на вакцину, «болезнь кошачьей царапины». | Инфекции кожи, костей и мышц нижних конечностей, воспаление суставов, дерматит, воспалительные процессы в половых органах, реакция на вакцину, введенную в бедренную зону. Онкологическая настороженностьЛимфоузлы часто увеличиваются вследствие лимфогранулематоза (лимфома Ходжкина) либо лимфосаркомы (неходжкинская лимфома). Это злокачественные процессы, которые проявляются повышенной плотностью, безболезненностью и большим диаметром лимфоузлов при отсутствии других причин их деформации. Лимфатические узлы увеличиваются группами, несимметрично (например, с одной стороны шеи). На начальной стадии процесса сохраняется их подвижность, раздельное расположение. Если онкологический процесс продолжается без лечения, лимфоузлы могут спаиваться, редко возникает умеренная болезненность. Источник: Симптомы, при которых обязательна консультация врача – это увеличение лимфатических узлов: Методы диагностикиПосле осмотра и сбора жалоб и анамнеза специалист направляет ребенка на общее обследование. Оно включает рентгенографию, анализы крови и мочи. Дополнительно могут понадобиться такие исследования: Иногда детям в рамках диагностики назначают прием антибактериальных препаратов. По их эффективности подтверждают либо опровергают бактериальную природу недуга. Методы леченияУвеличенные лимфоузлы – это не самостоятельное заболевание, а симптом какого-либо другого. Поэтому терапия в этом случае сводится к устранению первопричины такой реакции. Скорость возвращения узлов к нормальному размеру различается, в зависимости от тяжести и вида основного заболевания. Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач. Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист. Преимущества обращения в «СМ-Клиника»«СМ-Клиника» – это коллектив одних из лучших в Санкт-Петербурге специалистов, передовое диагностическое оборудование и комфортные условия. У нас нет очередей, все исследования выполняются быстро, прием ведут врачи высокой квалификации. При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно! Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам. Источники: Шишка за ухом у ребенка: что делать?Содержание статьи
Причины возникновенияУвеличение лимфатического узла. При прощупывании такая шишка мягкая, не двигается вместе с кожей, безболезненная. Обычно лимфатические узлы увеличиваются симметрично, поэтому шишки появляются с двух сторон. Причины увеличенных заушных лимфоузлов: Шишка за ухом у ребенка увеличивается в размерах постепенно. У новорожденного она вообще может быть незаметна. В народе заболевание называют свинкой. Процесс поражает заушные слюнные железы, которые увеличиваются в размерах, уплотняются и выглядят как шишки. Характерен выраженный отек мягких тканей в заушной области, который переходит на щеку и мочку уха. Заболевание сопровождается следующими симптомами : В отличие от лимфоузлов, опухолевое уплотнение за ухом подвижно, смещается вместе кожей. На первых стадиях процесса ребенок жалоб не предъявляет. Но, малейшее подозрение на опухоль требует немедленного обращения к онкологу. Вашему ребенку нужна помощь специалиста?Записаться на прием к врачу вы можете по телефону или с помощью системы на сайте Записаться к врачу
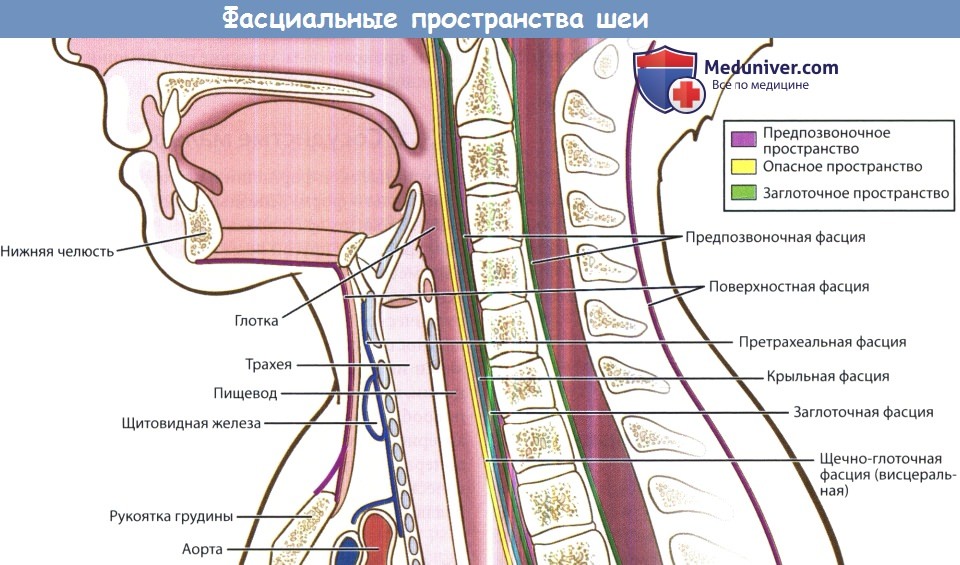
Возникает при внутриутробном нарушении формирования органа слуха. Свищ — это канал, который за ухом открывается в районе хрящевой части ушной раковины, а другим концом выходит в ротовую полость, среднее ухо или в область шеи. Шишка на месте выходного отверстия свища образуется только при воспалении тканей канала. Методы леченияЕсли у ребенка диагностирован эпидемический паротит, лечение направлено на профилактику осложнений. Так как возбудитель паротита — вирус, то специфического лечения нет. Антибиотики тоже неэффективны. обязательно соблюдение постельного режима в течение 10 дней (профилактика орхита) и диету (профилактика воспаления поджелудочной железы). Опухоли и околоушные свищи чаще всего удаляются хирургическим путем. Любое уплотнение за ухом у ребенка требует консультации педиатра. Только он может отличить безопасный симптом от тяжелой инфекционной болезни и назначить адекватное лечение. У ребенка опухла шея и появилась припухлость за ухом — что это может быть и к какому врачу обратиться?Заботливые мамы внимательно следят за состоянием своего ребенка, поэтому замечают изменения практически сразу. Иногда на шее у детей родители замечают припухлости разных размеров. Данный симптом является спутником многих патологий. Некоторые из них легко излечиваются, другие нуждаются в комплексной терапии. Опухоль в области шеи у ребенка: клиническая картинаВ шее находится много жизненно важных органов. Различные поражения данных органов, например, инфекционного характера, приводят к воспалению и образованию опухоли. Новообразования на шее появляются в разных местах, имеют различную плотность и подвижность. Почему у ребенка появляется припухлость на шее?Причины появления припухлости на шее у ребенка: Опухло под ухом – что это может быть?Причины образования опухоли возле уха: Виды опухолей в области шеиДиагностика и лечениеПри обнаружении опухоли на шее необходимо обратиться к педиатру. После осмотра врач назначит дополнительное обследование (при необходимости) и лечение. Основные методы диагностики: Если шея опухла, используют следующие препараты: У ребенка опухла шея за ухом что этоПосле первого подробного описания инфекций глубоких фасциальных пространств шеи в 1930-х смертность от них значительно снизилась. Тем не менее, они до сих пор регулярно встречаются, а оториноларингологу часто приходится определять источник инфекции, дифференцировать целлюлит от абсцесса, в необходимых случаях проводить хирургическое лечение. Выше уже было дано описание фасций шеи. В этой статье будут более подробно описаны клетчаточные пространства, которые ограничиваются данными фасциями. Также будут рассмотрены вопросы этиологии, патогенеза, клинических проявлений и лечения инфекций глубоких фасциальных пространств шеи. Обычно инфекции фасциальных пространств шеи вызываются полимикробной флорой,чаще всего — анаэробными и аэробными бактериями полости рта, реже патогенами, населяющими органы дыхания и кожу. Наиболее часто высеиваются следующие микроорганизмы: стафилококки (в том числе метициллин-резистентный золотистый стафилококк, MRSA), стрептококки (в том числе пневмококк), Fusobacterium necrophorum, бактероиды (в том числе В. fragilis), гемофильные бактерии, Escherichia coli, Enterobacter, Enterococcus, Neisseria, Klebsiella, Eikenella corrodens, Prevotella (Bacteroides melaninogenicus). Препаратами выбора при эмпирической терапии являются клиндамицин, защищенные пенициллины, цефалоспорины третьего поколения. У детей предпочтительной альтернативой является сочетание ванкомицина и метронидазола. Всегда следует помнить, что физиологические резервы у детей крайне ограничены, поэтому декомпенсация может наступить крайне быстро. Другими словами, ребенок, находящийся при смерти, на первый взгляд может выглядеть лишь слегка больным. Сепсис или дыхательная недостаточность могут развиться в любую минуту. В основу описания инфекций глубоких пространств шеи положена их анатомическая локализация по отношению к конкретному фасциальному пространству; определить локализацию процесса возможно сочетанием данных клинического осмотра с результатами лучевых методов диагностики. Далее рассматриваются вопросы анатомии, путей распространения инфекции, клинических данных, возможных осложнений и рекомендуемого лечения. Часто инфекции глубоких пространств шеи сопровождаются такими общими проявлениями, как лихорадка или лейкоцитоз. Насторожить врача должны также следующие признаки: боль при глотании, дисфагия, тризм, голос «будто с горячей картошкой во рту», асимметрия или отечность шеи. В тяжелых случаях наблюдается неспособность глотания слюны, затруднение дыхания. В отличие от взрослых, дети часто не могут рассказать об имеющихся у них жалобах, врач должен опираться лишь на данные анамнеза, собранного у родителей, и клинического осмотра. Как правило, при подозрении на наличие абсцесса глубоких фасциальных пространств шеи, для уточнения его размеров, локализации и планирования хирургического лечения используются лучевые методы диагностики. Если абсцесс расположен поверхностно, ограничен лишь паратонзиллярным пространством, не угрожает жизни больного, то постановка диагноза и лечение основываются лишь на данных анамнеза и осмотра, дополнительных методов диагностики не требуется. При наличии показаний, предпочтительным методом лучевой диагностики является КТ с внутривенным контрастированием, область исследования — от основания черепа до ключиц. В большинстве случаев, лечение инфекций глубоких фасциальных пространств шеи у детей аналогично таковому у взрослых. Оно включает в себя антибактериальную терапию, обеспечение проходимости дыхательных путей, и, при необходимости, хирургическое лечение. При наличии стеноза дыхательных путей часто используются кортикостероиды (дексаметазон 0,6 мг/кг/день внутривенно в 2-4 приема каждые 6-12 часов). Если есть риск того, что в ближайшее время произойдет обструкция дыхательных путей, возможно выполнение профилактической интубации легких. В некоторых случаях, когда интубация трахеи невозможна, единственным методом восстановления дыхания является срочная трахеотомия. Возле таких пациентов всегда должны находиться наборы для интубации и трахеотомии. Выбор начального антибиотика осуществляется эмпирически, при этом следует учитывать полимикробный характер флоры. При возможности также необходимо отправлять содержимое абсцесса на флору и чувствительность к антибиотикам. При отсутствии достоверного подтверждения абсцесса или небольшом размере, возможно проведение пробной антибактериальной терапии. В течение следующих 24-36 часов оценивается динамика состояния пациента (выраженность симптомов, температура и другие клинически данные). При больших или быстро увеличивающихся абсцессах показано хирургическое лечение. Выбор хирургического доступа зависит от локализации инфекции. а) Воспаление паратонзиллярного пространства шеи. Всех чаще в клинической практике встречаются абсцессы паратонзиллярного пространства. Подозрение на паратонзиллярный абсцесс является одним из самых частых поводов, по которым за консультацией к оториноларингологу обращаются врачи по оказанию неотложной помощи и врачи общей практики. Для успешной диагностики и лечения важно уметь отличить паратонзиллярный абсцесс от банального тонзиллита или целлюлита околоминдаликовой клетчатки. В окологлоточное пространство инфекционный процесс может распространяться от небных миндалин, глотки, зубов (особенно третьих моляров), каменистой части височной кости, глубокой доли околоушной слюнной железы, а также лимфатических узлов, дренирующих глотку и нос. Распространение инфекции возможно либо путем непосредственного проникновения через сообщающиеся фасциальные пространства, либо путем распространения паратонзиллярного абсцесса. Типичными клиническими проявлениями являются выбухание латеральной стенки глотки и небной миндалины, тризм, дисфагия, отечность мягких тканей в области околоушной слюнной железы и возле угла нижней челюсти. Лечение может включать выполнение трахеотомии (для обеспечения проходимости дыхательных путей), а также вскрытие абсцесса в области поднижнечелюстной ямки. Внутриротовой доступ не рекомендуется, т.к. при этой локализации абсцесса (между глоткой и крупными кровеносными сосудами) повышен риск повреждения внутренней сонной артерии и внутренней яремной вены. Возможно развитие тяжелых осложнений, наиболее частым из которых является септический тромбоз внутренней яремной вены. Самым частым осложнением, ведущим к летальному исходу, является эрозия внутренней сонной артерии. Поражение черепных нервов наблюдается при распространении инфекции в позадишиловидный отдел окологлоточного пространства. Распространение инфекции вдоль сонного влагалища может вести к развитию медиастинита. в) Воспаление в крылонебной ямке. Крылонебная ямка сообщается с подвисочной ямкой посредством клиновидно-верхнечелюстного шва. Она содержит верхнечелюстной нерв, клиновидно-небный ганглий и верхнечелюстную артерию. Инфекционный процесс может распространяться сюда от зубов верхней челюсти (особенно третьего моляра) или при остеомиелите верхней челюсти (чаще у младенцев). Распространение происходит простым контактным путем. Клинически инфекционный процесс в крылонебной ямке проявляется болью и отеком верхних десен, отеком мягких тканей лица, шеи, височной области с пораженной стороны, симптомами со стороны глаз (отеком век, проптозом, нарушением подвижности глазного яблока, параличом отводящей мышцы глаза), выраженным тризмом, вторичным гнойным верхнечелюстным синуситом. Для лечения используются либо внутриротовой доступ через деснево-щечную борозду, либо доступ по Колдуэлла-Люку. г) Воспаление в жевательном пространстве. Жевательное пространство расположено между костью нижней челюсти и периостом. В нем расположены нижняя челюсть, жевательная и крыловидные мышцы, сухожилие височной мышцы, нижний альвеолярный нерв и внутренняя верхнечелюстная артерия. Инфекционный процесс чаще всего имеет одонтогенную природу (нижний третий моляр). Клинически проявляется тризмом и отеком тканей у ветви нижней челюсти. Используется наружный хирургический доступ. д) Воспаление в околоушном пространстве. Содержит околоушную слюнную железу, лицевой нерв, наружную сонную артерию, заднюю лицевую вену. Инфекционный процесс берет начало от околоушной слюнной железы. Клинически проявляется болезненной припухлостью в области угла нижней челюсти. Вскрытие производится наружным доступом через разрез для паротидэктомии. К осложнениям относится распространение инфекции в окологлоточное пространство и затем в средостение. е) Воспаление в поднижнечелюстном пространстве. Челюстно-подъязычной мышцей подразделяется на подъязычное (над мышцей) и собственно поднижнечелюстное (под мышцей) пространства. В подъязычном пространстве расположена подъязычная слюнная железа, в поднижнечелюстном — поднижнечелюстная железа и лимфатические узлы. Инфекционный процесс чаще всего распространяется сюда от третьего моляра, а также от слюнных желез, глотки, небных миндалин и околоносовых пазух. Клинически проявляется дисфагией и болью при глотании. Выбор хирургического доступа зависит от локализации. При локализации абсцесса в подъязычном пространстве используется внутриротовой доступ, при локализации в поднижнечелюстном — наружный доступ через разрез под нижней челюстью. Возможно развитие тяжелых осложнений. Флегмона дна полости рта, подъязычного, подподбородочного и поднижнечелюстного пространств, известная подназванием ангины Людвига, является смертельно опасным заболеванием. Характерен плотный, «деревянный» отек передней поверхности шеи. В первую очередь необходимо убедиться в проходимости дыхательных путей, т.к. наиболее частой причиной смерти при ангине Людвига является асфиксия вследствие смещения корня языка кзади. В большинстве случав необходимо проведение трахеотомии и вскрытия наружным доступом, при необходимости удаляется причинный зуб. е) Воспаление в сонном пространстве шеи. Сонное пространство содержит сонную артерию, внутреннюю яремную вену и блуждающий нерв. Инфекционный процесс распространяется сюда из окологлоточного, поднижнечелюстного и висцерального пространств. Клинически проявляется кривошеей и отеком мягких тканей вдоль грудинно-ключично-сосцевидной мышцы. Метод лечения хирургический. Возможно развитие опасных осложнений: септического шока, эрозии сонной артерии, эндокардита, тромбоза кавернозного синуса. ж) Воспаление в висцеральном пространстве шеи. Содержит глотку, пищевод, гортань, трахею и щитовидную железу. Инфекционный процесс данной локализации может развиваться вследствие воспаления небных миндалин, перфорации пищевода, травмы гортани с повреждением слизистой оболочки, острого тиреои-дита; также инфекция может происходить из грудной клетки. Клинически инфекционный процесс в данной области проявляется дисфагией, болью при глотании, охриплостью и одышкой. Для лечения используется наружный доступ, разрез выполняется вдоль переднего края грудинно-ключично-сосцевидной мышцы. Возможно распространение инфекции в средостение. В непосредственной близости друг от друга также расположены по направлению спереди назад заглоточное, опасное и предпозвоночное пространства. Они отделены друг от друга тремя фасциальными оболочками: средним листком глубокой шейной фасции (щечно-глоточная фасция, расположенная наиболее кпереди), крыльной фасцией, предпозвоночной фасцией (расположенная наиболее кзади). з) Воспаление в заглоточном пространстве шеи. Воспалительные процессы в заглоточном пространстве чаще всего возникают у маленьких детей как осложнение инфекций верхних дыхательных путей, т. к. в возрасте до четырех лет в заглоточном пространстве обнаруживается достаточно большое количество лимфатических узлов. Заглоточное пространство распространяется от основания черепа сверху до средостения снизу. Спереди оно ограничено средним листком глубокой шейной фасции, который также покрывает глотку и пищевод, а задней границей является крыльная фасция. Источником инфекции чаще всего служат нос, околоносовые пазухи, аденоиды, носоглотка. Клинически воспаление в заглоточном пространстве проявляется дисфагией, болью при глотании, ригидностью мышц шеи, изменением голоса, односторонним выбуханием задней стенки глотки. Используется либо чрезротовой доступ (при ранней диагностике), либо наружный доступ. Наиболее опасным осложнением заглоточного абсцесса является медиастинит. и) Воспаление опасного пространства шеи. Сразу за заглоточным пространством находится т. н. «опасное пространство». Оно расположено между крыльной фасцией и предпозвоночной фасцией и содержит лишь рыхлую соединительную ткань. Инфекционный процесс распространяется сюда из смежных фасциальных пространств. Поскольку данное пространство распространяется от основания черепа до диафрагмы, инфекционный процесс, локализующийся здесь, может легко распространяться в нижнее средостение, что и определяется эпитетом «опасное». к) Воспаление в предпозвоночном пространстве. Предпозвоночное пространство спереди ограничено предпозвоночной фасцией, сзади — телами позвонков. Содержит рыхлую соединительную ткань. В наши дни инфекции данного пространства возникают крайне редко. Чаще всего их причиной является остеомиелит позвоночного столба. — Вернуться в оглавление раздела «отоларингология» Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 Увеличенные лимфоузлы – иммунный ответ организма. О чем он говорит?Ощутимое увеличение одного или нескольких лимфатических узлов, на медицинском языке называемое лимфоаденопатией, часто встречается в детском возрасте. Высокая частота обращения связана с тем, что лимфатическая система у ребенка до 12 лет еще формируется. Как правило, это происходит на фоне простудных заболеваний, ангины или воспаления уха. Однако, в некоторых случаях проблема может оказаться намного серьезнее и указывать на скрытые онкологические процессы в организме, например лейкемию или лимфому. По этой причине калининградцам стоит отнестись к данной проблеме со всей серьезностью и не оставлять ситуацию без врачебного внимания. Осветим важные моменты, касающиеся работы лимфатической системы. Что считать нормой, а что – патологией?В состоянии нормы лимфатические узлы, как у взрослого, так и у ребенка, не заметны и практически не прощупываются. Их размеры варьируются от 5 до 10 мм. Однако, при проникновении болезнетворных бактерий в организм, внутри них начинает происходить активная работа по их уничтожению. В этой связи мы можем сказать о том, что увеличение узла более, чем на 1см является веским основанием для обращения к врачу. Заметим, что лимфоаденопатия может проявляться: Только врач может определить истинную причину, то есть патологический процесс, на который среагировала лимфатическая система. И не всегда это может быть банальная инфекция. Об этом необходимо помнить родителям. Сопровождающая симптоматикаПрипухшие лимфатические узлы – не единственный неприятный симптом, который могут заметить внимательные родители. Общую картину могут дополнить и другие клинические проявления, такие как: Вышеперечисленные симптомы указывают на скрытые заболевания, которые вызвали естественную реакцию лимфатической системы. Они могут проявиться резко, стремительно нарастая, в случае острой фазы заболевания, а могут быть малозаметными продолжительное время при хроническом течении патологического процесса. Причины патологического механизмаНачнем с того, что в области лица и шеи находится десять пар лимфоузлов, в которые «впадают» лимфатические сосуды. К лимфоузлам головы относят: околоушные и сосцевидные, затылочные и лицевые, подбородочные и нижнечелюстные. К шейным: передние и латеральные (поверхностные и глубокие). Поэтому возникновение болезненных ощущений рядом с ушами или под челюстью может говорить о воспалении лимфатических узлов. Перечислим основные группы причин, которые приводят к реакции лимфатической системы, согласно частоте их распространения: Заметим, что при инфекционной природе воспаления узлы, как правило, мягкие и не вызывают болевых ощущений. После того, как инфекция побеждена, лимфоузлы возвращаются к нормальным размерам. О каких заболеваниях идет речь?Переходя к перечню заболеваний, протекающих с вовлечением лимфоидной ткани, заметим, что существуют заболевания, связанные как с первичным поражением лимфоузлов (лимфаденит), так и вторичным, – как реакция на инфекционное заболевание. Чаще всего мы имеем дело со вторичным процессом. Причиной воспаления узлов в таких случаях могут быть: Исходя из практики, можно сделать следующий вывод: первое место занимают инфекционные заболевания, затем идут системные заболевания соединительной ткани и крови, и третье место занимают патологии опухолевого характера. Методы диагностикиКак мы уже выяснили лимфоаденопатия может быть опухолевой и неопухолевой природы. Поэтому цель всех диагностических мероприятий сводятся к тому, чтобы выявить очаг воспаления, который вызвал развитие инфекционного процесса в организме, либо опухоль и системные нарушения. При осмотре ребенка отоларинголог оценивает лимфатические узлы по следующим признакам: В зависимости от симптомов и подозрений ЛОР-врач может прибегнуть к биопсии увеличенного лимфоузла (пункции) с целью дальнейшего исследования полученного материала. Также во всех случаях пациенту необходимо сдать общий анализ крови и мочи. При необходимости в процессе диагностики могут применяться аппаратные методики исследования, такие как компьютерная томография (КТ), магнитно-резонансная томография (МРТ) или ультразвуковое исследование (УЗИ). В случае подозрения на онкологию, пациент будет направлен к врачу-онкологу. Также решение вопроса может находиться в компетенции врача инфекциониста, гематолога. Лечение лимфаденопатииЛечебная терапия зависит от причины, которая вызвала иммунный ответ организма. Если причиной воспаления стали инфекции ЛОР-органов, то решением проблемы занимается отоларинголог. Проблема успешно решается медикаментозно. Пациенту будет рекомендовано: Схема лечения при онкологии предполагает проведение химиотерапии или лучевой терапии, после чего лимфатические узлы самостоятельно уменьшаться. Лечением занимается врач-онколог. Системные заболевания – компетенция врача-ревматолога. Обращаем внимание родителей на то, что греть лимфоузлы категорически нельзя. Также запрещается давить и массировать лимфоузлы. При обнаружении любых подозрительных шишек на шее следует незамедлительно обратиться к врачу, а не заниматься самолечением. |
 Если родители замечают за ухом своего малыша бугорок, то сразу пытаются активно его «лечить». Но, для начала надо выяснить причину этого симптома. Шишка за ухом у ребенка появляется при различных заболеваниях, которые требуют совершенно разной терапии.
Если родители замечают за ухом своего малыша бугорок, то сразу пытаются активно его «лечить». Но, для начала надо выяснить причину этого симптома. Шишка за ухом у ребенка появляется при различных заболеваниях, которые требуют совершенно разной терапии. Читайте также: Дерматит у детей
Читайте также: Дерматит у детей
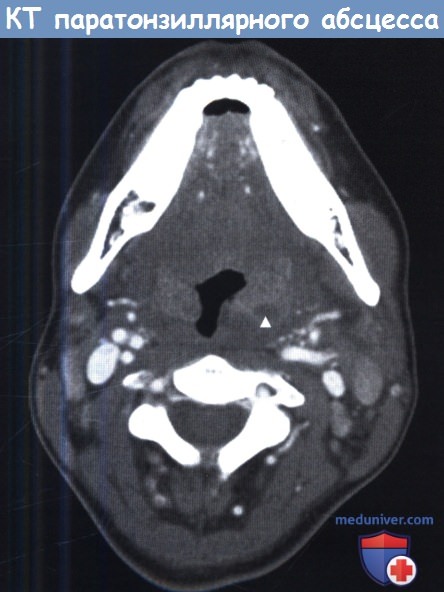 Аксиальная КТ. Паратонзиллярный абсцесс слева.
Аксиальная КТ. Паратонзиллярный абсцесс слева. 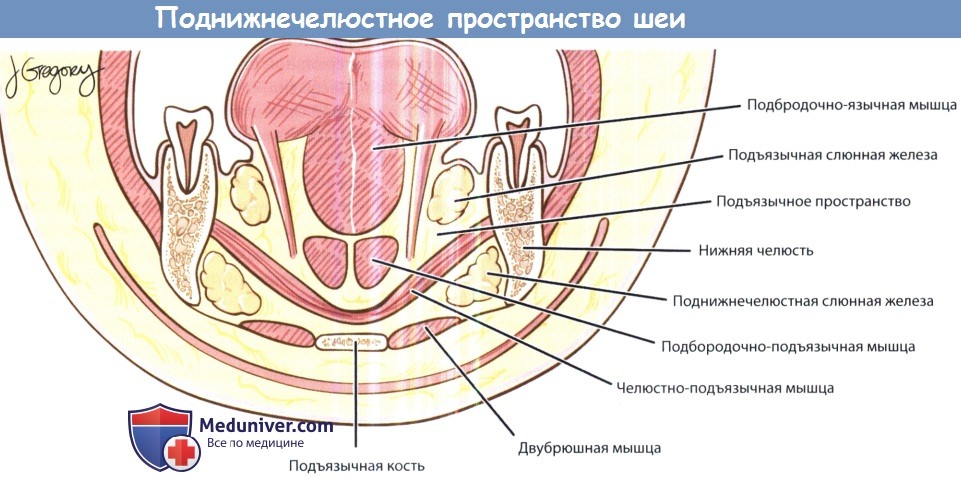 Поднижнечелюстное пространство.
Поднижнечелюстное пространство. 


