когда можно спать на боку после эндопротезирования коленного сустава
Как правильно спать после операции эндопротезирования тазобедренного сустава
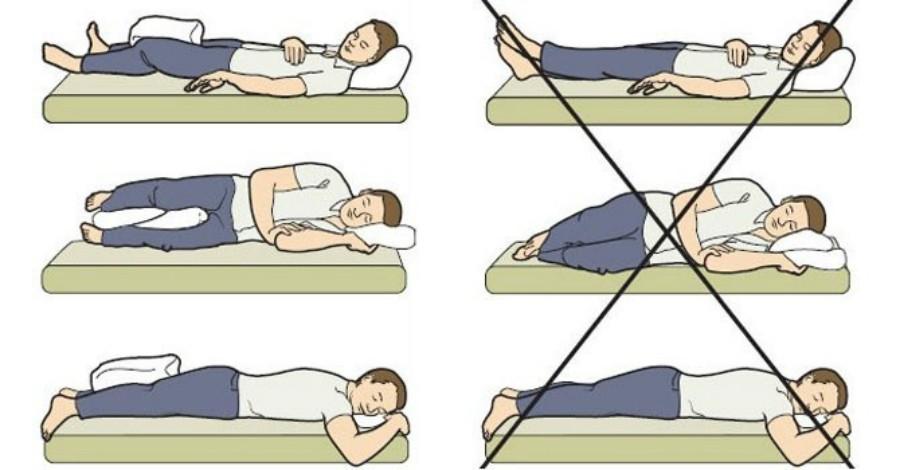
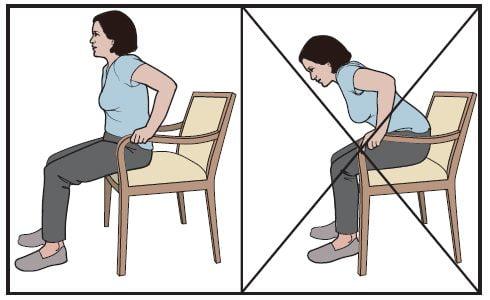
Мало кто любит спать на спине. Для большинства из нас любимые позы – на боку или животе. Однако они запрещены в послеоперационном периоде после эндопротезирования ТБС. Ведь сон в этих позах может привести к вывиху эндопротеза.
Как спать после замены тазобедренного сустава, чтобы не навредить больной конечности? Читаем дальше.
Безопасное положение тела в постели
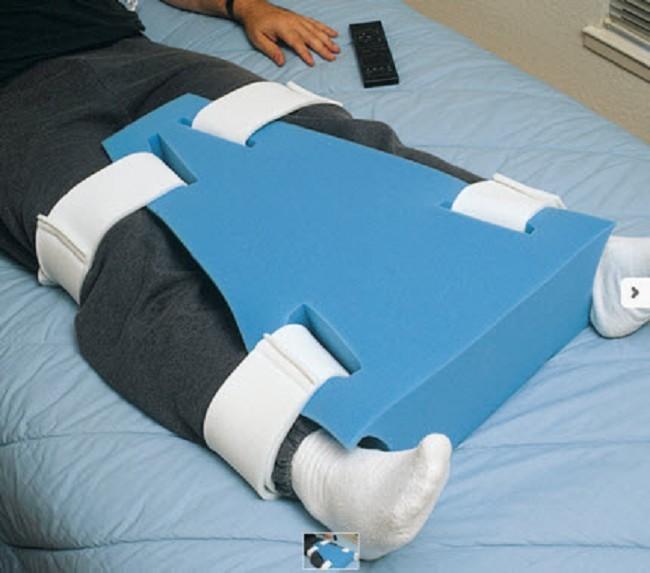
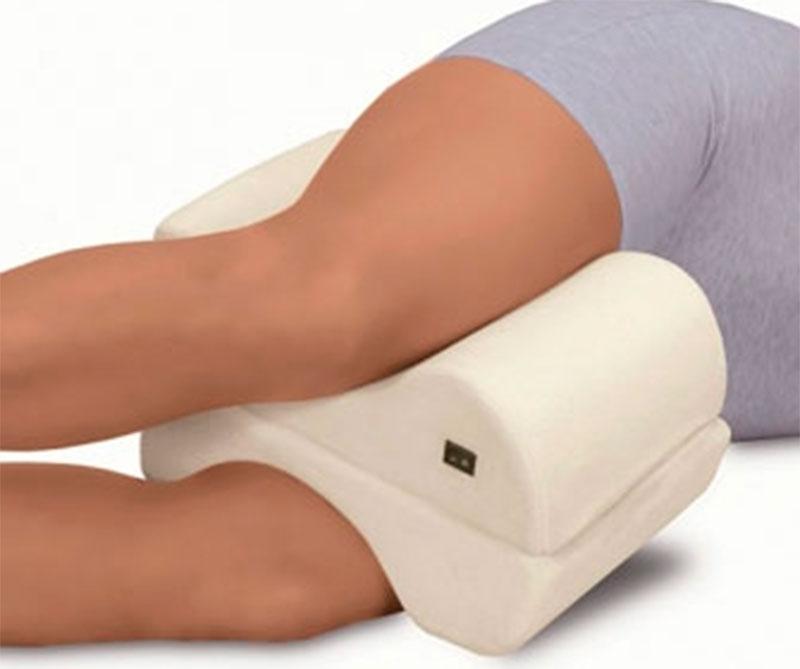
Сразу после операции человеку нужно лежать на спине, умеренно раздвинув ноги. Между коленей ему кладут клиновидную подушку, которая не дает ногам смещаться, перекрещиваться или поворачиваться вовнутрь. Отметим, что подушку нельзя помещать в подколенную впадину, ведь это будет мешать нормальной циркуляции крови в нижних конечностях.
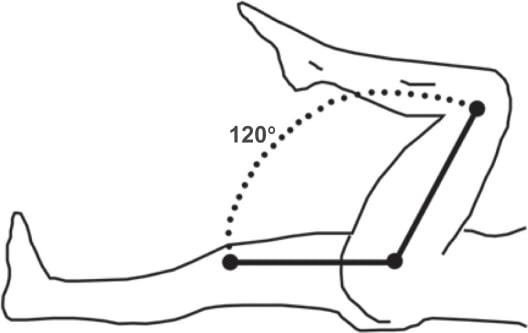
На следующий день пациент все так же продолжает лежать на спине. Скрещивать и сильно сбигать конечности ему запрещается. Пока не приживется эндопротез, больному нельзя выворачивать ступни более чем на 30 градусов и сгибать конечность в ТБС более чем на 90 градусов.
Человеку запрещают сводить ноги вместе – заводить прооперированную конечность за срединную линию (линия, проведенная через центр позвоночника, которая делит тело на правую и левую половины).
Позы для сна
В первые 2-4 недели после операции разрешается спать только на спине. По истечению этого времени, с разрешения лечащего врача, ему можно ложиться на здоровый бок. Однако во время сна человеку рекомендуют помещать между ног валик или подушку. Это помогает избежать сведения и чрезмерного поворачивания нижних конечностей.
Вернувшись домой, пациент должен спать на кровати с твердым матрасом. Поверхность для лежания должна быть достаточно комфортной, но и не слишком мягкой. Матрас ни в коем случае не должен проваливаться, ведь это будет мешать больному занимать правильное положение в постели.
Сидеть на кровати нужно так, чтобы угол сгибания ног в тазобедренных суставах был больше 90 градусов. А вставание с постели всегда нужно начинать со здоровой конечности. Необходимо следить за тем, чтобы ступня прооперированной ноги не была повернута вовнутрь.
Когда можно ложиться на оперированный бок и живот
На оперированный бок и на живот человеку разрешают ложиться не раньше чем через месяц. Делать это можно с позволения лечащего врача.
Во время сна, чтобы избежать чрезмерного сведения ног, больному рекомендуют помещать между ними специальный валик. Тот представляет собой мягкую распорку для ног, которая устанавливается между коленями. С его помощью очень легко зафиксировать нижние конечности в нужном положении.
Валик можно купить в магазинах и интернет-магазинах. Заказывать его нужно заблаговременно, то того, как больной вернется домой. После выписки из стационара он сможет сразу же спать без лишних опасений.
Почему нельзя спать в запрещенных позах
После хирургического вмешательства околосуставным тканям требуется время, чтобы восстановиться. Связки должны полностью срастись, а мышцы – восстановить силу и сократительную способность. Лишь после этого они смогут качественно поддерживать тазобедренный сустав.
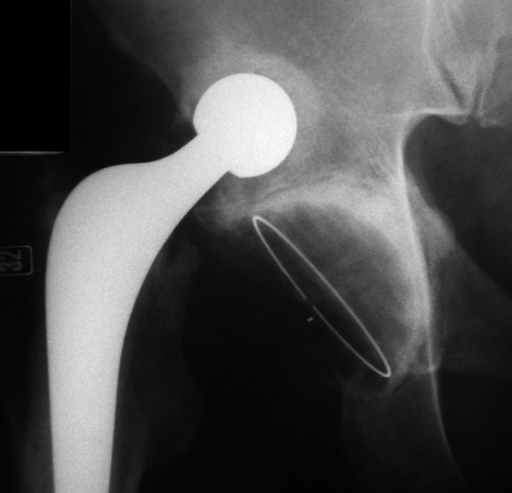
Пока этого не произошло, существует высокий риск смещений (вывихов) компонентов эндопротеза. Ведь несросшиеся связки еще слишком слабы, чтобы удерживать головку протеза в вертлужной впадине. Следовательно, та может с легкостью выскользнуть оттуда.
Это может произойти при:
Чтобы не допустить вывиха, в первые недели после операции необходимо спать только на спине, внимательно следя за положением нижних конечностей. Это поможет избежать осложнений и неприятностей в будущем. Ведь смещения эндопротеза лечатся тяжело и часто требуется повторное хирургическое вмешательство (открытая репозиция).
Реабилитация после эндопротезирования коленного сустава
Реабилитация после эндопротезирования коленного сустава может быть начата в день операции или на следующий. Операция по замене сустава помогает улучшить качество жизни при артрозе и некоторых других заболеваниях. Но во время оперативного вмешательства неизбежно повреждаются мягкие ткани вокруг эндопротеза.
Полное эндопротезирование коленного сустава представляет собой замену разрушенной хрящевой поверхности на эндопротез
Показания к эндопротезированию
Основными показаниями являются дегенеративно-дистрофические заболевания колена (например, деформирующий артроз, асептический некроз мыщелков бедренной или большеберцовой кости); онкологические заболевания бедренной или большеберцовой костей; ревматологические заболевания (ревматоидный артрит).
Замена сустава применяется в тех случаях, когда консервативные методы лечения уже не являются действенными. Нижняя конечность в результате дегенеративных процессов может быть деформирована, и само состояние сопровождается сильными болями.
Реабилитация после эндопротезирования коленного сустава необходима для скорейшего заживления и восстановления тканей, предотвращения осложнений и максимально возможного возврата функций колена. Важно следовать указаниям и рекомендациям врача с тем, чтобы вернуть колену прежнюю подвижность и функциональность в кратчайшие сроки.
Уход за раной / Разрезом:
Реабилитация после эндопротезирования коленного сустава : общие рекомендации
Профилактика тромбоза
Реабилитация после эндопротезирования коленного сустава проходит в несколько этапов
Фаза I: Ранняя стадия после операции по замене коленного сустава / 1 неделя:
Задачи:
В день операции
1 день после операции
2 день после операции
3 день после операции
4 день после операции
Реабилитация после эндопротезирования коленного сустава включает мануальные методики, работу на аппарате механотерапии, физиотерапию и лечебную физкультуру
5 день реабилитации после эндопротезирования коленного сустава
Реабилитация после эндопротезирования коленного сустава : задачи этапа
Реабилитация после эндопротезирования коленного сустава : основные задачи этапа
Источник информации: The Sport Centre Medicine L.L.C.
Данная статья предназначена для ознакомления. Реабилитация после эндопротезирования коленного сустава обязательно должна быть согласована с лечащим врачом
Реабилитация после операции на коленном суставе
Реабилитация после операции на коленном суставе
Операцию коленного сустава проводят для избавления от болей, вызванных такими болезнями, как ревматоидный или посттравматический артрит, остеоартрит, при повреждении хряща, разрыве связок. Вне зависимости от сложности проведенного хирургического вмешательства, для полного восстановления больные нуждаются в послеоперационной реабилитации.
Ошибки в реабилитационном периоде
Время, которое потребуется пациенту для возвращения подвижности ноги, зависит от того, какую операцию проводили, и может занимать от нескольких недель после артроскопии до полугода при эндопротезировании.
Некоторые пациенты после операции жалуются на недостаточную подвижность в коленном суставе, обвиняя врачей в плохо проведенном вмешательстве. В ряде случаев проблему вызывают индивидуальные особенности оперируемых, когда даже тщательно спланированная реабилитация затягивается и осложняется отрицательным патогенезом.
Но чаще всего причиной становится несоблюдение сроков и условий восстановительной терапии, пренебрежение рекомендациями специалистов, проводивших операцию. Точное следование назначениям реабилитологов в течение всего времени, когда надо придерживаться особого режима, назначенных упражнений и процедур, повышает шансы на успешное восстановление.
Общие рекомендации
Чтобы процесс реабилитации прошел успешно, необходимо следовать следующим правилам:
В первые дни после возвращения домой важно ограничить двигательную активность, пользоваться костылями для перемещения. Реабилитация проходит в домашних условиях, но может потребовать обращения к специалистам для уточнения назначений.
Рекомендации по восстановлению после операции
Процедуры и упражнения, входящие в реабилитацию после хирургического вмешательства, отличаются в зависимости от вида проведенной операции.
Артроскопия
Малоинвазивная процедура, в ходе которой через небольшой разрез хирург вводит в коленную область специальный инструмент. Операцию назначают для удаления или восстановления участков хрящевых тканей, восстановления разорванных крестообразных связок, зачистки поврежденных частей суставного хряща.

В течение первых двух-трех дней может потребоваться прием обезболивающих. В этом периоде врачи рекомендуют чаще поддерживать колено в приподнятом состоянии.
С целью уменьшения отечности, купирования воспаления, снятия болевого синдрома во время реабилитации после операции пациентам назначаются нестероидные противовоспалительные составы. Для восстановления структуры хрящевой, костной ткани для длительного приема выписываются препараты – хондропротекторы.
Ежедневное меню в период восстановления коленного сустава должно быть насыщено продуктами, богатыми белком, серой, селеном, полиненасыщенными жирными кислотами омега-3. Рекомендовано большое потребление постного мяса, рыбы, морепродуктов, фруктов, сухофруктов, овощей, яиц. Важно следить за потребляемыми калориями, чтобы в условиях пониженной физической активности не набрать лишний вес. Очень полезно включить в рацион холодец, желе и другие продукты, содержащие коллаген.
Лечебная гимнастика в первые недели после операции коленного сустава включает только упражнения в положении лежа:
Далее при разрешении врача можно начинать курс тренировок на велотренажере.
После того, как состояние пациента нормализуется, можно включать занятия из положения сидя или стоя. Их основная задача – разработка сустава, параллельно укрепить мышцы ног и ягодиц.
В программу реабилитации может входить физиотерапия: магнитная, лазерная, электростимуляция, электрофорез, иглорефлексотерапия. Эти процедуры помогают нормализовать обменные процессы, восстановить кровоток в прооперированной конечности.
После того, как исчезнет болевой синдром, полезно посещать баню. Для укрепления мышечно-связочного аппарата и улучшения кровотока может быть назначен мануальный массаж.
Остеотомия
В процессе вмешательства хирург меняет форму костей или их местоположение. Операцию назначают, например, при неправильно срастающемся переломе, врожденных или приобретенных патологиях костей. После операции больной остается в медучреждении в течение нескольких дней, получая обезболивающие. Первые упражнения начинаются еще в этот период, чтобы не допустить образования тромбов. Если самостоятельно разрабатывать сустав не получается, можно воспользоваться специальными тренажерами.
Первые несколько недель рекомендовано ношение гипсовой повязки, чтобы обеспечить покой суставу. Для перемещения надо использовать костыли либо инвалидную коляску, так как переносить вес на прооперированную ногу запрещено. После снятия гипса подвижность возвращается медленно, но это служит одним из признаков удачной реабилитации.
Комплекс упражнений, способных вернуть суставу подвижность, обычно включает:

Период реабилитации обычно длится один-три месяца, но может продлиться в силу индивидуальных особенностей человека.
Полная замена коленного сустава
Проведение эндопротезирования считается крайней мерой, назначаемой при невозможности восстановления коленного сустава другими способами. Операцию выполняют чаще всего при артрите, артрозе, серьезных травмах.
После замены пациент остается в больнице под наблюдением врачей в течение нескольких дней. В это время вводятся препараты, предотвращающие образование тромбов, обезболивающие. Чтобы снизить отечность и улучшить циркуляцию крови, может быть назначено использование аппаратов для продолжительной пассивной разработки суставов. Они поддерживают сустав и помогают медленно перемещать ногу, не вставая с кровати.
Послеоперационная реабилитация преследует следующие цели:
В первые два дня пациенту разрешается сидеть, но опускать ноги с кровати и вставать нельзя. Далее подъем с кровати должен осуществляться только на здоровую ногу, при этом прооперированную надо держать выпрямленной. Все перевязки после операции проводит только медперсонал. Мочить колено без разрешения врача запрещено. Для перемещения в последующем периоде необходимо использовать костыли.
Программа восстановления после операции эндопротезирования включает:
Для первых дней рекомендованы следующие упражнения:

Дома можно расширить круг упражнений:
В число рекомендаций входит выполнение «ножниц», ходьба на согнутых ногах, «велосипед». Заканчивать занятия надо при появлении болевых ощущений. Можно заниматься греблей, плаванием, велоспортом, ходьбой.
В среднем срок восстановления занимает от шести недель, но сказать, что сустав полностью восстановлен, можно только через год. Примерно с четвертой-седьмой недели допустимо вождение автомобиля при условии, что нахождение за рулем не вызывает боли, а мышечный контроль восстановлен настолько, что позволяет свободно пользоваться педалями. Но в течение следующих нескольких лет рекомендовано наблюдение у врача, который будет уделять особое внимание коленному суставу, подвергшемуся замене.
Особенности реабилитации пожилых людей
В пожилом возрасте любые хирургические вмешательства связаны с большими рисками, чем в молодости. Период восстановления после операции артроскопии или замены коленного сустава в преклонном возрасте существенно затягивается, зачастую осложняясь сопутствующими заболеваниями, психологическими блоками.
В этом случае, чтобы восстановление проходило максимально эффективно, пациенту требуется не только помощь в проведении восстановительных манипуляций, массажей, физиопроцедур. Важно оказать психологическую поддержку, правильно разъяснить необходимость следовать предписаниям врача, чтобы не навредить суставу.
Подобные условия невозможно обеспечить дома. А в пансионате «Тульский дедушка» вашему пожилому родственнику будет предоставлен полноценный уход за пациентом, нуждающимся в разработке коленного сустава, с учетом всех назначенных лекарств, процедур, особенностей психологического и общего физического состояния больного.
Активное домашнее восстановление после эндопротезирования продолжается в течение 4-6 месяцев. Именно в это время очень важно не расслабляться, не нарушать врачебных рекомендаций и терпеливо продолжать реабилитацию. В дальнейшем человек адаптируется к новому суставу в организме, привыкает к определенному режиму и ведет полноценную жизнь с некоторыми ограничениями.
Для того, чтобы реабилитация прошла успешно и быстрее, надо помнить о некоторых моментах:
Составляющие домашней реабилитации
Врачи настаивают, что чем раньше начнется двигательная активность, тем быстрее и эффективнее будет восстановление. Но двигательная активность должна быть дозированной и адекватной. Чрезмерное рвение может ухудшить ситуацию и привести к негативным последствиям. После операции самостоятельная ходьба невозможна, поэтому после подобных вмешательств необходимо разгрузить сустав и дать возможность костным структурам адаптироваться к новому механизму. Для этого используются различные опорные приспособления – ходунки, костыли, трости-палки.
Люди преклонного возраста и ослабленные, страдающие нарушением координации и неуверенной походкой, должны приобретать ходунки. Ходунки могут быть на двух колесиках, а могут иметь мобильные стороны, которые поднимаются и передвигаются отдельно. Если все идет нормально (пациент во время ходьбы с помощью ходунков держится уверенно, равновесие сохраняется) врач разрешает использовать костыли или палочку (обычно через несколько недель в зависимости от состояния пациента).
В идеале пациент еще до операции должен научиться ходить на костылях и уметь ими пользоваться. В этом случае можно избежать неприятностей, которые случаются у неподготовленного человека. На костыли пациент встает только с разрешения лечащего врача. Именно врач назначает дозированную ходьбу и расписывает время «прогулки» буквально по минутам. Зачем нужны костыли? Их цель – защита от падения и уменьшение нагрузки на больную ногу. Неполная опора разгружает больную ногу и создает хорошие условия для заживления нового имплантата. В первые дни переносить вес тела на прооперированную ногу категорически нельзя, ею можно лишь слегка касаться пола.
Если прооперированный ослабленный, то после костылей можно перейти на трость. Трость сейчас можно выбрать на любой вкус, они имеют разную конструкцию, обычно у них одна точка опоры, но могут иметь и несколько опор-наконечников. Важно, чтобы опорный конец был нескользким и заканчивался резиновым устойчивым набалдашником. Они легкие, прочные и отлично поддерживают больного при ходьбе. Трость может служить переходным этапом перед ходьбой самостоятельно, но важно не бояться с ней расстаться. У многих пациентов возникает страх перед падением, и они сами тормозят свою реабилитацию, эмоционально привязываясь к трости. Если прооперированный является неослабленным энергичным человеком, то можно сразу после костылей идти самому, не прибегая к трости.
Костыли используются до 5-7 недель в случае, если реабилитационный период проходит без осложнений (это сроки относительные и индивидуальные). Затем пациент учится ходить самостоятельно. Сначала он делает 15-20 шагов, постепенно увеличивая их. Первые шаги должны быть сделаны под присмотром врача и со страховкой. В дальнейшем пациент учится ходить по ступенькам, более уверенно держаться, распределять нагрузку. Главное, вовремя отказаться от костылей, так как они на каком-то этапе начнут замедлять процесс выздоровления.
Правильная двигательная активность и определенные физические упражнения помогают пациенту быстрее восстановиться. Кроме того, адекватная физкультура поможет не набрать лишний вес. Упражнения проводят те же самые, что и в раннем послеоперационном периоде –(ссылка на статью ort120918), но амплитуда и время их исполнения увеличиваются, занятия по ЛФК расширяются и усложняются, увеличивается количество повторов, добавляются упражнения, выполняемые из исходного положения «на животе» и «стоя»:
Упражнения выполняются регулярно в спокойном ритме, не доводя пациента до сильной усталости. Движения должны быть осторожными и плавными, нельзя перенапрягать мышцы. Через 1,5 месяца можно заниматься на велотренажере, но в щадящем режиме. Следует исключить толчковые упражнения, прыжки, скручивание в ногах. Будьте предельно острожными, врача рядом с вами нет!
В этот период особенно показаны упражнения в бассейне с теплой водой. Даже элементарные движения, например, шаги в воде надо проводить первое время под контролем инструктора. Затем показана аквааэробика, которая чрезвычайно плодотворно воздействует на костно-мышечную систему, регулирует кровоток и обмен веществ.
Плавание возможно через несколько недель по показаниям врача. Так же решается вопрос с занятиями спортом. Только лечащий врач может рекомендовать выбор спорта. Тяжелые физические нагрузки должны быть исключены.
Физиотерапия является важнейшим звеном качественной реабилитации. Она помогает улучшить лимфоотток, активизировать циркуляцию крови, усилить регенерацию костных клеток. Обычно назначаются следующие процедуры:
Физиотерапевтические процедуры в полном объеме оптимально проходить после операции в реабилитационном центре. Врач следит за динамикой, реакцией организма на процедуру, он в любой момент подкорректирует назначение и увеличит или уменьшит количество сеансов. Но если есть возможность, то пациент может получать физиотерапию амбулаторно в своей поликлинике. Надо помнить, что после процедуры не стоит сразу выходить на улицу, а надо посидеть 20-30 минут (тем более в холодное время года)
К массажу надо относиться с осторожностью. Грубое и глубокое воздействие на мышцы может только навредить. Движения рук должны быть поглаживающими, разминающими, растирающими. Врач должен быть опытным и высококвалифицированным. Только в этом случае от массажа будет польза.
Каждый лишний килограмм ложится большой нагрузкой на суставы. Поэтому необходимо следить за весом и при необходимости избавляться от лишних килограммов. По самой примитивной формуле можно рассчитать нормальный вес – «рост человека в см – 110= вес» и ориентироваться на него. Для более точных цифр можно воспользоваться более профессиональными формулами или индексом Кетле. Ожирение усугубляет явления остеопороза и является серьезным фактором, влияющим на расшатывание коленного сустава и преждевременный его износ.
О безопасной и комфортной обстановке дома надо позаботиться заранее. Возможно стоит прибить поручни в санузле и в ванной, чтобы были дополнительные точки опоры. Для унитаза может придется купить более высокий стульчак, чтобы удобнее было садиться и вставать. К кровати должно быть легко подойти. В пределах досягаемости должны быть все необходимые предметы: на тумбочке рядом с постелью должны быть очки, фонарик, телефон, рядом располагаться костыли. Проход к туалету и к кухне должен быть свободным, коврики плотно прилегать к полу и не скользить, свет в меру яркий и комфортный. Обязательно выберите качественную ортопедическую домашнюю обувь, которая бы обеспечивала стабильность стопы. Под стулом, которым пользуется больной, должна быть скамейка для ног.
Через 8-10 недель даже при отличном процессе восстановления и отсутствии жалоб следует явиться на осмотр к врачу. При подтверждении качественной реабилитации в дальнейшем надо посещать специалиста 1 раз в 2-3 года. Через 15-20 лет может понадобится ревизионная операция по замене имплантата.
Только неукоснительное соблюдение всех рекомендаций врача может гарантировать полноценное восстановление. Если человек ослаблен, далек от самодисциплины, лучше проходить реабилитацию в специализированном реабилитационном центре под наблюдением профессионалов.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам: