6 симптомов цистита. Как предотвратить распространение заболевания?
Цистит – воспаление мочевого пузыря, которое чаще всего имеет инфекционное происхождение. Симптомы заболевания болезненны и нарушают нормальное качество жизни. Кроме того, это заболевание может представлять серьезную угрозу для здоровья почек. Как распознать первые симптомы цистита и главное – как предотвратить его? На этот вопрос ответила врач-иммунолог Алена Парецкая.
Причины воспаления
Мочевыделительная система включает: почки, мочеточники, мочевой пузырь и уретру. Главное предназначение системы – фильтрация крови и выведение продуктов обмена, лекарственных препаратов из организма. Цистит – воспаление мочевого пузыря и причина может спускаться из почек, то есть распространяться по нисходящему пути или же, наоборот, подниматься от уретры.
Есть половые различия в строении мочевыделительной системы. Учитывая, что у женщин уретра более короткая и толстая. Инфекции легче и быстрее распространяются к мочевому пузырю, поэтому женщины в группе риска. В клинической практике принято выделять несколько видов цистита.
Существуют и неинфекционный цистит, имеющий несколько видов:
Точная причина хронического воспаления неясна. Но статистически чаще регистрируется у женщин. Однако диагностика и лечение затруднено за счет специфической картины, а также отсутствия понимая причины воспаления.
Воспаление может быть спровоцировано приемом некоторых лекарственных препаратов. Например, химиотерапевтические средства, ведь вывод продуктов обмена происходит через почки и мочевой пузырь.
Лучевая терапия в области органов малого таза, назначаемая для лечения онкопатологий, может спровоцировать воспаление. Сложностей добавляет химиотерапия, которая не только раздражает стенки мочевого пузыря, но и снижает работу иммунитета.
Длительная катетеризация предрасполагает к развитию бактериального цистита, также травматическому повреждению тканей, что только осложняет ситуацию.
Воспаление может быть спровоцировано действием некоторых косметических средств, например, пены для ванны, гелей для подмывания, а также некоторых средств контрацепции (спермицидные кремы).
Иногда цистит может быть симптомом или осложнением других заболеваний, например, диабета, мочекаменной болезни, простатита и аденомы простаты.
Факторы риска
У некоторых людей вероятность развития инфекций мочевого пузыря выше, например, у женщин. Но есть и другие факторы риска:
Слишком активный половой акт, или с полным мочевым пузырем повышают вероятность развития цистита.
Использование диафрагмы повышает вероятность развития цистита. Некоторые виды барьерных контрацептивов, содержащие спермицидные агенты, повышают вероятность развития цистита.
В этом случае к воспалению предрасполагают гормональные изменения, снижение работы иммунитета, а также растущая матка, которая сдавливает мочевой пузырь.
В этом случае к воспалению предрасполагают гормональные изменения, а также сухость слизистой оболочки.
У мужчин цистит развивается из-за нарушения оттока мочи, что может произойти при мочекаменной болезни или увеличении предстательной железы.
Нужно отметить, что у мужчин без предрасполагающих факторов цистит развивается редко.
Симптомы цистита
Симптомы цистита варьируются, они зависят от формы и причины воспаления. Но все же можно выделить ряд общих, которые формируются при любой форме воспаления:
Это первый и ранний признак цистита. Из-за воспаления стенок мочевого пузыря рецепторы раздражаются даже при небольшом количестве мочи. Из-за этого формируются частые позывы к мочеиспусканию, но при этом выделяется незначительное количество мочи.
Это можно объяснить воспалительным процессом и раздражением стенок мочевого пузыря. Наравне с учащенным мочеиспусканием, нарушает нормальное качество жизни, мешает повседневным делам и может стать причиной повышенного раздражения и перепадов настроения.
Постепенно появляется выраженное жжение при мочеиспускании. Первоначально, в конце уретры, при начале мочеиспускания, но, по завершении, жжение волной пробегает к мочевому пузырю. Выраженность жжения может варьироваться и зависит от степени тяжести заболевания.
Одновременно со жжением, появляется боль при мочеиспускании. Иногда очень сложно различить жжение и боль, они сливаются между собой. Иногда боль и дискомфортные ощущения в области малого таза, могут сохраняться даже в области органов малого таза.
При цистите температура тела редко повышается до высоких цифр (до 37,5º С), а нередко остается и вовсе нормальной.
Моча может иметь неприятный, выраженный запах. В некоторых случаях в ней может обнаруживаться различные примеси: осадок или кровь в моче из-за чего она меняет цвет – становится темной.
Тревожные симптомы
Существует ряд симптомов, которые требуют оказания срочной медицинской помощи. К их числу можно отнести:
Возможные осложнения
Осложнения развиваются только при отсутствии лечения или при нарушении рекомендаций врача. К числу осложнений можно отнести поражение почек. Инфекция может подниматься из мочевого пузыря к почкам и спровоцировать пиелонефрит. И это весьма серьезное заболевание, которое может привести к необратимым повреждениям почек и нарушению обменных процессов. В группе риска по развитию таких осложнений дети и пожилые люди, а также женщины во время беременности.
Как предотвратить цистит
При появлении первых симптомов нужно принимать меры по активному лечению под контролем врача. Чтобы определить тактику лечения, нужно пройти обследование и определить причины воспаления. В этом поможет сбор жалоб, симптомов и предположительных причин.
Учитывая, что чаще всего причиной воспаления являются бактерии, пациентам назначаются антибиотики, а также ванночки с противовоспалительными растворами и другие рекомендации, которые помогут быстрее справиться с воспалением.
В дальнейшем рекомендовано придерживаться следующих правил:
Это главное правило, которому нужно следовать особенно строго.
При появлении позыва к мочеиспусканию нужно незамедлительно направиться в туалет, категорически запрещено терпеть. Кстати, этого правила нужно придерживаться и вне цистита.
Во время подмывания, струя воды и движения рук должны быть направлены от лобка к анальному отверстию. Этого же правила нужно придерживаться при всех манипуляциях. Во время личной гигиены не рекомендовано использовать жесткие щетки и слишком интенсивно тереть область вокруг влагалища и ануса.
В отличие от ванны, при принятии душа вода стекает и предотвращает распространение инфекции.
Посетить туалет и опорожнить мочевой пузырь нужно до и после полового акта. В популярной книге была описана ситуация: при полном мочевом пузыре организм ярче и сильнее. На самом деле, это не соответствует действительности, единственное желание – быстрее посетить туалет, да и симптомы цистита не заставят себя долго ждать.
Лечение проблемы с мочеиспусканием

Проблемы с мочеиспусканием делятся на две большие группы:
Виды дизурических расстройств
Расстройства мочеиспускания могут сопровождаться изменением цвета и запаха урины, появлением посторонних примесей – крови, слизи, гноя, ухудшением общего состояния организма – повышением температуры тела, слабостью, болью в нижней части живота и в пояснице.
Причины нарушения мочеиспускания у женщин
Проблемы с мочеиспусканием у женщин возникают из-за множества причин, чаще всего они связаны с патологиями мочеполовой системы. Мочевыводящая система тесно связана с половыми органами, поэтому заболевания репродуктивных органов часто становятся причиной нарушения отведения мочи. Среди наиболее распространенных патогенных факторов:
Довольно часто учащенное мочеиспускание характерно для женщин в период беременности. Это связано с физиологическими особенностями течения беременности. В первом триместре частые позывы к мочеиспусканию связаны с усилением иннервации и кровообращения органов малого таза и гормональной перестройкой организма. В последнем триместре увеличивающая матка давит на мочевой пузырь, поэтому возникают постоянные позывы к мочеиспусканию. Это состояние не нуждается в медикаментозной терапии и проходит самостоятельно после родов.
Причины нарушения отведения мочи у мужчин
Проблемы мочеиспускания у мужчин чаще всего вызывают следующие воспалительные, опухолевые или инфекционные заболевания мочеполовой системы:
Наиболее болезненными у мужчин становятся утренние походы в туалет. Струя часто бывает несильной, прерывистой и для отвода мочи приходится прилагать значительные усилия, не происходит полного опорожнения и в течение дня возникают частые позывы в туалет.
На фоне проблем с мочеиспусканием у мужчин может наблюдаться эректильная дисфункция и значительное ухудшение общего самочувствия. Боль и неприятные ощущения, невозможность полного опорожнения мочевого пузыря нередко приводят к психическим расстройствам.
Проблемы с мочеиспусканием, как у мужчин, так и у женщин также могут быть вызваны бесконтрольным приемом мочегонных средств, развитием сердечной недостаточности, сахарным диабетом, поражением головного или спинного мозга вследствие неврологических нарушений или оперативного вмешательства и по другим причинам.
При возникновении подобных проблем нужно обратиться к специалисту и выявить причину заболевания, а затем пройти курс лечения. Для установления точного диагноза врач назначает комплекс исследований:
Лечение нарушений мочеиспускания

Если пациент не может самостоятельно опорожнить мочевой пузырь, то проводится катетеризация. Нейрогенные причины заболевания купируются приемом холиномиметических препаратов. В комплексе с медикаментозной терапией применяются физиотерапевтическое лечение – электрофорез, массаж, лечебная физкультура, лазеротерапия и др.
Оперативное лечение показано при наличии доброкачественных и злокачественных опухолей половых органов, для устранения причины механического нарушения оттока мочи, аномалий развития, недостаточности сфинктера или устранения последствий травмы.
Средства народной медицины могут применяться в комплексе с лечебной терапией, а также для профилактики заболеваний мочеполовой системы. Рекомендуются ванночки с отварами лекарственных трав, обладающими противовоспалительными свойствами – ромашки, календулы и внутренний прием отваров зверобоя, кукурузных рыльцев, брусники и др.
Любые проблемы с мочеиспусканием должны стать поводом для скорейшего обращения к врачу, ведь они могут быть следствием опасных заболеваний, таких как рак, или вызвать серьезные осложнения – разрыв мочевого пузыря, тяжелые воспалительные процессы и др.
Лечение функциональных нарушений опорожнения мочевого пузыря
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных.
Выделяют нейрогенные, миогенные (миопатии) и психогенные (неврозы, шизофрения, истерия и др.) факторы, лежащие в основе функциональных нарушений опорожнения мочевого пузыря. Нейрогенные нарушения и повреждения — основная причина таких нарушений. В отсутствие причины функциональных нарушений опорожнения мочевого пузыря следует думать об идиопатических формах заболевания.
Согласно классификации Международного общества по удержанию мочи, функциональные нарушения опорожнения мочевого пузыря — это результат недостаточной функции мочевого пузыря, гиперактивности уретры или следствие комплексного воздействия обоих нарушений [1]. Недостаточная функция мочевого пузыря возникает вследствие снижения или отсутствия сократительной способности детрузора (арефлексия), которые встречаются при локализации повреждения или неврологического поражения в области фронтальных долей и моста головного мозга, сакрального отдела спинного мозга, при повреждении волокон конского хвоста, тазового сплетения и нервов мочевого пузыря, а также при рассеянном склерозе. Гиперактивность уретры — это следствие наружной детрузорно-сфинктерной диссинергии (ДСД) или нерасслабляющегося (спастического) поперечно-полосатого (п/п) сфинктера уретры, также может проявиться как вариант синдрома Фоулера у женщин. При этом наружная ДСД наблюдается при супрасакральном уровне поражения спинного мозга.
В литературе имеются лишь единичные сообщения о распространенности функциональных нарушений опорожнения мочевого пузыря. Так, P. Klarskov и соавт., оценивая обращаемость в лечебные учреждения Копенгагена, выявили, что ненейрогенные формы нарушения опорожнения мочевого пузыря встречаются в среднем у 7 женщин на 100 000 населения [2]. По данным T. Tammela и соавт., после оперативных вмешательств на органах брюшной полости нарушения опорожнения мочевого пузыря встречаются у 2,9 % пациентов, а после проктологических операций — у 25% больных [3]. Многие авторы считают данную проблему особенно значимой у неврологических больных.
Клиническим проявлением снижения сократительной способности детрузора и нерасслабляющегося п/п сфинктера уретры являются симптомы нарушения опорожнения мочевого пузыря, к которым относятся затрудненное мочеиспускание тонкой, вялой струей, прерывистое мочеиспускание, необходимость прилагать усилия и натуживаться, чтобы начать мочеиспускание, ощущение неполного опорожнения мочевого пузыря.
При отсутствии сократительной способности детрузора в сочетании с паралитическим состоянием п/п сфинктера уретры больные опорожняют мочевой пузырь, искусственно увеличивая внутрибрюшное давление, что клинически проявляется мочеиспусканием слабой струей мочи. При отсутствии сократительной способности детрузора в сочетании со спастическим состоянием наружного сфинктера уретры в большинстве случаев самостоятельное мочеиспускание невозможно и отмечается хроническая задержка мочи.
Нерасслабляющийся п/п сфинктер уретры приводит к инфравезикальной обструкции с симптомами нарушения опорожнения мочевого пузыря.
Клинические проявления наружной ДСД (непроизвольное сокращение п/п сфинктера уретры во время мочеиспускания или непроизвольного сокращения детрузора) включают два вида симптомов, а именно: нарушения опорожнения и накопления мочи в мочевом пузыре. Последние включают учащенное и ургентное мочеиспускание нередко в сочетании с ургентным недержанием мочи и никтурией. Для наружной ДСД характерно неполное опорожнение мочевого пузыря и развитие пузырно-мочеточникового рефлюкса.
Таким образом, различные формы нарушения опорожнения мочевого пузыря могут иметь во многом сходную клиническую картину. В связи с этим правильная и своевременная диагностика функциональных нарушений опорожнения мочевого пузыря является залогом успешного лечения.
Диагностика функциональных нарушений опорожнения мочевого пузыря складывается из сбора жалоб и анамнеза, урологического и неврологического обследования, а также дополнительных методов обследования, среди которых основное место занимает уродинамическое исследование. На начальном этапе обследования обязательна оценка симптомов нижних мочевых путей на основании вопросника I-PSS (Internanional Prostate Symptom Score). Вопросник I-PSS был предложен для оценки нарушений акта мочеиспускания вследствие заболеваний предстательной железы, однако в настоящее время он с успехом применяется и в случаях проявления симптомов заболеваний нижних мочевых путей, вызванных различными факторами, в том числе и неврологического характера.
Для уточнения поведения детрузора и его сфинктеров в фазу опорожнения мочевого пузыря наиболее информативным методом исследования больных является комплексное уродинамическое исследование.
Уродинамическими признаками наружной ДСД, характерной для надкрестцовой локализации патологического процесса, особенно в шейном отделе спинного мозга, являются регистрируемые с помощью электромиографии во время мочеиспускания «всплески» сократительной активности п/п сфинктера уретры и мышц тазового дна. Сокращение мышц тазового дна затрудняет или полностью прерывает поток мочи. Для нерасслабляющегося сфинктера уретры характерно отсутствие снижения электромиографической активности п/п сфинктера уретры во время мочеиспускания. Снижение или отсутствие сократительной способности детрузора уродинамически проявляется отсутствием плавного повышения детрузорного давления в ходе цистометрии или отсутствием позыва к акту мочеиспускания.
Следует подчеркнуть, что только уродинамическое обследование дает возможность достоверно установить форму нарушения функции нижних мочевых путей, приводящих к нарушению опорожнения мочевого пузыря, и во многом определить выбор метода лечения.
Ультразвуковое исследование почек и мочевого пузыря, также как и экскреторная урография, позволяет уточнить анатомическое состояние верхних мочевых путей и количество остаточной мочи в мочевом пузыре. По количеству остаточной мочи в мочевом пузыре после акта мочеиспускания (в норме до 50 мл) можно косвенно судить о функциональном состоянии детрузора и наличии инфравезикальной обструкции.
В таблице перечислены методы лечения больных с функциональными нарушениями опорожнения мочевого пузыря, из которых только медикаментозная терапия и дорзальная ризотомия с электростимуляцией передних корешков могут действительно считаться методами лечения, тогда как другие скорее являются способами опорожнения мочевого пузыря. При этом даже медикаментозная терапия во многом является симптоматическим методом лечения. Несмотря на это, назначение лекарственных средств представляет собой первый этап лечения больных с функциональными нарушениями опорожнения мочевого пузыря. Выбор медикаментов зависит от вида нарушения функции нижних мочевых путей. Так, в случае нарушения сократительной способности детрузора применяют антихолинэстеразные средства и М-холиномиметики, а при гиперактивности уретры — центральные миорелаксанты и α-блокаторы.
У 22 больных со сниженной сократительной способностью детрузора использовали дистигмина бромид (убретид) в дозе 5 мг через день за 30 мин до завтрака в течение 2 мес. При этом через каждые 2 нед делали 7-дневный перерыв в приеме препарата. Механизм действия дистигмина бромида заключается в блокировании ацетилхолинэстеразы, что сопровождается увеличением концентрации ацетилхолина в синаптической щели и соответственно приводит к облегчению передачи нервного импульса.
У всех больных терапевтический эффект развивался в первую неделю приема препарата и выражался в снижении среднего балла I-PSS c 15,9 до 11,3, а количества остаточной мочи — с 82,6 до 54,3 мл. Субъективно пациенты отмечали усиление ощущения позыва и облегчение начала акта мочеиспускания.
Следует отметить, что до настоящего времени остается открытым вопрос о продолжительности лечения антихолинэстеразными средствами. По нашим данным, у 82% больных в разные сроки после окончания 2-месячного курса лечения отмечалось возобновление симптомов, потребовавшее повторного назначения препарата.
К сожалению, мы не накопили собственного опыта применения бетанехола у больных со сниженной сократительной способностью детрузора, так как данный препарат не зарегистрирован для клинического применения в нашей стране и соответственно отсутствует в аптечной сети. Механизм действия бетанехола аналогичен действию ацетилхолина на гладкие миоциты. Данные других авторов показывают, что бетанехол может применяться при лечении больных с легкой степенью нарушения сократительной способности детрузора [4, 5].
α1-адреноблокатор доксазозин (кардура) использовали в ходе лечения 30 больных с гиперактивностью уретры, в том числе 14 пациентов с наружной ДСД и 16 с нарушением произвольного расслабления п/п сфинктера уретры. Доксазозин назначали в дозе 2 мг/сут на ночь.
Через 6 мес средний балл по шкале I-PSS у больных с наружной ДСД снизился с 22,6 до 11,4, количество остаточной мочи уменьшилось с 92,6 до 32,4 мл, а максимальная скорость потока мочи увеличилась с 12,4 до 16,0 мл/сек.
Кроме того, через 6 мес у больных с нарушением произвольного расслабления п/п сфинктера уретры средний балл I-PSS снизился с 14,6 до 11,2, количество остаточной мочи — с 73,5 до 46,2 мл, а максимальная скорость потока мочи увеличилась с 15,7 до 18,4 мл/сек.
Баклофен и тизанидин (сирдалуд) являются центральными миорелаксантами. Они снижают возбуждение моторных нейронов и интернейронов и могут ингибировать передачу нервного импульса в спинном мозге, уменьшая спастичность п/п мышц. По нашим данным, после применения баклофена в дозе 20 мг/сут и тизанидина в дозе 4 мг/сут не было выявлено существенной динамики субъективных и объективных симптомов как у больных с наружной ДСД, так и у пациентов с нарушением расслабления п/п сфинктера уретры. Выраженная слабость мускулатуры конечностей на фоне приема этих препаратов не позволяет увеличивать дозу препаратов, что существенно ограничивает их применение в клинической практике.
Следует отметить, что медикаментозная терапия эффективна у больных с начальными и легкими формами нарушения опорожнения мочевого пузыря. Тем не менее ее целесообразно использовать в качестве первого этапа лечения. В случае недостаточной эффективности медикаментозной терапии необходимо искать новые пути решения проблемы адекватного опорожнения мочевого пузыря.
Предложенная Lapides и соавт. в 80-е гг. прошлого столетия интермиттирующая аутокатетеризация мочевого пузыря до настоящего времени остается одним из основных методов опорожнения мочевого пузыря [6]. Однако этот метод имеет ряд осложнений, к которым относятся инфекции нижних мочевых путей, стриктуры уретры и, самое главное, значительное снижение качества жизни. При невозможности выполнения (неврологические больные с тетраплегией, больные с ожирением) или отказе пациента от аутокатетеризации, у лиц с наружной ДСД и нерасслабляющимся сфинктером уретры, а также со сниженной сократительной способностью детрузора для адекватного опорожнения мочевого пузыря применяют в последние годы имплантацию специальных стентов (производства фирм Balton, Mentor, МедCил) и инъекции ботулинического токсина в зону п/п сфинктера уретры.
 |
| Рисунок 1. Временный уретральный стент |
Временные уретральные стенты имеют форму цилиндра, выполненного из проволочной спирали толщиной 1,1 мм, изготовлены они на основе полимолочной и полигликоликовой кислот с различным периодом разрушения (от 3 до 9 мес) посредством гидролиза (рис. 1). Механические свойства и время разрушения временных стентов зависят от степени поляризации, места и формы зоны имплантации.
Мы имеем опыт применения временных уретральных стентов у семи мужчин с наружной ДСД и у четырех пациентов, у которых отсутствовала сократительная способность детрузора. Временный уретральный стент устанавливали при уретроцистоскопии таким образом, чтобы он «шинировал» как простатический, так и мембранозный отделы уретры. Такое положение стента обеспечивает адекватное опорожнение мочевого пузыря.
У всех больных отмечалось восстановление самостоятельного мочеиспускания сразу после имплантации уретрального стента. Пациенты с наружной ДСД осуществляли мочеиспускание по позыву, а больные с отсутствием сократительной способности детрузора с интервалом 4 ч (6 раз в сутки) с использованием приема Креда. По данным ультразвукового сканирования, через 10 нед после установки стента у больных с наружной ДСД не отмечалось остаточной мочи, а у больных с отсутствием сократительной способности детрузора среднее количество остаточной мочи составило 48 мл и зависело от адекватности выполнения приема Креда. Очень важно, что у больных с наружной ДСД было выявлено снижение максимального детрузорного давления во время мочеиспускания в среднем с 72 до 35 см вод. ст. (профилактика развития пузырно-мочеточникового рефлюкса).
Мы считаем, что временные уретральные стенты обеспечивают адекватное опорожнение мочевого пузыря и показаны тем больным с нарушением опорожнения мочевого пузыря, которым не может быть выполнена интермиттирующая катетеризация мочевого пузыря или которые воздерживаются от нее по различным причинам. Временные стенты могут являться методом отбора больных для установки постоянных (металлических) стентов.
В последние годы в литературе появились сообщения об успешном использовании ботулинического токсина у больных с функциональными нарушениями опорожнения мочевого пузыря. В нашей клинике ботулинический токсин применялся у 16 больных с нарушением опорожнения мочевого пузыря, в том числе у девяти с наружной ДСД, у трех с нерасслабляющимся п/п сфинктером уретры и у четырех с нарушением сократительной способности детрузора. Мы использовали ботулинический токсин типа А фармацевтической фирмы Allergan. Коммерческое название препарата — ботокс (Botox), он представляет собой лиофилизированный порошок белого цвета в вакуумных стеклянных флаконах объемом 10 мл, закрытых резиновой пробкой и герметичным алюминиевым затвором. В одном флаконе содержится 100 ЕД ботулинического токсина типа А.
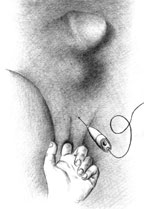 |
| Рисунок 2. Введение ботулинического токсина у мужчин |
Механизм действия ботокса заключается в блокировании выброса ацетилхолина из пресинаптической мембраны в нервно-мышечном синапсе. Фармакологическим эффектом этого процесса является стойкая хемоденервация, а клиническим проявлением — расслабление мышечных структур.
Согласно рекомендациям фирмы-производителя, лиофилизированный порошок разводили 8 мл стерильного 0,9% раствора натрия хлорида без консервантов (1 мл полученного раствора содержит 12,5 ЕД ботокса). Использовали трансперинеальную методику введения препарата. У мужчин под контролем указательного пальца, введенного в прямую кишку, специальную иглу с изоляционным покрытием вводили в точку, находящуюся на 2 см латеральнее и выше анального отверстия (рис. 2). У женщин иглу под контролем указательного пальца, введенного во влагалище, вводили в точку на 1 см латеральнее и выше наружного отверстия уретры на глубину 1,5–2,0 см (рис. 3). Во всех случаях положение иглы контролировали электромиографически по характерному звуку динамика электромиографа. В каждую точку вводили по 50 ЕД ботокса.
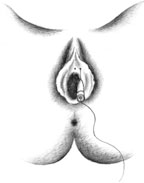 |
| Рисунок 3. Введение ботулинического токсина у женщин |
У всех больных через 10 дней после введения ботулинического токсина исчезла остаточная моча и было отмечено увеличение максимальной скорости потока мочи. Важно, что хемоденервация сфинктера уретры после инъекции ботокса у всех пациентов с нерасслабляющимся п/п сфинктером и наружной ДСД приводила к снижению детрузорного давления, а у больных с нарушением сократительной способности детрузора — к снижению максимального абдоминального давления, вызывающего выделение мочи из наружного отверстия уретры. Это наблюдение представляется крайне важным в отношении профилактики развития пузырно-мочеточникового рефлюкса и сохранения функциональной способности почек. Только у одного больного клинический эффект после инъекции ботокса продолжал сохраняться на протяжении 16 мес, остальным пациентам потребовались повторные инъекции препарата с периодичностью 3–8 мес.
В отдельных случаях, при выраженной инвалидизации больных с нарушением опорожнения мочевого пузыря, используют трансуретральную инцизию или резекцию наружного сфинктера уретры, дренируют мочевой пузырь постоянным уретральным катетером или выполняют цистостомию.
Таким образом, нарушение опорожнения мочевого пузыря может быть следствием различных форм дисфункции нижних мочевых путей. Требуются проведение комплексного уродинамического обследования для уточнения функционального состояния мочевого пузыря и его сфинктеров и выбор адекватного метода опорожнения мочевого пузыря. Отсутствие высокоэффективных и универсальных способов лечения больных с функциональными нарушениями опорожнения мочевого пузыря диктует необходимость поиска новых методов терапии таких больных.
Г. Г. Кривобородов, доктор медицинских наук
М. Е. Школьников, кандидат медицинских наук
РГМУ, Москва