Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Опыт комбинированного лечения острого простого герпеса
ОПЫТ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ ОСТРОГО ПРОСТОГО ГЕРПЕСА – ПРОТИВОВИРУСНАЯ НАРУЖНАЯ ТЕРАПИЯ И КОРОТКОВОЛНОВОЕ УЛЬТРАФИОЛЕТОВОЕ ИЗЛУЧЕНИЕ. ПРАКТИЧЕСКОЕ НАБЛЮДЕНИЕ
Медицинский центр «Демос», Санкт-Петербург
При воздействии на организм человека электромагнитное поле оптического диапазона в большей степени оказывает свое влияние на его кожный покров. Ответные фотобиологические реакции возникают вследствие поглощения электромагнитной энергии теми тканями, на которые направлен источник излучения. Степень поглощения энергии определяется энергией световых квантов и возрастает с увеличением длины волны используемого излучения.
Ответная реакция биологических тканей проявляется в диапазоне от чисто теплового эффекта до разрушения тех структур, которые облучались. Например, коротковолновое ультрафиолетовое (КУФ) излучение длиной волны 180-280 нм вызывает ионизацию и разрушение ковалентных связей молекул в зоне непосредственного действия данного физического фактора. Это свойство широко применяется в лечебной физиотерапевтической практике.
КУФ-излучение с патогенетической точки зрения при воздействии на кожу и слизистые обладает бактерицидным и микоцидным, а также иммуностимулирующим и катаболическим лечебными эффектами. Благодаря этому одними из показаний для его применения в дерматологической практике являются:
-острые и подострые воспалительные заболевания кожи, в т.ч. инфекционной этиологии;
. раны с опасностью присоединения анаэробной инфекции;
Абсолютным противопоказанием является повышенная чувствительность кожи конкретного пациента к ультрафиолетовому излучению. С осторожностью КУФ-облучение назначается пациентам, принимающим лекарственные препараты, обладающие фотосенсибилизирующим действием.
Одним из заболеваний, часто встречающихся в практике врача-дерматолога, является острый простой герпес. Процесс носит инфекционный характер и проявляется типичным стадийным течением – продрома, стадия клинических проявлений различной степени выраженности, реконвалесценция, ремиссия (носительство).
Нами было пролечено 15 человек с диагнозом «острый простой герпес, экстрагенитальная форма» легкой степени тяжести; на стадии продромы – 4 человека и на стадии начальных клинических проявлений – 11 человек. Противовирусная терапия пероральными препаратами не проводилась.
Лечебная процедура проводилась следующим образом:
— обработка очага поражения (накожно) кожным антисептиком «Октенисепт»;
-местно КУФ-облучение очага поражения 1-1,5 биодозы (на нашем излучателе 1 биодоза составила 3 минуты), расстояние до излучателя 5 см, ежедневно, N 3-5;
-нанесение 5 % противовирусной мази «Ацикловир» или цинк-салициловой пасты в зависимости от стадии вирусного процесса.
В результате проводимого лечения у всех пациентов отмечалось укорочение сроков заболевания до 5-7 дней с полной регрессией клинических проявлений. У 13 человек после однократной процедуры уменьшались болевой синдром, отечность и дискомфортные ощущения в области очага поражения.
Таким образом, учитывая опыт данного практического наблюдения лечения острого простого герпеса комбинированием наружной терапии и лечебной физиотерапевтической методики, можно говорить об успешном их применении в повседневной практике врача-дерматолога с целью быстрого прерывания уже начавшегося инфекционного процесса.
Коротковолновое ультрафиолетовое облучение (КУФ) при ОРВИ
Короткие ультрафиолетовые волны — это какие? Каким образом они помогают при простуде? При каких болезнях применяют КУФ? Как проводят процедуру? Бывают ли противопоказания?
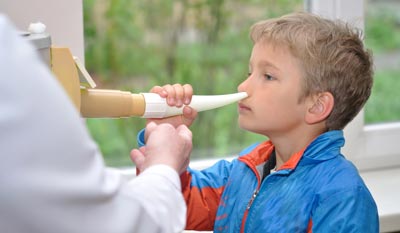
Болезни лечат всевозможными электрическими токами, магнитным полем, прогреванием, лазером, ультразвуком. А еще — ультрафиолетовым излучением, которое главным образом знаменито тем, что уничтожает болезнетворных микробов.
Ультрафиолет, как и видимый свет, — электромагнитная волна. Она может иметь разную длину и частоту колебаний. В зависимости от этого, ультрафиолетовое излучение условно делят на две разновидности:
При каких заболеваниях органов дыхания помогает КУФ?
Ультрафиолетовое излучение помогает при многих ЛОР-заболеваниях:
Как проводят курс коротковолнового ультрафиолетового облучения?
Ультрафиолетовые лучи хорошо помогают при многих болезнях, но с их применением есть одна сложность. Излучение может проникнуть в ткани лишь на небольшую глубину — не более 1 мм. Поэтому его приходится подводить непосредственно к тому месту, где нужно лечить.
Есть специальные аппараты и насадки, при помощи которых ультрафиолетовые лучи направляют в нос или в горло (на стенки глотки, миндалины).
Во время процедуры вас попросят сесть на стул перед прибором, немного запрокинуть голову и вставить насадку в рот или в нос. После этого врач включает аппарат — и КУФ начинает действовать. Вам не будет больно, и вообще, вы ничего не почувствуете. Нужно будет лишь посидеть минут 15, пока ультрафиолетовые лучи делают свое дело. Количество процедур бывает разным — назначения врача будут зависеть от заболевания.
Помимо непосредственного воздействия, УФ-лучи оказывают и общеукрепляющий эффект. Поэтому при некоторых респираторных заболеваниях помогает облучение лица, шеи, груди.
Насколько это безопасно? Есть ли противопоказания к КУФ?
Ультрафиолетовое излучение бывает не только полезным, но и агрессивным. В больших дозах оно повреждает ткани и даже может вызвать мутации, связанные с онкологическими заболеваниями. Естественно, в кабинетах физиотерапии применяют безопасные дозы ультрафиолета. Процедуры проводят по назначению и под контролем врача.
Тем не менее, иногда КУФ противопоказано. У некоторых людей кожа обладает повышенной чувствительностью к ультрафиолетовым лучам — для того чтобы сильно обгореть, им достаточно совсем немного полежать на пляже или походить в солнечный день в открытой одежде.
УФ-облучение нельзя применять при тяжелых расстройствах обмена веществ, нарушениях работы почек, сильном снижении уровня тромбоцитов в крови. Противопоказанием является системная красная волчанка и некоторые другие заболевания.
КУФ при респираторных инфекциях — безопасная и весьма эффективная методика. В медицинском центре «ПрофМедЛаб» курс лечения можно пройти на современных аппаратах. Естественно, под контролем наших опытных врачей. Для записи на консультацию к терапевту звоните: +7 (495) 120-08-07
Герпетическая инфекция. Профилактика.

Инфекция, вызванная герпесвирусами, распространена повсеместно. Инфицированность населения очень высокая. По данным Всемирной организации здравоохранения (ВОЗ) герпесвирусная инфекция занимает второе место среди вирусных заболеваний человека, уступая лишь гриппу.
Восприимчивость к инфекции всеобщая, независимо от пола и возраста.
Подъемы заболевания регистрируются в осенне-зимний период.
Проведенные за последние 10 лет эпидемиологические исследования показали, что к 15-летнему возрасту инфицировано 80% детей, а к 30 годам 90% населения имеют антитела к вирусам того или иного типа.
Возбудитель инфекции – вирус герпеса, включающий более 70 представителей, из которых наибольшую патогенность для человека имеют вирусы простого герпеса 1 и 2 типа (ВПГ 1 или ВПГ 2), вирус ветряной оспы, опоясывающего герпеса, цитомегаловирус (ЦМВ), вирус Эпштейна-Барр, вирус герпеса человека 6 типа, вирус герпеса человека 7 типа.
Попадая в клетку – вирус вызывает ее гибель. В отдельных клетках вирус может сохраняться длительное время, но при последующей активации вируса, клетка погибнет.
Вирусы простого герпеса неустойчивы к действию физических и химических факторов, легко разрушаются под действием ультрафиолетовых и рентгеновских лучей, чувствительны к этиловому спирту, эфиру. При низких температурах (-20-70 о С) вирус сохраняется десятилетиями.
Источники инфекции – вирусоносители и больные с различными формами болезни.
Пути передачи инфекции:
Факторами передачи вируса являются: слюна, кровь, слезная жидкость, сперма, секрет влагалища и цервикального канала, различные органы и ткани, используемые при трансплантации, моча, медицинский инструментарий.
Попадает вирус в организм через поврежденные участки кожи и слизистой, затем, в месте внедрения вируса происходит размножение вирусных частиц. Первичное инфицирование вызывает латентную (скрытую, вялотекущую) инфекцию.
Клиническая картина.
Клинические проявления герпетической инфекции отличаются значительным разнообразием. Они зависят от локализации поражения, распространенности, состояния иммунной системы, типа вируса, а также от механизма заражения.
По локализации поражения:
Генитальный герпес развивается у молодых людей после начала половой жизни. Первичный генитальный герпес отличается более тяжелым и продолжительным течением. Высыпания обильные и занимают большую площадь поражения. При первичном генитальном герпесе отмечается повышение температуры, общая слабость, раздражительность. В области гениталий появляются везикулезные высыпания, сохраняющиеся до 8 суток.
Влияние вируса простого герпеса на беременность и роды.
Первичное инфицирование и рецидивы во время беременности могут привести к мертворождению, выкидышам, а также к формированию пороков у плода. Наиболее опасно заражение в третьем триместре.
При первичном инфицировании матери во время беременности инфицирование плода происходит в 5% случаев. Чаще всего инфицирование ребенка происходит во время родов (85%) или после родов (10%).
Инфицирование ребенка ВПГ во время родов может стать причиной последующего развития герпетической инфекции новорожденного.
Основную опасность представляет выделение вируса со слизистой половых органов в момент родов. Выделение вируса может сопровождаться высыпаниями в области половых органов, а может и не сопровождаться никакими симптомами.
Последствия герпесвирусной инфекции для ребенка:
Профилактика герпесвирусной инфекции:
Важным принципом профилактики этого заболевания является прекращение близких контактов с больным человеком в период обострения.
Для того чтобы не допустить распространения заболевания на другие части тела рекомендуется:
Профилактика ВПГ-1 сводится к соблюдению общих правил предупреждения респираторных заболеваний. Профилактика ВПГ-2 соответствует профилактике инфекций передающихся половым путем (использование презервативов во время половых контактов), использование антисептических растворов после полового акта.
Профилактика инфицирования во время беременности:
Укрепление иммунитета.
Профилактика обязательно должна быть направлена на укрепление иммунитета, ведь при его ослаблении заболевание обязательно даст о себе знать снова. Переутомления, плохое питание, вредные привычки – все это может стать повторной причиной развития герпеса. Именно поэтому такие ситуации важно не допускать.
Прежде всего, обратите внимание на работу своего желудочно-кишечного трака, ведь все иммунные процессы берут свое начало именно отсюда. Деятельность его будет нормальной только при полноценной работе желчного пузыря.
Ослабнуть иммунитет может при длительном приеме лекарственных препаратов, особенно антибиотиков. По возможности их нужно заменять иными средствами. Так, например, для повышения иммунитета может применяться настойка эхинацеи, купить ее можно в аптеке. Отвар шиповника также оказывает укрепляющее действие на организм.
Главный метод, позволяющий повысить иммунитет – правильное питание. Поэтому если на ваших губах постоянно появляется герпес следует обратить внимание на свой рацион питания.
Должны присутствовать следующие продукты:
Не забывайте о сое, пивных дрожжах, они также полезны как при профилактике, так и в момент лечении. Есть также и те продукты, употреблять которые ни в коем случае нельзя: сахар, говядина, орехи.
Человеку, в период обострения, то есть когда появляются высыпания, рекомендуется больше времени проводить дома, ведь в этот момент есть большая опасность для окружающих.
Опоясывающий лишай
Опоясывающий лишай (herpes zoster) — распространенное заболевание человека, которое характеризуется общими инфекционными симптомами, кожными проявлениями и неврологическими нарушениями центральной и периферической нервной системы.
Опоясывающий лишай (herpes zoster) — распространенное заболевание человека, которое характеризуется общими инфекционными симптомами, кожными проявлениями и неврологическими нарушениями центральной и периферической нервной системы.
Заболевание вызывается вирусом Varicella zoster, который является одновременно возбудителем ветряной оспы. Вирус содержит ДНК, являясь нейродермотропным, поражает кожу, клетки центральной и периферической нервной системы. Вирус нестоек во внешней среде: быстро гибнет при нагревании, под воздействием ультрафиолетовых лучей и дезинфицирующих средств. Долго сохраняется при низких температурах.
Первично или после перенесенной ветряной оспы вирус через кожу и слизистые, далее лимфогенным и гематогенным путем проникает в межпозвоночные узлы и задние корешки спинного мозга, где долгое время может персистировать в латентном состоянии. При снижении иммунологической реактивности под влиянием различных факторов, таких как обострение хронических заболеваний, прием иммунодепрессантов, интоксикации, латентная инфекция, может активизироваться. Наиболее тяжело опоясывающий герпес протекает у больных онкологическими заболеваниями, ВИЧ-инфицированных, а также у лиц, получавших кортикостероиды или рентгенотерапию. Активация вируса сопровождается развитием ганглионеврита с поражением межпозвоночных ганглиев или ганглиев черепных нервов, а также задних корешков (Е. С. Белозеров, Ю. И. Буланьков, 2005). В тяжелых случаях в процесс могут вовлекаться передние и задние рога, белое вещество спинного мозга, головной мозг. Вирус также может поражать вегетативные ганглии, вызывая нарушения функции внутренних органов.
Патоморфологические изменения в головном мозге при поражениях ЦНС могут быть разнообразными. В легких случаях изменения происходят только в спинном мозге и корешковых ганглиях, в головном мозге регистрируются явления отека. В тяжелых случаях отмечают выраженную инфильтрацию подпаутинного пространства, явления отека мозга, геморрагии в белом веществе, базальных ганглиях и стволе мозга.
Инкубационный период при опоясывающем герпесе может составлять несколько лет от момента заражения. В клиническом течении основным является: продромальный период, период клинических проявлений и период остаточных явлений. Начинается все с повышения температуры, ощущения покалывания, жжения, зуда в месте высыпаний, головной боли. По ходу нервных стволов туловища, конечностей или головы появляются ограниченные розовые пятна до пяти сантиметров в диаметре. На вторые сутки появляются пузырьки размером 2–3 мм в диаметре, наполненные прозрачным содержимым. Количество очагов поражения может колебаться от одного до нескольких, тесно прилегающих друг к другу, образуя сплошную линию. С течением времени содержимое пузырьков мутнеет. Примерно на 8–10 день пузырьки подсыхают, образуются корочки, которые на 3–4 неделе отпадают. У многих больных неврологические проявления могут продолжаться несколько месяцев (до года).
Для типичных клинических проявлений опоясывающего герпеса характерна определенная последовательность кожных высыпаний. Высыпания носят сегментарный, односторонний характер и не переходят на другую сторону тела, в отличие от ветряной оспы.
Поражения нервной системы при опоясывающем герпесе занимают первое место среди осложнений этого заболевания. В структуре неврологических нарушений ведущее место занимают поражения периферической нервной системы [10]. Наиболее часто встречаются такие нарушения, как невралгии, невропатии черепных и периферических нервов, серозные менингиты и др. Наиболее частым проявлением является болевой синдром в зоне кожных высыпаний. Боли носят приступообразный характер, усиливающийся в ночное время. В дальнейшем боли могут усиливаться и беспокоить в течение нескольких месяцев и даже лет. Опоясывающий герпес может протекать также только с симптоматикой радикулярных болей, которым не предшествовал период высыпаний.
Чаще всего высыпания располагаются на коже туловища и конечностей. Локализация болей и появление специфической сыпи соответствуют пораженным нервам, чаще межреберным и носят опоясывающий характер. Интенсивность болей усиливается при малейшем прикосновении к коже, при движении, температурных перепадах. После того как пузырьки отпадают, эрозии эпителизируются, на коже может оставаться временная пигментация красного или красно-коричневого цвета. У некоторых больных может отсутствовать болевой синдром. А иногда опоясывающий герпес может проявляться только неврологической симптоматикой без отсутствия кожных проявлений.
Очень часто локализация болезни — кожа лица и головы, особенно ветви тройничного нерва. Проявления заболевания начинаются остро, с общих симптомов интоксикации и повышения температуры. У части больных может наблюдаться паралич лицевого нерва и невралгия тройничного нерва с продолжительностью до нескольких недель.
Могут быть проявления двигательных функций, которые происходят не только при локализации опоясывающего герпеса на участках кожи иннервируемыми черепными нервами, но и при вовлечении шейного, грудного и поясничного отделов спинного мозга, корешков и ганглиев. Почти у 5% больных при высыпаниях различной локализации наблюдаются парезы верхних и, чаще, нижних конечностей, которые свидетельствуют о явления очагового миелита.
Для понимания патогенеза herpes zoster важны данные патологоанатомических исследований, указывающие на связь участков высыпания с поражением соответствующих ганглиев. Хед и Кемпбелл (1900) на основании патогистологических исследований пришли к заключению, что как неврологические явления при herpes zoster, так и характеризующие их зоны кожных высыпаний возникают в результате развития патологического процесса в cпинальных узлах и их гомологах (гассеров узел и др.). Но уже Вольвиль (1924), изучив нервную систему больных, погибших от генерализованной формы опоясывающего лишая, пришел к выводу, что поражение межпозвоночных ганглиев при опоясывающем лишае не является обязательным. В воспалительный процесс часто вовлекается спинной мозг, причем поражаются не только задние рога, но и передние. Вольвилем и Шубаком (1924) описаны случаи, когда герпетические высыпания были первыми проявлениями полиневротического процесса, протекающего по типу паралича Ландри. Вольвиль считает, что воспалительный процесс поразил вначале чувствительные нейроны, а потом распространился на спинальные сегменты и периферические нервы. В случае, описанном Шубаком, при патологоанатомическом исследовании были обнаружены гнезда воспалительной инфильтрации в седалищных нервах, шейных симпатических узлах и соответствующих спинальных ганглиях, задних рогах спинного мозга.
Таким образом, в процесс вовлекаются не только спинальные и церебральные ганглии, которые поражаются чаще всего, но и вещество спинного (передние и особенно задние рога, белое вещество) и головного (продолговатый, варолиев мост, гипоталамическая область) мозга, а также оболочки мозга.
Патоморфологические и вирусологические исследования свидетельствуют о том, что вирус опоясывающего лишая широко диссеминирует по организму. Во время болезни его удается выделить из содержимого пузырьков, слюны, слезной жидкости и т. п. Это дает основание считать, что герпетические высыпания могут быть обусловлены не только оседанием вируса в чувствительных ганглиях и поражением находящихся в них парасимпатических эффекторных клеток, но и непосредственным внедрением его в кожу. Проникая в нервную систему, он локализуется не только в пределах периферического чувствительного нейрона (спинальные ганглии и др.), но и распространяется и на другие отделы ЦНС. При внедрении его в двигательные клетки и корешки возникает картина амиотрофического радикулоплексита; в серое вещество спинного мозга — миелитического синдрома; в ликворную систему — менингорадикулоневрита или серозного менингита и т. д.
Клиническая картина herpes zoster складывается из кожных проявлений и неврологических расстройств. Наряду с этим у большинства больных наблюдаются общеинфекционные симптомы: повышение температуры, увеличение гормональных лимфатических узлов, изменение (в виде лимфоцитоза и моноцитоза) и ликвора. Обычно на коже обнаруживаются эритематозные пятна круглой или неправильной формы, приподнятые, отечные, при проведении пальцем по которым ощущается некоторая шагреневидность кожи (мельчайшие папулы). Далее на этих участках последовательно возникают группы пузырьков, чаще различной величины. Пузырьки могут сливаться друг с другом, однако чаще всего они располагаются изолировано, хотя и близко один к другому — везикулярная форма herpes zoster. Иногда они имеют вид маленького пузыря, окруженного по периферии красным ободком. Так как высыпание происходит одновременно, элементы сыпи находятся на одном и том же этапе своего развития. Однако сыпь может появляться в течение 1–2 недель в виде отдельных групп. В последнем случае при осмотре больного можно обнаружить высыпания на различных стадиях эволюции. В типичных случаях пузырьки первое время бывают с прозрачным содержимым, скоро переходящим в мутное, а затем засыхают в виде корочки. Отклонение от описанного типа составляет более легкая абортивная форма herpes zoster. При этой форме в очагах гиперемии развиваются также папулы, которые, однако, не трансформируются в пузырьки, чем эта форма и отличается от везикулезной. Другой разновидностью является геморрагическая форма herpes zoster. Пузырьки имеют кровянистое содержимое, процесс глубоко распространяется в дерму, корочки становятся темно-коричневого цвета. В тяжелых случаях дно пузырьков некротизируется — гангренозная форма herpes zoster, после которой остаются рубцовые изменения. Интенсивность высыпаний при этом заболевании очень изменчива: от сливных форм, почти не оставляющих здоровой кожи на стороне поражения, до отдельных пузырьков, хотя в последнем случае боли могут быть резко выражены. Такие случаи дали повод к предположению, что может существовать и herpes zoster без кожного высыпания.
Кожные проявления соответствуют уровню поражения определенных вегетативных образований. По локализации выделяются поражения следующих ганглиев: гассерова, коленчатого, шейных, грудных, пояснично-крестцовых. Одним из ведущих симптомов заболевания являются неврологические расстройства, как правило, в виде болевого синдрома. Чаще всего он возникает за 1–2 дня до появления высыпаний. Боли, как правило, носят интенсивный жгучий характер, зона их распространения соответствует корешкам пораженного ганглия. Следует отметить, что болевой синдром усиливается в ночной период времени и под влиянием самых различных раздражителей (холодовых, тактильных, кинестетических, барометрических) и нередко сопровождается вегетососудистой дистонией по гипертоническому типу. Кроме того, у пациентов отмечаются объективные расстройства чувствительности: гиперестезии — больной с трудом переносит прикосновение белья, гипостезии и анестезии, причем одновременно с тактильной анестезией может существовать гипералгезия. Объективные расстройства чувствительности изменчивы по форме и интенсивности, они обычно ограничиваются временными расстройствами чувствительности в области высыпания или рубцов. Анестезии касаются всех видов чувствительности, но в некоторых случаях наблюдается диссоциированный тип расстройств; иногда в пределах одного вида чувствительности, например горячего и холодного. Изредка гиперестезии принимают характер раздражения в виде каузалгий. Не во всех случаях интенсивность болевого синдрома соответствует тяжести кожных проявлений. У некоторых больных, несмотря на тяжелую гангренозную форму заболевания, боли бывают незначительными и кратковременными. В противоположность этому, у ряда больных наблюдается длительный интенсивный болевой синдром при минимальных кожных проявлениях.
У части пациентов в острой фазе имеется диффузная цефалгия, усиливающаяся при изменении положения головы, что возможно связано с оболочечной реакцией на herpes zoster инфекцию. По мнению ряда авторов [11, 12], герпетические ганглиониты гассерова узла встречаются чаще, чем ганглиониты межпозвоночных узлов. У большинства больных с данной локализацией процесса наблюдается повышение температуры и отек лица на пораженной стороне, а также болезненность в точках выхода тройничного нерва.
Часто поражается роговица в форме кератита различного характера. Кроме того, поражаются другие части глазного яблока — эписклерит, иридоциклит, зостер радужки. Сетчатка очень редко вовлекается (кровоизлияния, эмболии), чаще изменения касаются зрительного нерва — неврит зрительного нерва с исходом в атрофию, возможно, вследствие перехода менингеального процесса на зрительный нерв. При офтальмогерпесе (ирите) может развиться глаукома; обычно же при зостере наблюдается гипотензия глазного яблока, которая обуславливается, по-видимому, поражением цилиарных нервов. Осложнения при зостере со стороны двигательных нервов встречаются довольно часто и располагаются в следующем порядке: III, IV, VI нервы. Из ветвей глазодвигательного нерва поражаются как наружные, так и внутренние веточки. Часто наблюдается птоз. Кожные высыпания при офтальмическом зостере часто протекают более тяжело, чем на других частях тела, возможно в зависимости от строения кожи в области глаза. Довольно часто наблюдается некроз пузырьков, тяжелые невралгии, сопровождающиеся слезотечением. Пузырьки высыпают не только на коже, но и на слизистых оболочках глаза. В результате процесса в роговице при офтальмическом зостере может развиться атрофия зрительного нерва и полная слепота. Кроме того, у некоторых больных отмечается выпадение бровей, ресниц на стороне поражения. Верхнечелюстные веточки тройничного нерва поражаются как в области кожи, так и в области слизистых (половина твердого и мягкого неба, небная занавеска, верхняя десна, внутренняя поверхность слизистой щеки, при этом слизистая носа может оставаться незатронутой). Веточки, снабжающие слизистые оболочки, могут быть поражены сильнее веточек кожных, и наоборот. Поражения нервов верхних и нижних челюстей не всегда остаются строго локализованными, так как боли иногда иррадиируют в область офтальмических и других ветвей.
При herpes zoster обычно поражается вегетативная нервная система. Однако клинические наблюдения показали, что в патологический процесс может вовлекаться и анимальная нервная система. Свидетельством этого является то, что у некоторых больных одновременно с поражением гассерова узла имелся периферический парез лицевого нерва на стороне герпетических высыпаний. При офтальмическом зостере парализуются как наружные, так и внутренние мышцы глаза. Параличи IV пары бывают редко. Глазодвигательные параличи чаще парциальные, нежели полные; чаще других мышц поражается m. levator palpebrae. Наблюдаются случаи офтальмического зостера с изолированным изменением формы и величины зрачка; односторонний симптом Арджила–Робертсона (Гильен). Эти параличи иногда частично или полностью самопроизвольно проходят без особого лечения.
Одновременное поражение лицевого, слухового и тройничного нерва впервые описал Франкль-Хохварт в 1895 г. Хант (1907) подробно описал четыре клинические формы этого заболевания, которое в дальнейшем стало называться синдромом Ханта, или herpes zoster oticus. На поражение коленчатого узла при этой форме herpes zoster впервые указал Нордал (1969). Обычно на ушной раковине или вокруг нее, а иногда в слуховом проходе и даже на барабанной перепонке появляются герпетические высыпания. Отмечается резкая болезненность в окружности ушной раковины. Нарушение функций лицевого, кохлеарного, вестибулярного нервов возникает в первые дни высыпаний или предшествует им. Боли в таких случаях локализуются в глубине слухового прохода и ушной раковине с иррадиацией в область сосцевидного отростка, аурикулярную и темпоропариетальную области.
Объективные расстройства чувствительности обнаруживаются сзади уха, в складке между ушной раковиной и сосцевидным отростком. Эта кожная область снабжается ушной веточкой Х пары, которая иннервирует задние стенки слухового прохода. Наконец, в случаях очень распространенного ушного зостера, последний захватывает не только наружный слуховой проход, ушную раковину, сосцевидный отросток, но и барабанную перепонку, которая иногда исключительно тяжело страдает. В таких случаях поражается область, иннервируемая V, VII и Х парами, причем поражение этих нервов сопровождается поражением ганглиев, соответственных черепных нервов или же анастомозов, связывающих конечные разветвления всех вышеперечисленных нервов.
Нередко одновременно с параличом VII пары наблюдается паралич мягкого неба, анестезия и парестезия в языке, часто расстройство вкуса в передних двух третях языка вследствие поражения. Поражение VIII пары обычно начинается шумом в ушах, который держится иногда долгое время после исчезновения других явлений. Гиперакузия при поражении VIII пары вызывается парезом n. stapeblii, хотя этот симптом может возникнуть также при изолированном и предшествовавшем поражении слухового нерва и представляет в таких случаях симптом раздражения. Гипоакузия может возникать независимо от поражения слухового нерва на почве местных поражений среднего уха, высыпания пузырьков на барабанной перепонке, закладывания наружного слухового прохода, вследствие припухания слизистой оболочки на почве высыпания зостера.
Вестибуляторные явления в противоположность кохлеарным обычно развиваются чрезвычайно медленно и выражаются различно: от легких субъективных симптомов головокружения до значительных расстройств статики.
Невралгия при ушном зостере в противоположность офтальмическому встречается редко. Отдаленные результаты не всегда благоприятны, так как может возникнуть стойкий парез лицевого нерва и глухота.
Вольвиль подчеркивает, что комбинация паралича VII и VIII пары, хотя и встречается особенно часто при зостере, тем не менее та же комбинация бывает при поражении гассерова узла, II, III, шейных ганглиев, и, наконец, все указанные выше участки могут поражаться одновременно.
Высыпания зостера описаны также в области иннервации IX пары; задней части мягкого неба, дужки, заднебоковых частях языка, части задней стенки глотки; эта же область иннервируется кроме IX также ветками Х пары: корень языка, гортани, надгортанника, базальная и задняя части стенки глотки. Хотя зостер преимущественно и даже элективно поражает чувствительные системы, тем не менее при нем иногда наблюдаются расстройства движений, особенно при локализации высыпаний в области головы, шеи, конечностей. Параличи при зостере носят корешковый характер, причем поражение задних корешков в этих случаях сопровождается явлениями со стороны соответствующих передних корешков.
Поражение шейных симпатических узлов часто сопровождается высыпаниями на коже шеи и волосистой части головы. Боли при этом наблюдаются не только в местах высыпаний, но и в области паравертебральных точек. Иногда могут возникнуть приступы, имитирующие лицевую симпаталгию.
При ганглионитах нижнешейной и верхнегрудной локализации наряду с обычными симптомами данного заболевания может наблюдаться синдром Стейнброкера. Доминирующими в картине указанного синдрома являются боли симпатического характера в виде жжения или давления, возникающие первоначально в кисти, а затем и во всей руке. Вскоре появляется и быстро нарастает отечность кисти, распространяющаяся на всю руку. Присоединяются трофические расстройства в виде цианоза и истончения кожных покровов, гипергидроза, ломкости ногтей. Движения пальцев кисти ограничены, болезненны. Часто боли и другие вегетативные расстройства держатся и после исчезновения высыпаний. Ганглиониты грудной локализации нередко симулируют клиническую картину инфаркта миокарда, что приводит к ошибкам в диагностике.
При герпетическом поражении ганглиев пояснично-крестцовой области чаще всего высыпания локализуются на коже поясницы, ягодиц и нижних конечностей; наряду с болями в местах высыпаний могут возникать болевые синдромы, симулирующие панкреатит, холецистит, почечную колику, аппендицит. Герпетические поражения пояснично-крестцовых ганглиев иногда сопровождаются вовлечением в процесс анимальной нервной системы, дающей картину ганглиорадикулитов (корешковый синдром Пори, Мацкевича, Вассермана).
Иногда наряду с высыпаниями по ходу нервного ствола появляются везикулярные высыпания по всему кожному покрову — генерализованная форма herpes zoster. Обычно заболевание не повторяется. Однако из литературы известно, что встречаются рецидивирующие формы заболевания на фоне соматической отягощенности: ВИЧ-инфекция, онкозаболевания, сахарный диабет, лимфогранулематоз и т. д.
Лечение. При лечении herpes zoster различной локализации и степени тяжести необходимо раннее назначение противовирусных препаратов. Известно, что в состав вируса входят белки, образующие его оболочку и несущие ферментативные функции, а также нуклеиновая кислота — носитель его генетических свойств. Проникая в клетки, вирусы освобождаются от белковой защитной оболочки. Показано, что в этот момент можно тормозить их размножение с помощью нуклеаз. Эти ферменты гидролизуют нуклеиновые кислоты вирусов, при этом не повреждают нуклеиновые кислоты самой клетки. Было установлено, что панкреатическая дезоксирибонуклеаза резко тормозит синтез ДНК-содержащих вирусов, таких как вирус герпеса, осповакцины, аденовирусы. Учитывая вышеизложенное, больным опоясывающим лишаем рекомендуется назначать дезоксирибонуклеазу внутримышечно 1–2 раза в сутки по 30–50 мг в течение 7 дней. Кроме того, у больных с высыпаниями на слизистой полости рта, конъюнктивы и роговицы препарат применяется местно в виде водного раствора. Назначение дезоксирибонуклеазы способствует быстрому регрессу кожных высыпаний и уменьшению болевого синдрома.
Хорошее действие при лечении опоясывающего герпеса оказывает препарат Изопринозин. Это иммуностимулирующее средство, обладающее противовирусным действием. Изопринозин блокирует размножение вирусных частиц путем повреждения его генетического аппарата, стимулирует активность макрофагов, пролиферацию лимфоцитов и образование цитокинов. Второй компонент повышает доступность Изопринозина для лимфоцитов. Уменьшает клинические проявления вирусных заболеваний, ускоряет реконвалесценцию, повышает резистентность организма.
Показания: вирусные инфекции у пациентов с нормальной и ослабленной иммунной системой (заболевания, вызванные вирусами herpes simplex типов 1 и 2, Varicella zoster, включая ветряную оспу, вирусами кори, паротита, цитомегаловируса (ЦМВ), вирусом Эпштейна–Барр); вирусный бронхит; острые и хронические вирусные гепатиты В и С; заболевания, вызванные вирусом папилломы человека; подострый склерозирующий панэнцефалит. Хронические инфекционные заболевания мочевыделительной и дыхательной систем; профилактика инфекций при стрессовых ситуациях; период реконвалесценции у послеоперационных больных и лиц, перенесших тяжелые заболевания; иммунодефицитные состояния. Изопринозин принимают внутрь, взрослым — 50 мг/кг/сут в 3–4 приема; для детей — 50–100 мг/кг/сут в 3–4 приема. Продолжительность лечения — 5–10 дней, в тяжелых случаях — до 15 дней. При заболеваниях, вызванных вирусами herpes simplex типов 1 и 2, лечение продолжают до исчезновения симптомов заболевания и еще два дня. При подостром склерозирующем панэнцефалите для взрослых и детей — 50–100 мг/кг/сутки в 6 приемов. При остром вирусном энцефалите для взрослых и детей — 100 мг/кг/сутки в 4–6 приемов в течение 7–10 дней. Затем следует перерыв в течение 8 дней, далее повторный курс в течение 7–10 дней. При необходимости дозы и длительность непрерывного курса могут быть увеличены при обязательном соблюдении перерыва в приеме препарата в течение 8 дней. Длительное лечение проводится под врачебным контролем. При остроконечной кондиломе в комплексной терапии с CO2-лазером — 50 мг/кг/сутки в 3 приема в течение 5 дней, далее с 3-кратным повторением указанного курса с интервалами в один месяц.
В последние годы для лечения опоясывающего лишая применяются противовирусные химиопрепараты из группы синтетических ациклических нуклеозидов. Наиболее хорошо изученным в настоящее время является ацикловир. Механизм действия ацикловира основан на взаимодействии синтетических нуклеозидов с репликационными ферментами герпес-вирусов. Тимидинкиназа герпес вируса в тысячи раз быстрее, чем клеточная, связывается с ацикловиром, поэтому препарат накапливается практически только в инфицированных клетках. Этим объясняется полное отсутствие у ацикловира цитотоксических, тератогенных и мутагенных свойств. Синтетический нуклеозид выстраивается в цепь строящихся ДНК для «дочерних» вирусных частиц, и этот процесс обрывается таким образом: прекращается репродукция вируса. Суточная доза ацикловира при опоясывающем лишае составляет 4 г, которые следует разделить на 5 разовых доз по 800 мг. Курс лечения составляет 7–10 дней. Наилучший терапевтический эффект достигается при раннем назначении препарата; сокращаются сроки высыпаний, происходит быстрое образование корок, уменьшается интоксикация и болевой синдром. Ацикловир второго поколения — валацикловир, сохранив все положительные стороны ацикловира, за счет увеличенной биодоступности позволяет уменьшить дозу до 3 г в сутки, а число приемов — до трех раз. Курс лечения составляет 7–10 дней. Фамцикловир применяют с 1994 г. Механизм действия такой же, как у ацикловира. Высокое сродство тимидинкиназы вируса к фамцикловиру (в 100 раз выше сродства к ацикловиру) обусловливает большую эффективность препарата при лечении опоясывающего лишая. Препарат назначают по 250 мг 3 раза в день в течение 7 дней.
Наряду с противовирусными препаратами для уменьшения болевого синдрома используют ганглиоблокаторы, такие как Ганглерон. Ганглерон применяют внутримышечно в виде 1,5% раствора по 1 мл 1 раз в сутки в течение 10–12 дней или 0,04 г в капсулах 2 раза в сутки в течение 10–15 дней в зависимости от степени выраженности болевого синдрома. Кроме того, неплохие результаты дает применение карбамазепина, особенно при поражении гассерова узла, препарат назначают с 0,1 г 2 раза в день, увеличивая дозу на 0,1 г в сутки, при необходимости до 0,6 г суточной дозы (в 3–4 приема). После уменьшения или исчезновения болей дозу постепенно понижают. Обычно эффект наступает через 3–5 дней после начала лечения.
При резко выраженном болевом синдроме назначают анальгетики и, в виде инъекций, рефлексотерапию. При рефлексотерапии обычно используют как точки общего действия, так и точки соответственно пораженному ганглию. Курс составляет 10–12 сеансов. Рекомендуют также назначение поливитаминов, в частности витаминов группы В. Местно можно использовать орошения интерфероном или мази с интерфероном, анилиновые красители, аэрозоль Эридин, мази Флореналь, Хелепин, Алпизарин. При гангренозных формах опоясывающего лишая применяют пасты и мази, содержащие антибиотик, а также Солкосерил.
Хорошие результаты дает орошение спреем Эпиген 4–5 раз в сутки в течение 7–10 дней с первых дней заболевания. При сочетании с терапией ацикловиром внутрь отмечается уменьшение болевого синдрома.
После разрешения кожных высыпаний лечение проводят невропатологи до исчезновения неврологической симптоматики.
Таким образом, лечение опоясывающего лишая должно быть комплексным и включать как этиологические, так и патогенетические средства.
Литература
И. М. Шаков, кандидат медицинских наук
ГОУ ДПО РМАПО, Москва



