можно ли удалить селезенку полностью
Загадочный орган: зачем удаляют селезенку

Синтезирует лимфоциты — клетки, которые борются с возбудителями различных инфекционных болезней (вирусных и бактериальных);
Является своеобразным фильтром для патогенных микроорганизмов, так как вырабатывает защитные антитела против них;
Разрушает устаревшие тромбоциты и эритроциты, фрагменты которых затем поступают для дальнейшей утилизации в печень;
Селезенка — депо крови. В ней хранится треть всех тромбоцитов, которые при необходимости поступают в кровяное русло и участвуют в свертывании крови;
У плода в период внутриутробного развития в селезенке синтезируются все клетки крови, то есть она является органом гемопоэза. С момента рождения ведущую роль в этом берет на себя костный мозг, однако некоторые ученые приписывают селезенке гормональную регуляцию процесса костномозгового кроветворения.
Спленэктомия — операция, при которой врачи-хирурги полностью удаляют селезенку, перевязывают ее сосуды. Учитывая важность этого органа, операция должна проводиться по жизненным показаниям, доктора оценивают все «за» и «против» и идут на нее в том случае, когда ситуация не оставляет выбора.
Наиболее часто удалять селезенку приходится после проникающих ранений, разрыва — после сильного удара в живот. В этом случае ситуация экстренная, так как состояние угрожает жизни (селезенка содержит большое количество крови, и при разрыве она изливается в брюшную полость с развитием перитонита).
Помимо этого, проводятся и плановые операции, когда удаления селезенки требует определенное хроническое заболевание — тяжелые болезни крови, новообразования, абсцесс или туберкулезное поражение, перекрут ножки, инфаркт органа.
Можно ли удалить селезенку полностью
а) Показания для удаления селезенки:
— Плановые: опухоли селезенки, кисты селезенки, абсцессы селе зенки, первичный и вторичный гиперспленизм, наследственная анемия, идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа), лимфопролиферативные заболевания.
— Абсолютные показания: травмы 4-5 степени.
— Альтернативные операции: резекция, лапароскопическая спленэктомия.
в) Специфические риски, информированное согласие пациента:
— Геморрагический/гиповолемический шок
— Повреждение желудка (2% случаев)
— Повреждение поджелудочной железы, панкреатический свищ (менее 5% случаев)
— Повреждение толстой кишки
— Поддиафрагмапьный абсцесс (5-10% случаев)
— Послеоперационная восприимчивость к инфекции (сепсис 5% случаев
— Склонность к тромбозам
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
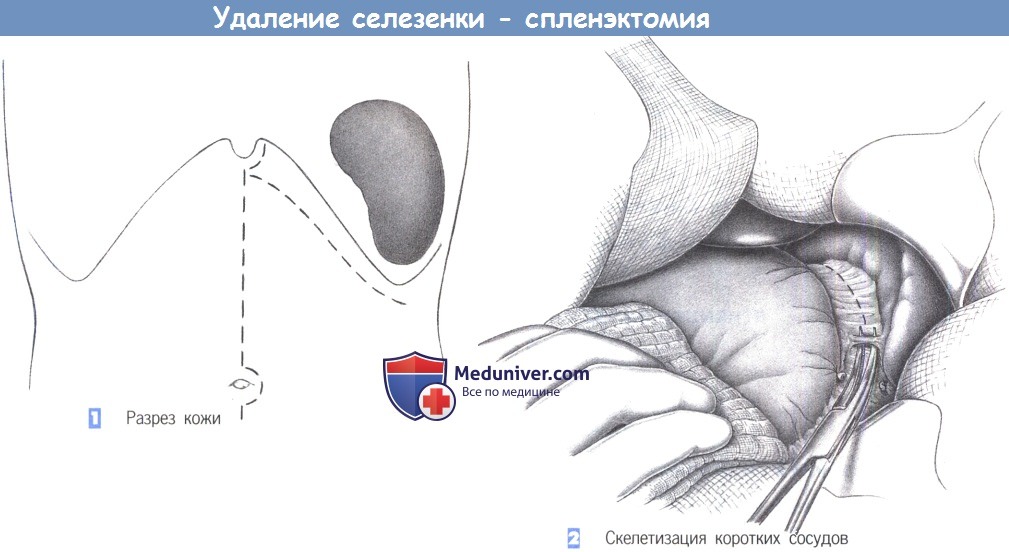
е) Оперативный доступ спленэктомии. Левый подреберный разрез, срединная лапаротомия в случае травмы.
ж) Этапы операции удаления селезенки:
— Разрез кожи
— Скелетизация коротких сосудов
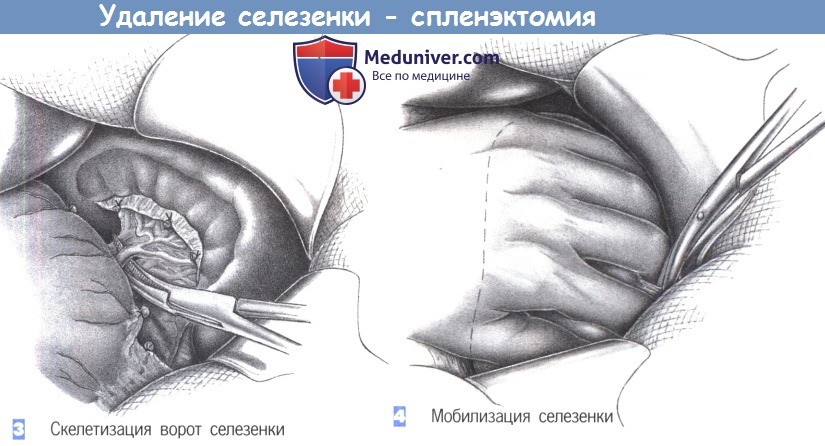
— Скелетизация ворот селезенки
— Мобилизация селезенки
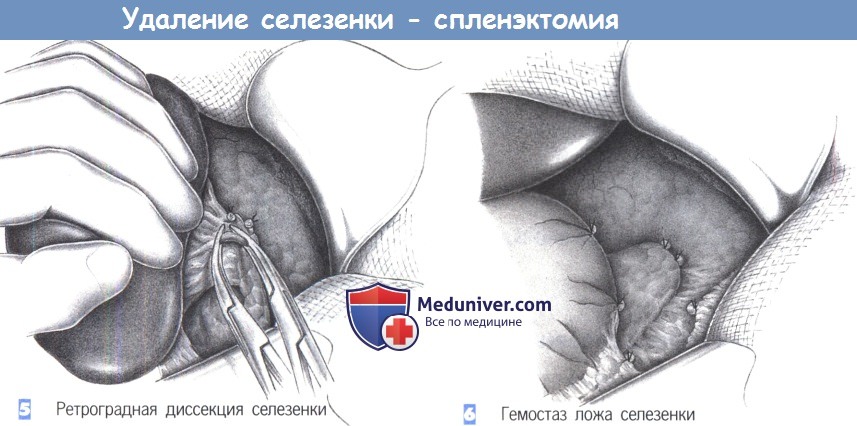
— Ретроградная диссекция селезенки
— Гемостаз ложа селезенки
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Помните о тесной связи между селезенкой и желудком (короткие желудочные артерии и вены), между воротами селезенки и хвостом поджелудочной железы, а также между нижним полюсом селезенки и левым изгибом ободочной кишки.
— Первичная перевязка селезеночной артерии облегчает диссекцию, особенно в случаях значительной спленомегалии.
— Приблизительно в 10% случаев имеются добавочные селезенки, расположенные особенно часто в области ворот основной селезенки, в желудочно-селезеночной, селезеночно-толстокишечной и селезеночно-почечной связках, около поджелудочной железы и почки, в сальнике и в брыжейке. При системных гематологических заболеваниях обязателен целенаправленный поиск и удаление добавочных селезенок.
— Попробуйте сохранить селезенку у детей в случаях, когда необходима ее полная мобилизация.
и) Меры при специфических осложнениях:
— Чтобы восстановить повреждение большой кривизны желудка, используйте отдельные вворачивающие швы.
— После операции часто возникает левосторонний плевральный выпот; пунктируйте, если его объем превышает 300 мл.
— При панкреатическом свище: выжидательная тактика и парентеральное питание, возможно введение соматостатина.
к) Послеоперационный уход после спленэктомии:
— Медицинский уход: удалите назогастральный зонд на 1-й день; удалите дренаж на 2-3-й день. Ультразвуковое исследование. Лабораторные исследования: предусмотрите определение уровня амилазы в отделяемом по дренажу; обычно отмечается умеренный послеоперационный лейкоцитоз; если имеется реактивный тромбоцитоз > 1000 г/л, назначьте ASA на короткий период времени; проведите пневмококковую иммунизацию спустя 2 недели после операции. Пероральная профилактика пенициллином в течение 1-2 лет (особенно для пациентов моложе 21 года).
— Возобновление питания: обеспечьте питье с 1-го дня, если хорошо переносится, быстро расширяйте диету.
— Физиотерапия: интенсивные дыхательные упражнения.
— Период нетрудоспособности: 1 неделя, в зависимости от общей ситуации.
л) Этапы и техника спленэктомии:
1. Разрез кожи
2. Скелетизация коротких сосудов
3. Скелетизация ворот селезенки
4. Мобилизация селезенки
5. Ретроградная диссекция селезенки
6. Гемостаз ложа селезенки
2. Скелетизация коротких сосудов. После полного обнажения селезенки пересекаются короткие сосуды между большой кривизной желудка и верхней частью ворот селезенки. Под эти сосуды подводится зажим Оверхольта, и они пересекаются между лигатурами с прошиванием. Эти сосуды часто очень хорошо выражены, особенно при варикозе дна желудка, и требуют тщательной перевязки и прошивания.
3. Скелетизация ворот селезенки. Селезенка получает свое кровоснабжение из сосудов, расположенных в воротах органа. Под эти сосуды, у места их отхождения от селезеночной артерии и вены возле конца хвоста поджелудочной железы, подводятся зажимы, и сосуды последовательно пересекаются между лигатурами с прошиванием. Чтобы предотвратить последующее развитие артериовенозного свища, следует избегать включения артерии и вены в одну лигатуру.
4. Мобилизация селезенки. После того как выполнена полная диссекция селезенки в области ее ножки, орган может быть поднят из своего ложа.
С этой целью необходимо разделить забрюшинные сращения селезенки с диафрагмой и забрюшинными тканями тупым и острым путем с помощью ножниц. Меньшие коллатерали к диафрагме и забрюшинному пространству, почечной капсуле и ободочной кишке коагулируются диатермией или перевязываются с прошиванием.
5. Ретроградная диссекция селезенки. Когда селезенка полностью мобилизована, ее можно отвести в кранио-медиальном направлении. Это позволяет увидеть последние из ретроградных сосудов, которые идут от хвоста поджелудочной железы к воротам селезенки. Они пересекаются между зажимами Оверхольта и перевязываются с прошиванием.
6. Гемостаз ложа селезенки. После выведения селезенки вперед и ее удаления, выполняется тщательный гемостаз ложа селезенки. Наиболее частыми источниками кровотечения являются сосуды, которыми пренебрегают в ходе диссекции большой кривизны, хвоста поджелудочной железы, почечной капсулы, а также застойные диафрагмальные вены. Хирург должен потратить определенное время, чтобы добиться полного гемостаза. Операцию завершает дренаж, устанавливаемый на 48 часов, послойное закрытие брюшной стенки и шов кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «Хирургия»
Беседовал руководитель департамента хирургии Национального Центра Хирургии, общий хирург Гиго Пичхаия.
Где находится селезенка в организме?
Селезенка расположена в левом подреберье. Вес селезенки взрослого человека 150-200 граммов, длина 12 см, ширина 7-8 см.
Почему увеличивается селезенка?
Увеличение селезенки называется спленомегалией. Такое состояние вызывают как патологические, так и непатологические причины.
Несколько факторов-риска, которые вызывают спленомегалию, увеличение селезенки:
Какими симптомами проявляется увеличение селезенки, спленомегалия
Следует отметить, что спленомегалия редко проявляется симптоматически, но наиболее распространенные симптомы, которыми характеризуется:
Кроме того, спленомегалия может сопровождаться такими симптомами, которые вызваны основным заболеванием.
Как обследует хирург селезенку, увеличена она или нет?
Установить спленомегалию (увеличение селезенки) можно при осмотре (пальпации), однако с целью определения размеров и происходящих в селезенке других патологических изменении, делается ультразвуковое исследование брюшной полости. Хирурги Национального Центра Хирургии также используют высокотехнологичные инструментальные исследования, например, компьютерную томографию брюшной полости и магнитно-резонансную томографию. Необходимость проведения этих исследовании зависит от того, каким заболеванием вызвана спленомегалия.
Иногда необходимы дополнительные обследования для определения причины увеличения селезенки, например:
Когда встает вопрос об удалении селезенки, спленэктомии?
Удаление селезенки на медицинском языке называется спленэктомией.
Вопрос о плановой спленэктомии, удалении селезенки во время спленомегалии (увеличении селезенки) встает тогда, когда увеличение селезенки вызывает ряд патологических изменений в крови, например, гематологические заболевания, патологии, вызванные давлением на органы брюшной полости, или когда спленомегалия не поддается лечению.
В Национальном Центре Хирургии успешно выполняется спленэктомия как открытым, так и лапароскопическим методом.
Что такое лапароскопия?
Практика показывает, что по сравнению с открытым методом, в случае проведения спленэктомии лапароскопическим методом, потеря крови гораздо меньше, пациент быстрее возвращается к активному образу жизни, кратковременным является пребывание в стационаре в послеоперационном периоде, меньше риск осложнения послеоперационной раны.
Жизнь без селезенки
Жизнь без селезенки возможна, хотя риск инфекционных заболеваний без селезенки значительно возрастает. Именно поэтому пациенты обязательно должны провести вакцинацию от менингококка, пневмококка и против гемофилис инфлюэнца как до спленэктомии, так и после ее удаления.
Адрес Национального Центра Хирургии: город Тбилиси, Дигоми, ул. Чачава №5
Телефон справочной службы Национального Центра Хирургии 577 119 119 или 2 02 25 25
По всем вопросам, с целью консультации, Вы можете связаться с руководителем департамента хирургии Национального Центра Хирургии, Гиго Пичхаия по номеру 596 26 92 92
Что будет если удалить селезенку и какие могут быть последствия
В данной статье речь пойдет о таком органе как селезенка. Селезенка — это непарный паренхиматозный орган брюшной полости, который находится в левом подреберье и относится к органам лимфатической системы. На ранних этапах внутриутробного развития, она выполняет кроветворную функцию, то есть отвечает за образование эритроцитов и лейкоцитов. Но к рождению малыша эту функцию берет на себя костный мозг, а селезенка продолжает продуцировать только лимфоциты и моноциты.
Селезенку не относят к жизненно важным органам и вопрос, что будет, если удалить селезенку, является вполне адекватным.Однако, данный орган выполняет множество важных функций, а именно:
Таким образом, селезенка принимает участие в обмене веществ, выполняет кроветворную, иммунную, фильтрационную функции, а также функцию резервуара крови.
Однако, в некоторых случаях возникает вопрос об удалении данного органа, поэтому важно знать, что будет, если удалить селезенку. Далее в статье расскажем более детально, когда необходимо удаление селезенки, последствия какого характера могут наблюдаться после данной манипуляции, какие виды оперативных вмешательств существуют, а также, как проходит восстановительный период после операции и необходима ли диета.
Можно ли жить без селезенки?

Как упоминалось выше, селезенка не принадлежит к жизненно важным органам. На ранних этапах эмбриогенеза она отвечает за продукцию кровяных клеток — эритроцитов и лейкоцитов. Однако, в дальнейшем эту функцию берет на себя костный мозг, а селезенка остается лишь резервуаром крови.
Поэтому не стоит беспокоиться вопросом, можно ли жить без селезенки!
Людей также интересует, как жить без селезенки после операции, меняется ли как-нибудь качество и стиль жизни? Не стоит забывать, что селезенка является все таки важным органом иммунной системы. Поэтому иммунитет после операции значительно снижается. В восстановительном периоде следует беречься от переохлаждений, по возможности не контактировать с больными на вирусную, или бактерийную инфекцию, поддерживать организм витаминами, минералами, общеукрепляющими средствами.
Удаление селезенки: причины почему может понадобиться операция
Спленэктомия, или удаление селезенки— операция, которая предусматривает полное удаление органа лапаротомическим, или лапароскопическим путем. Удаление селезенки (операция спленэктомия) проводиться преимущественно по экстренным показаниям — например, при разрыве, или повреждении органа. Кроме этого, могут быть показанием к спленэктомии (удаление селезенки) причины следующего характера:
Виды оперативных вмешательств для удаления селезенки
Операция на удаление селезенки носит название спленэктомии. Различают несколько видов операций на удаление селезенки:
Наиболее щадящая и безопасная операция на удаление селезенки — лапароскопия. Однако, она показана далеко не во всех случаях. Лапароскопия уместна, если размеры органа не превышают 11-20 см.
Кроме этого, различают экстренные и плановые операции по удалению селезенки. Экстренные проводятся при травмах селезенки, или ее разрыве, когда есть угроза жизни пациента, а плановые — при хронических заболеваниях.
Какие могут быть последствия удаления селезенки
Единственный выход в тех случаях, когда перестает нормально функционировать, или повреждена селезенка, — удаление.
Последствия данной операции могут быть различными, хотя, при соблюдении всех рекомендаций врача в послеоперационном периоде, они минимальны. В первую очередь последствия удаления селезенки связаны с нарушением работы иммунной системы, так как именно селезенка вырабатывает огромное количество лимфоцитов и антител. После операции по удалению селезенки усиленно начинают работать лимфатические узлы и другие органы иммунной системы, но для этого требуется время. Главные последствия после удаление селезенки — снижение иммунитета и реактивности организма. Вследствие этого, повышается риск заражения бактерийной инфекцией. Риск инфицирования максимален в первые 3 года после операции. Наиболее часто поражается кожа, легкие, в 7% случаев спленэктомии развивается сепсис.
Последствия удаления селезенки также могут включать нагноение швов, тромбоз печеночных вен, образование грыжи, воспалительные процессы поджелудочной железы, ателектаз легкого.
Особенности восстановления после операции по удалению селезенки
Восстановление после операции по удалению селезенки — длительный и сложный период, который требует от пациента строгого соблюдения всех рекомендаций врача. В первую очередь следует заняться профилактикой бактериальных инфекций, риск которых после операции по удалению селезенки очень высок. С этой целью назначаются антибиотики, витамины и минералы. Пациенту следует избегать людных мест, при возможности минимизировать контакт с больными, проводить дополнительные вакцинации. Также с осторожностью следует отправляться в путешествия и избегать стран, где распространена малярия, гепатит.
Восстановление после операции по удалению селезенки может занять 2-3 месяца и дольше. В определенный период времени после операции не рекомендуется выполнять тяжелые физические нагрузки, водить автомобиль и др. Особое значение имеет также диета!
Диета после удаления селезенки
Нужна ли диета после удаления селезенки? После такой операции, как удаление селезенки, диета более, чем необходима! Ведь после операции начинается перестройка организма, усиленно начинают работать не только лимфатические узлы, но и печень, желчный пузырь, поджелудочная железа.
Диета после удаления селезенки предусматривает стол №5 по Певзнеру.

Диета после удаления селезенки разрешает такие продукты, как овощные супы, крупы, нежирная говядина, птица, нежирная рыба, нежирное молоко и творог, тушеные, отварные, или сырые овощи, фрукты.
После операции строгую диету следует соблюдать около 6 месяцев с дальнейшим постепенным расширением меню.
Лапароскопическая спленэктомия
Рис. 1. Топографо-анатомические взаимоотношения селезенки, почки, поджелудочной железы.
Рис. 2. Топография желудочно-селезеночной связки.
Рис. 3. Топография селезеночно-почечной связки.
Рис. 4. Синтопия селезенки с органами забрюшинного пространства.
Рис 5. Варианты анатомического строения селезеночной артерии.
Рис. 6. Топография селезенки и хвоста поджелудочной железы.
Рис. 7. Места наиболее частого расположения добавочных селезенок.
Лапароскопическая спленэктомия является альтернативой открытой операции и при соответствующих мануальных навыках хирурга и достаточном материально-техническом обеспечении учреждения позволяет значительно снизить частоту интра- и послеоперационных осложнений, уменьшить послеоперационный койко-день и улучшить качество жизни больных.
Первая в мире лапароскопическая спленэктомия у девочки, страдающей тромбоцитопенической пурпурой, была проведена Delaitre B. в сентябре 1991 года. В России проф. К.В.Пучковым в марте 1995 года.
Топографическая анатомия селезенки
Селезенка представляет собой небольшой орган клиновидной формы, расположенный в верхнем квадранте живота, ограниченный спереди задней стенкой большой кривизны желудка, сзади – левой почкой, сверху – диафрагмой, снизу – селезеночным изгибом ободочной кишки (рис. 1).
Из крупных связок наиболее важна желудочно-селезеночная, в которой проходят короткие сосуды желудка и левые желудочно – сальниковые сосуды. Продолжением связки по большой кривизне, ниже селезенки, является уже желудочно-ободочный отдел большого сальника, в котором располагаются левые желудочно-сальниковые артерии. Латеральный отдел отдельно выделяется в селезеночно-сальниковую связку.
Вторая крупная связка селезенки – селезеночно-почечная. Она как бы окутывает селезеночные сосуды и хвост поджелудочной железы и образует задний листок желудочно-селезеночной связки. Верхняя часть данной структуры простирается выше почки и соединяет верхний полюс селезенки с диафрагмой (селезеночно-диафрагмальная связка).
Селезеночно-ободочная связка проходит от нижнего полюса селезенки к селезеночному изгибу.
Селезеночно-почечная, диафрагмально – ободочная (рис. 4) и селезеночно-диафрагмальная связки обычно лишены сосудов, поэтому их можно безбоязненно и без осложнений пересекать при мобилизации селезенки.
Строение селезеночной артерии отличается значительной вариабельностью (рис. 5).
Разнообразны варианты ее изгибов, мест отхождения панкреатических ветвей и типов конечного ветвления. В 90% случаев селезеночная артерия берет начало от чревного ствола. Затем, извиваясь, она идет над телом и хвостом поджелудочной железы вглубь, к задней париетальной брюшине сальниковой сумки.
Селезеночная артерия обеспечивает основное кровообращение тела и хвоста поджелудочной железы, отдавая к ним 4-5 ветвей, две из которых обычно являются доминантными.
Желудочно-селезеночные (короткие желудочные) сосуды начинаются от воротных ветвей селезеночной артерии, пересекают желудочную поверхность селезенки и достигают большой кривизны желудка. Самая высоко расположенная артерия проходит в узком отделе желудочно-селезеночной связки, далеко сзади за кардиальным отделом желудка.
Добавочные селезенки (рис. 7) встречаются у 10-30% индивидуумов и в большинстве случаев располагаются в местах, развивающихся из дорсального мезогастриума.
Наиболее эффективные методы обнаружения добавочных селезенок- компьютерная томография и радиоизотопное сканирование с использованием тромбоцитов меченных 111 In или 99 Тс. Интраоперационно поиск добавочных селезенок в первую очередь необходимо проводить в местах, где они локализуются чаще всего:
У 5-14% индивидуумов добавочные селезенки могут локализоваться и в других местах:
Показания к операции
Показания к спленэктомии можно разделить на две группы: хирургические и гематологические (таблица 1).
1. Повреждения селезенки открытые, закрытые (одно- и двухмоментные разрывы)
2. Абсцесс селезенки
3. Кисты селезенки (непаразитарные, паразитарные)
4. Опухоли селезенки (доброкачественные – гемангиомы, лимфангиомы, эндотелиомы, злокачественные – фибросаркомы, лимфосаркомы и т.п.)
5. Портальная гипертензия со спленомегалией и гиперспленизмом
1. ИТП (болезнь Верльгофа)
2. Апластическая анемия
3. Микросфероцитарная анемия (болезнь Минковского-Шоффара)
4. Приобретенные аутоиммунные гемолитические анемии
5. Полицитэмии (эритремии)
6. Хронический лейкоз
7. Неходжкинская лимфома
8. С целью диагностики и лечения лимфогранулематоза.
Для бесплатной пиьсменной консультации, с целью определения вида кисты селезенки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ брюшной полости, данные МСКТ селезенки с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Техника лапароскопической спленэктомии
Лапароскопическая спленэктомия является сложной и ответственной операцией. К ее выполнению необходимо приступать при наличии хорошо оборудованной операционной и достаточного мануального опыта работы под контролем эндовидеолапароскопа. Необходимо, чтобы оперирующий хирург имел опыт выполнения открытых спленэктомий.
Лапароскопическая спленэктомия технически легче выполнима у пациентов с нормальным размером органа или с умеренным его увеличением (до 11-20 см). Размеры селезенки, превышающие 30 см, а также висцеральное ожирение создают значительные технические трудности в идентификации и хирургической обработке анатомических структур ворот селезенки.
При выполнении лапароскопической спленэктомии наиболее предпочтительным является положение пациента на спине. После наложения пневмоперитонеума (пупок является местом инсуффляции и установки первого порта) головной конец стола приподнимаем на 20° и поворачиваем пациента на правую сторону под углом 20°. В результате изменения положения операционного стола облегчается доступ к воротам селезенки за счет медиальной дислокации внутренних органов.
Расположение операционной бригады зависит от установок клиники и индивидуальных особенностей оперирующего хирурга (рис. 8).
Лапароскопическую спленэктомию следует выполнять несколькими этапами. Сначала последовательно пересекается связочный аппарат селезенки, состоящий из 4 связок (желудочно-селезеночная, селезеночно-ободочная, селезеночно-почечная и селезеночно-диафрагмальная). Далее лигируются селезеночные сосуды и пересекается поджелудочно-селезеночная связка. В завершении операции препарат селезенки извлекается из брюшной полости.
Мобилизация желудочно-селезеночной связки начинается у нижнего полюса селезенки, лигируется и пересекается левая желудочно-сальниковая артерия.
Постепенно поднимаясь вверх, вскрывается полость сальниковой сумки и поэтапно пересекаются короткие желудочные сосуды. Как правило, их около 6, причем последняя (самая верхняя) проходит в очень узком участке желудочно-селезеночной связки (ширина не более 1 см), что создает значительные трудности при ее лигировании и пересечении. Вскрытие желудочно-селезеночной связки лучше всегда начинать с нижнего края, поскольку в этом месте связка наиболее широка, часто встречается бессосудистая зона и очень редко бывает облитерирована полость сальниковой сумки. Короткие желудочные сосуды пересекаются аппаратом LigaSure, 10 мм инструментом Atlas.
Далее аппаратом LigaSure пересекается ободочно-селезеночная связка, постоянно удерживая в поле зрения стенку толстой кишки.
Следующим этапом, путем тупой диссекции тканей, два инструмента проводятся между нижним полюсом селезенки и диафрагмально-ободочной связкой. При высоком ее расположении приходится частично ее пересекать, чтобы получить достаточный хирургический доступ к селезеночно-почечной связке, которая лежит сразу же кнутри от заднего края селезенки, располагаясь между поджелудочной железой и почечной фасцией. Левой рукой, мягким 5 мм зажимом селезенка отводится медиально, натягивая, таким образом, селезеночно-почечную связку и осторожно правой рукой монополярными ножницами проводится диссекция тканей между селезенкой и почечной фасцией (Герота). Этот этап является основным и самым сложным в мобилизации селезенки, поскольку позволяет освободить заднюю поверхность поджелудочно-селезеночной связки с проходящими в ней селезеночными артериями. Без выполнения этого этапа практически невозможно наложить на ножку селезенки бранши сшивающего аппарата или захватить в толще связки сосуды инструментом Atlas (LigaSure).
Для полного лигирования сосудистой ножки, как правило, достаточно 2-3 прошивания. Ни в одном случае нами не было отмечено кровотечения из линии швов. Следует отметить еще одно преимущество использования эндоскопических сшивающих аппаратов и системы «LigaSure» при работе в области ворот селезенки – ширина бранш инструментов составляет от 10 до 12 мм, что позволяет не травмировать хвост поджелудочной железы, одновременно осуществляя надежный гемостаз (рис. 9).
Последним этапом эндоножницами или инструментом Atlas (LigaSure) проводится пересечение селезеночно-диафрагмальной связки, которая является продолжением селезеночно-почечной связки и, как правило, не содержит сосудистых структур.
В ряде случаев, обычно при развитии периспленита, селезенка фиксирована спайками к диафрагме. Пересечение их с помощью аппарата «LigaSure» позволяет прецизионно выполнить данный этап (рис. 10).
Для безопасного извлечения из брюшной полости селезенки она помещается в плотный пластиковый контейнер. Для удобства расправления пакета и фиксации его нижней стенки к поясничной мышце внутрь последнего помещается трехлепестковый «Эндоретрактор» («Auto Suture»).
Края пластикового контейнера извлекаются через параумбиликальный доступ путем его расширения до 4 см. Селезенка фрагментировали и извлекали по частям.
Удаление из брюшной полости фрагментов селезенки является одним из принципиальных моментов оперативного вмешательства. С целью профилактики имплантации селезеночной ткани при гематологических заболеваниях и злокачественных опухолях необходимо все манипуляции с извлечением селезенки (морцеллирование, фрагментация, аспирация пульпы и пр.) проводить в прочном пластиковом контейнере. Мы наблюдали один случай имплантации селезеночной ткани в большой сальник у пациента с идиопатической тромбоцитопенической пурпурой, который был повторно оперирован нами через 1 год в связи с рецидивом заболевания.
Если оперативное вмешательство проводится по поводу травмы селезенки или ее кисты (есть гистологическое подтверждение доброкачественности процесса), необходимо, по нашему мнению, выполнять имплантацию ткани органа в большой сальник. Часть селезенки (примерно 100 мг) размельчают на кусочки до 5-10 мм и имплантируют в сформированный карман большого сальника. Эту процедуру можно выполнить как полностью лапароскопическим доступом, что более сложно, так и используя экстракорпоральную технику (после извлечения селезенки прядь большого сальника выводится на брюшную стенку через расширенный умбиликальный прокол, в него имплантируется ткань органа и поэтапно погружается в брюшную полость). Наш опыт и исследования ряда авторов убедительно доказывают эффективность такой процедуры. Отмечается приживление аутотрансплантированной ткани с формированием структурных элементов селезенки и достаточная функциональная активность спленоидов в 70% случаев. Противопоказанием является наличие гнойного процесса в брюшной полости и возраст пациентов старше 50 лет.
После извлечения селезенки и герметизации брюшной полости осуществляется ее промывание, при этом используется около 2 литров физиологического раствора.
Санация брюшной полости необходима по двум причинам, первая из которых– усиление после спленэктомии иммунодефицитного состояния вследствие нарушения регуляции деятельности и созревания Т- и В – клеток, угнетения первичного иммунного ответа, снижения уровня гамма-глобулинов и, как следствие, увеличение частоты развития гнойно-септических осложнений; вторая – повреждение капсулы органа при выполнении оперативного вмешательства неизбежно, что сопровождается попаданием в брюшную полость спленоцитов, не исключающих возможности имплантации и рецидива заболевания.
При использовании аппарата «LigaSure» страховой дренаж страховой дренаж в брюшной полости не оставляем.
У ряда гематологических больных отмечается исходная коагуло- и ангиопатия, анемия, что приводит к повышенной кровоточивости тканей во время вмешательства и в послеоперационном периоде, поэтому необходимо тщательно осуществлять гемостаз в зоне операции и ушивать послойно проколы брюшной стенки. Для этой цели мы используем иглы «Эндоклоуз» (Auto Suture).
Как неоднократно отмечалось выше, в своей работе для мобилизации связочного аппарата и обработки ножки селезенки, нами используется биполярный электрохирургический генератор «LigaSure», который позволяет повысить скорость и безопасность оперативного вмешательства и, по сравнению с аппаратной техникой, является более экономичным.
Таким образом, преимущества лапароскопической спленэктомии заключаются в комфортном послеоперационном периоде, снижении интра- и послеоперационных осложнений, сроков пребывания пациентов в стационаре, выраженном косметическом эффекте, что безусловно связано с меньшей инвазией оперативного вмешательства, более низким уровнем хирургического стресса и ранней активизацией больных.
Посмотреть видео операции лапароскоспической спленэктомии в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Лапароскопическая спленэктомия при беременности
Рис. 8. Расположение хирургической бригады при выполнении лапароскопической спленэктомии.
Рис. 9. Пересечение ножки селезенки при помощи инструмента Atlas аппарата «LigaSure».
Рис. 10. Пересечение висцеро-париетальных спаек с помощью аппарата «LigaSure».
В настоящее время выполняется достаточно широкий спектр лапароскопических операций при беременности: аппендэктомия, вмешательства на желчевыводящих путях, адреналэктомия, ликвидация кишечной непроходимости, операции на органах малого таза. Преимущества малоинвазивных видов оперативных вмешательств, в сравнении с традиционным методом, бесспорны. Минимальный риск развития послеоперационных грыж и невынашивания беременности, уменьшение лекарственной нагрузки на плод делают этот метод предпочтительным. Тем не менее следует отметить, что при большом сроке беременности увеличенная матка ограничивает объем свободной брюшной полости, затрудняя манипуляции инструментами.
Сообщения о выполнении лапароскопических спленэктомий при беременности появились в мировой литературе совсем недавно [15, 16].
Показаниями к оперативному вмешательству у обеих беременных пациенток явились заболевания крови. Учитывая меньшую инвазивность лапароскопических процедур, в сравнении с открытыми, и накопленный опыт выполнения подобных операций, оба вмешательства было решено произвести лапароскопически. Полученные результаты приведены ниже на примере одного из клинических случаев.
22.05.1997 г. под интубационным наркозом произведена операция – лапароскопическая спленэктомия. Интраоперационная кровопотеря составила 20-30 мл. В ходе операции перелито 440 мл одногруппной свежезамороженной плазмы. Длительность вмешательства составила 1ч 20 м.
Гистология №8883/88 от 28.05.97 г. – ткань селезенки со стертым рисунком строения, пропитанная плазмой, эритроцитами, с большим количеством зерен бурого пигмента.
Больная выписана в удовлетворительном состоянии на 5 сутки после операции. Осмотрена спустя 4 года – состояние удовлетворительное, показатели билирубина в пределах нормы. Беременность закончилась срочными родами естественным путем, ребенок здоров.