можно ли увидеть артрит на рентгене
Можно ли увидеть артрит на рентгене
1. Аббревиатура:
• Ревматоидный артрит (РА)
2. Определение:
• Хроническое прогрессирующее системное воспалительное заболевание с преимущественным поражением суставов
1. Общая характеристика:
• Лучший диагностический критерий:
о Исключительно эрозивные патологические изменения
о Остеопороз, нарушение соосности
• Локализация:
о Классическим является симметричное поражение:
— На ранней стадии поражение может быть односторонним
о Поражение на ранней стадии
— Пястно-фаланговые суставы (ПФС) или проксимальные межфаланговые суставы (ПМФС)
— Дистальный луче-локтевой сустав (ДЛЛС)
— Лучезапястный сустав (ЛЗ)
о Поражение на поздней стадии:
— Межзапястные суставы
о Дистальные межфаланговые (ДМФС) суставы и 1-й запястно-пястный сустав в патологический процесс не вовлекаются до самой поздней стадии
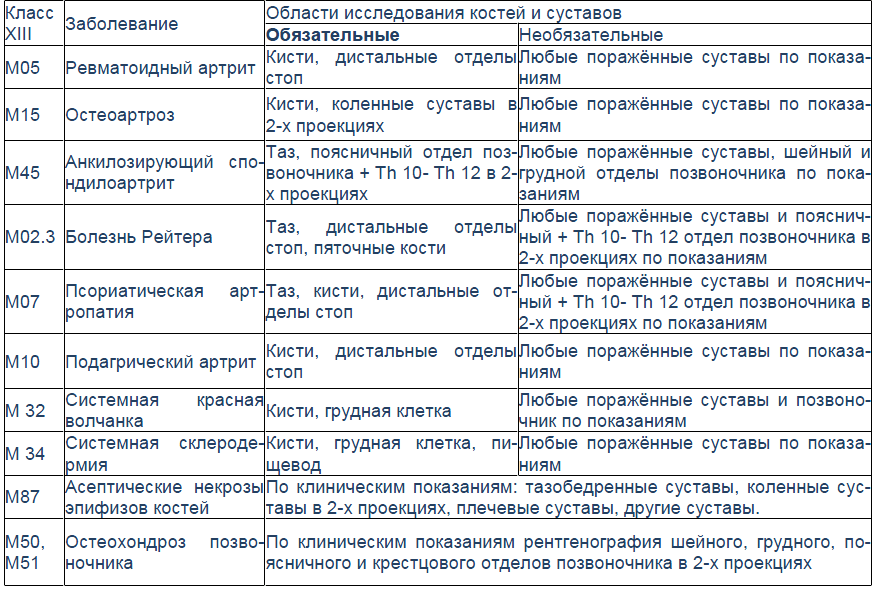
(Справа) МРТ, аксиальная проекция, режим Т2 с подавлением сигнала от жира: признаки теносиновита с сигналом высокой интенсивности, вокруг нормальных сухожилий сгибателей и разгибателей и в дистальном луче-локтевом суставе. Эрозии не визуализируются. Рентгенография не выявила патологических изменений. 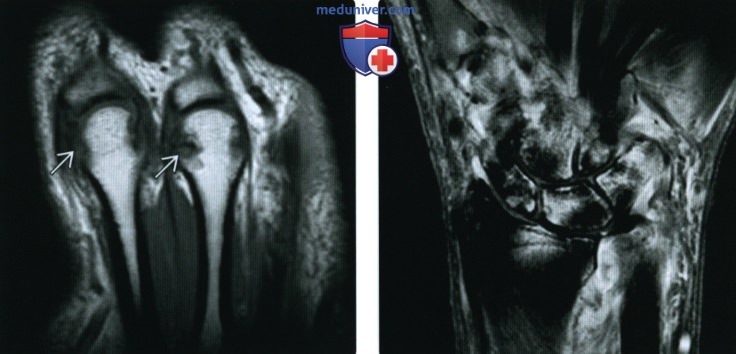
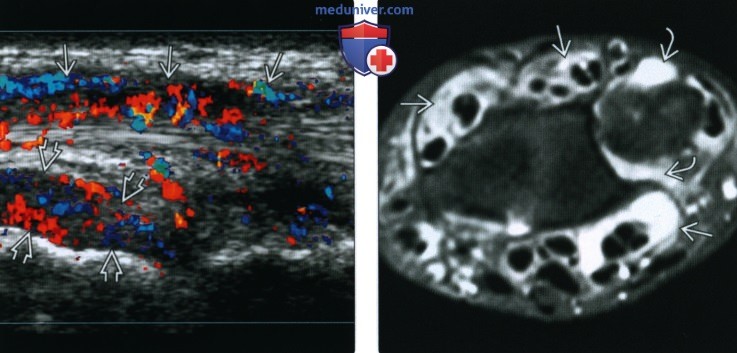
(Справа) МРТ, корональная проекция, режим Т2 с подавлением сигнала от жира: признаки поражения за пределами пястно-фаланговых суставов у того же пациента. Визуализируются похожие признаки образования выпота, а также краевых и субхондральных эрозий костей запястья, лучезапястного и дистального луче-локтевого суставов. Распространение и характер эрозивного процесса типичны для РА. 
(Справа) Рентгенография в ЗП проекции: юкстаартикулярная остеопения и сужение хряща в ПФС. Размытость кортикального слоя в области головок пястных костей имеет штрих-пунктирный характер, указывающий на ранние эрозивные изменения.
2. Рентгенография при ревматоидном артрите лучезапястного сустава и суставов кисти:
• Суставы кистей и стоп поражаются на ранней стадии; обращайте внимание на скрытые изменения
• Ключевым признаком вовлечения подлежащей кости может являться местный отек мягких тканей:
о Особенно в области ПФС, ПМФС суставов и шиловидного отростка локтевой кости
• Остеопороз:
о Ранняя стадия: юкстаартикулярный
о Поздняя стадия: диффузный
• Эрозии:
о Наиболее ранним признаком является размытость кортикального слоя, с последующим формированием штрих-пунктирного дефекта
о Как правило, раннее появление краевых эрозий в зоне кости, которая располагается внутри капсулы, но не покрыта хрящом:
— Эрозивное поражение оснований фаланг по типу «мышиного уха»
— Шиловидные отростки лучевой и локтевой костей
о Непосредственно субхондральные эрозии
о Тяжелая деструкция костных структур на поздней стадии заболевания:
— Возможно деформация фаланг в виде «карандаша в стакане»
— Могут поражаться кости дистального локтевого ряда или проксимального ряда запястья
• Деструкция хряща:
о При первичной рентгенографии может выявляться расширение суставного пространства, обусловленное выпотом
о Наблюдается общее истончение хряща
• Субхондральные кисты, часто встречающиеся при РА, не являются специфичными
• Может визуализироваться разрастание шиловидного отростка локтевой кости по типу «шапочки»-это единственная область продуктивного изменения при РА
• Нарушение соосности вследствие разрушения связок/сухожилий:
о Запястье:
— Локтевое смещение (локтевой подвывих запястья, при этом полулунная кость в основном сочленяется с локтевой)
— Ладонный подвывих запястья относительно лучевой кости
— Ладьевидно-полулунная диссоциация
— Сгибательная или разгибательная нестабильность промежуточного сегмента запястья
о Пальцы:
— Локтевая девиация в ПФС, ладонный подвывих в ПФС
— Палец «автостопщика»
— Деформация в виде бутоньерки (избыточное сгибание в ПМФС, переразгибание в ДМФС) и по типу лебединой шеи (переразгибание в ПМФС и избыточное сгибание в ДМФС)
3. КТ при ревматоидном артрите лучезапястного сустава и суставов кисти:
• Повторяет рентгенологические признаки; применяется редко, за исключением послеоперационного контроля
5. УЗИ при ревматоидном артрите лучезапястного сустава и суставов кисти:
• Лучший метод для раннего выявления выпота в малых суставах
• Теносиновиты: гиперэхогенность
• Разрыв сухожилий: непосредственная визуализация
• Цветовое допплеровское картирование: позволяет оценить гиперваскуляризацию
• Ревматоидные узелки: гомогенные гипоэхогенные образования
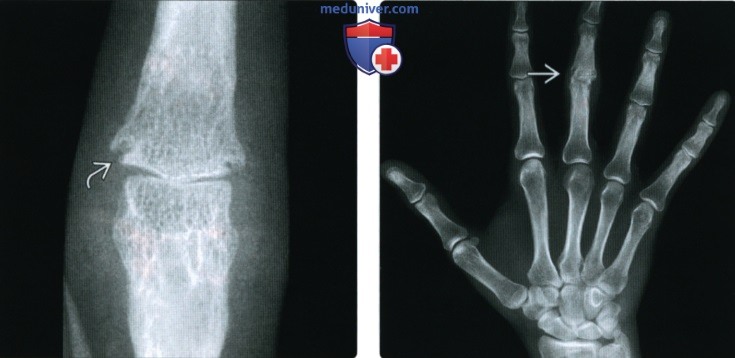
(Справа) Рентгенография в ЗП проекции: нормальная плотность костной ткани у пациента с ранней стадией РА. Единственным пораженным суставом является проксимальный межфаланговый сустав В, где визуализируются эрозии и значительное повреждение хряща. Примите во внимание, что на ранней стадии РА эрозивный процесс может поражать ПМФС с той же вероятностью, что и ПФС. 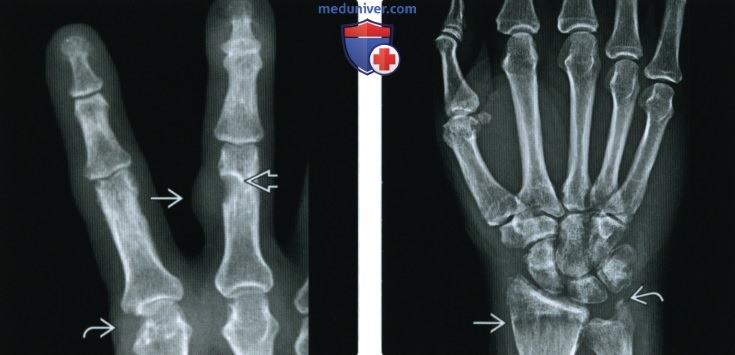
(Справа) Рентгенография в ЗП проекции: признаки выраженной, быстроразвивающейся лентовидной остеопении в дистальном отделе лучевой кости у мужчины 48 лет, а также отека мягких тканей и вероятной эрозия шиловидного отростка локтевой кости. 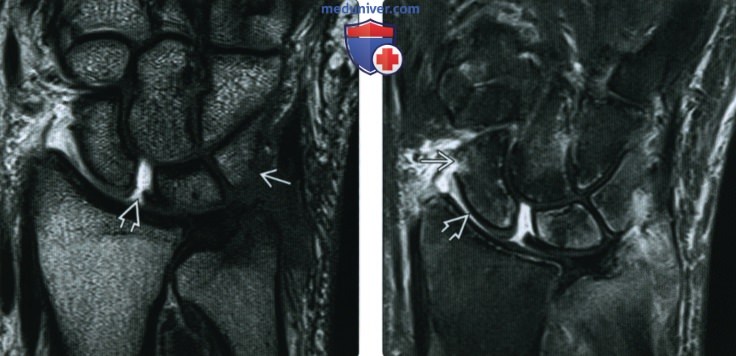
(Справа) МРТ, корональная плоскость, режим Т2 с подавлением сигнала от жира: подтверждается наличие эрозий шиловидного отростка локтевой кости и трехгранной кости у этого же пациента. Кроме того визуализирует еще одна эрозия ладьевидной кости В. Обратите внимание на умеренное истончение хряща в луче-ладьевидном суставе, в то время как остальной хрящ выглядит нормальным. Эрозии у данного пациента более выражены, чем можно было предположить по результатам рентгенографии.
в) Дифференциальная диагностика ревматоидного артрита лучезапястного сустава и суставов кисти:
1. Системная красная волчанка:
• Деформации аналогичного характера, но редуцируемые
• Отсутствие эрозий до поздней стадии заболевания; рельефный теносиновит
2. Эрозивный остеоартроз:
• Эрозивный, однако распространение аналогично остеоартрозу:
о ДМФС>ПМФС; 1-й запястно-пястный сустав, ладьевидно-трапециевидно-трапециевый сустав
3. Псориатический артрит:
• В начале может быть исключительно эрозивным
• Преимущественно поражает ДМФС, но может затрагивать и другие суставы
• Поражение суставов запястья непредсказуемо
• Могут иметь место признаки периостита (рыхлая периостальная реакция по ходу диафизов или в основаниях пальцев)
• Динамическое контрастирование способствует дифференцировке псориатического артрита от РА в интервале 15 минут
4. Гиперпаратиреоидизм:
• Субхондральная резорбция концевых фаланг или костей запястья может коллабировать и симулировать эрозии
• Другие признаки гиперпаратиреоидизма: субхондральная резорбция, резорбция кончиков дистальных фаланг, кальциноз сосудов
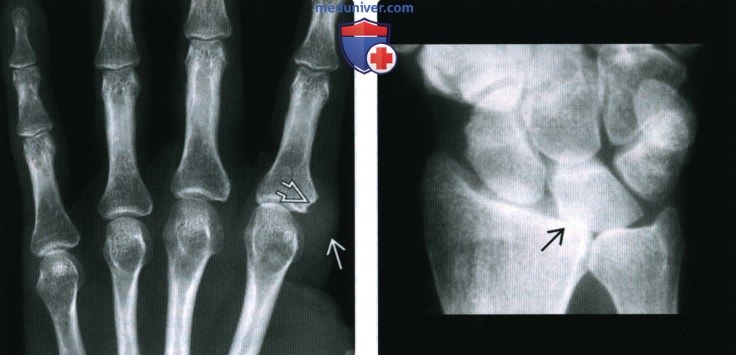
(Справа) Рентгенография в ЗП проекции: сужение лучезапястного сустава, а также локтевое смещение запястья у пациента с ранней стадией РА. Обратите внимание на то, что большая часть полулунной кости перекрывает локтевую кость, что подтверждает смещение. 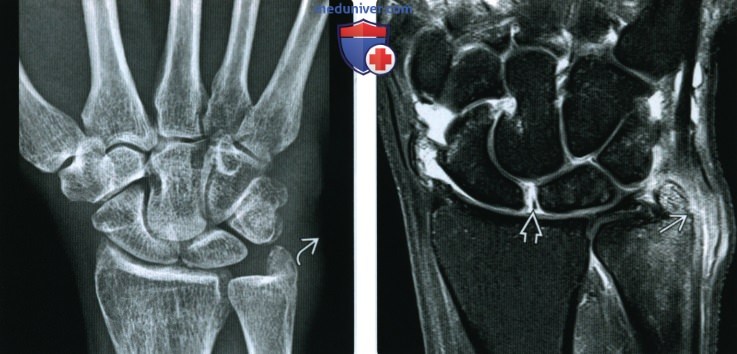
(Справа) Непрямая МР-артрография, режим Т2, с контрастным усилением, с подавлением сигнала от жира: признаки синовита с локтевой стороны и небольшой эрозии шиловидного отростка локтевой кости с выраженным отеком у того же пациента. Также определяется разрыв ладьевидно-полулунной связки. 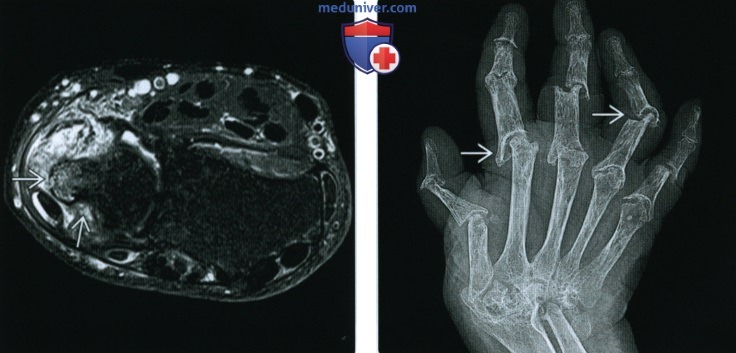
(Справа) Рентгенография в ЗП проекции: признаки выраженной остеопении и мутилирующего артрита. Эрозивный процесс выражен настолько, что отмечаются множественные деформации по типу «карандаша в стакане». Несмотря на то, что мутилирующий артрит является характерным признаком псориатического артрита, он также встречается при любых тяжелых воспалительных артропатиях, включая РА.
1. Общая характеристика:
• Этиология:
о Этиология неизвестна
о Предполагается патофизиологическая связь со стойким иммунным ответом генетически восприимчивого хозяина к некоторому неизвестному антигену
• Генетика:
о Генетическая предрасположенность:
— Конкордантность в парах монозиготных близнецов (25%)
— Частота возникновения РА у родственников первой степени родства в 4-е раза выше, чем у людей в общей популяции
о Маловероятно, что у членов семьи пациента будут выявлены аналогичные патологические изменения
2. Макроскопические и хирургические особенности:
• Синовиальная оболочка гипертрофирована, отечна
• Отечность суставов, эрозии костей, деструкция хряща
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Симметричный полиартрит, с преимущественным поражением мелких суставов кистей и стоп:
— Поражение на ранней стадии может быть асимметричным или моноартикулярным
о Общие симптомы: утомляемость, субфебрилитет
о Обычно развиваются в течение недель или месяцев; иногда скоротечное течение болезни
• Другие признаки/симптомы:
о Деформации лучезапястных суставов и кистей рук:
— Локтевое смещение запястья
— Ладьевидно-полулунная диссоциация; карпальная нестабильность
— Ладонный подвывих и локтевая девиация ПФС
— Деформации по типу «бутоньерки», «лебединой шеи», «пальца автостопщика»
2. Демография:
• Возраст:
о Пик начала заболевания приходится на 4-5 десятилетия
• Пол:
о Ж>М (3:1)
• Эпидемиология:
о РА: 1% в мире:
— 5% в некоторых популяциях коренных американцев
о У 80% пациентов с РА поражаются суставы запястья
о У 85% пациентов с РА поражаются ПФС
о У 75% пациентов с РА поражаются ПМФС
3. Течение и прогноз:
• При интенсивной комбинированной терапии рецептурными препаратами может наступать ремиссия
• При устойчивости к терапии отмечается прогрессирование эрозивного процесса и разрушения связок и сухожилий:
о Прогрессирующие болевой синдром и нарушение функции
4. Лечение:
• Как правило, комбинированное, направленное на облегчение болевого синдрома и незамедлительная нарастающая терапия для подавления заболевания до разрушения суставов:
о Биологические препараты: ингибиторы фактора некроза опухоли альфа, антиинтерлейкин-1:
— Установлена роль цитокинов (особенно фактора некроза опухоли альфа и интерлейкина-1) в патофизиологии РА
• Хирургическое лечение:
о Синовэктомия, теносиновэктомия
о Запястье:
— Резекция дистального конца локтевой кости
— Проксиамльная карпэктомия
— Артродез (обычно с использованием тыльной лучевой пластины через ладьевидную, полулунную и головчатую кости к 3-й пястной)
— Карпальная артропластика; может оказаться несостоятельной и осложниться массивным остеолизисом
о ПФС, ПМФС:
— Артродез, часто межфаланговых суставов первого и других пальцев
— Артропластика: часто развиваются осложнения:
Перелом конструкции или пальца
Массивный остеолизис и синовит
е) Диагностическая памятка:
1. Следует учесть:
• Наиболее ранние проявления РА могут быть монооссальными или асимметричными:
о Необходимо дифференцировать с септическим артритом
2. Советы по интерпретации изображений:
• Учитывайте зоны местного отека мягких тканей для выявления слабо различимых костных признаков на рентгенограмме
• Обращайте внимание на размытость кортикального слоя и штрих-пунктирный характер его изменения как на ранние рентгенологические признаки эрозивного процесса
ж) Список использованной литературы:
1. Navalho М et al: Bilateral MR imaging of the hand and wrist in early and very early inflammatory arthritis: tenosynovitis is associated with progression to rheumatoid arthritis. Radiology. 264(3):823-33, 2012
2. Boyesen P et al: Prediction of MRI erosive progression: a comparison of modern imaging modalities in early rheumatoid arthritis patients. Ann Rheum Dis. 70(1):176-9, 2011
3. Rowbotham EL et al: Rheumatoid arthritis: ultrasound versus MRI. AJR Am J Roentgenol. 197(3):541-6, 2011
Редактор: Искандер Милевски. Дата публикации: 9.4.2021
Мнение ревматолога о рентгенодиагностике суставных болезней
Актуальные вопросы рентгенологической диагностики болезней суставов. Взгляд ревматолога
Наиболее часто встречаемые ошибки, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях. Часто встречаемые рентгенологические признаки поражения суставов и их интерпретации. Анализ опыта работы на консультативном ревматологическом приеме в областной клинической больнице.

Общие сведения
В подавляющем большинстве случаев после анализа жалоб, анамнеза и данных осмотра больному поставлен тот или иной предварительный диагноз заболевания суставов и позвоночника. Однако, в последующем, он нуждается в подтверждении диагноза с помощью дополнительных методов исследования: инструментальных, лабораторных, реже морфологических. Золотым стандартом диагностики суставной патологии остается рентгенологическое исследование. Рентгенография представляет собой важный инструмент не только для диагностики того или иного артрита или артроза, но и для оценки прогрессирования заболевания и эффективности терапии.
Значительной части из обратившихся в областную больницу больных рентгенографическое исследование уже было проведено в лечебных учреждениях районов области и требовало интерпретации в условиях областной больницы. Необходимо отметить, что врачи терапевтической практики нередко руководствуются описательными составляющими рентгеновских снимков (протоколами), предоставляемыми им рентгенологами, и самостоятельно не оценивают те или иные рентгенологические изменения.
И хорошо, если эти протоколы готовит рентгенолог, подготовленный по вопросам артрологии и вертебрологии, но, исходя из собственного клинического опыта, зачастую в описании рентгенограмм рентгенологи не детализируют тех специфических изменений, которые позволяют ревматологу или терапевту провести дифференциальную диагностику изменений в суставах. В заключении рентгенолога достаточно частой является формулировка «признаки артрозаартрита», однако, для каждого вида артритов согласно данным литературы можно выделить свои специфичные признаки, позволяющие определить его нозологическую принадлежность.
Поэтому в данной статье хотелось бы остановиться на наиболее часто встречаемых ошибках, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях и некоторых наиболее важных и часто встречаемых рентгенологических признаках поражения суставов и их интерпретации.
Самые частые ошибки рентгенолога
Анализируя опыт работы на консультативном ревматологическом приеме в областной клинической больнице, среди наиболее часто встречаемых ошибок при использовании рентгеновского метода диагностики хотелось бы выделить следующие:
Первым этапом рентгенологического обследования для врача общей практики должен бытьправильный выбор области исследования для ее проведения, а именно такой, рентгенологические изменения в которой наиболее информативны для диагностики того или иного заболевания.
К примеру, при повторных атаках подагрического артрита клиническая симптоматика в виде боли и отечности может быть наиболее выражена в голеностопных суставах, а плюсне-фаланговые суставы могут оставаться интактными, и частой ошибкой является проведение больному рентгенографии голеностопных суставов, которая в данной ситуации малоинформативна. Аналогичная тактика и в ситуации с подозрением на реактивный спондилоартрит или периферическую форму анкилозирующего спондилоартрита с поражением голеностопных суставов. Патогномоничные рентгенологические изменения необходимо выявлять в крестцово-подвздошных сочленениях и позвоночном столбе, а рентгенологических изменений в периферических суставах, особенно в начальной стадии болезни, может не быть.
Нужно отметить, что в целом проведение рентгенографии голеностопных суставов из-за ее крайне низкой информативности нужно проводить редко и по строгим показаниям в случаях изолированного поражения одного голеностопного сустава и подозрении на специфическую (туберкулезную, гонококковую) природу артрита. Этот дефект влечет за собой необоснованную лучевую нагрузку и дополнительные материальные затраты для больного при проведении повторных необходимых для уточнения диагноза исследований.
Чтобы помочь врачу терапевту правильно определиться с выбором зоны исследования, в качестве примера может помочь следующая таблица (Смирнов А.В., 2005 г.).
Таблица
Необходимый минимум рентгенологических обследований при ревматических болезнях
Зона обследования
Также хотелось обратить внимание на неправильно выбираемую зону обследования. Например, зачастую при наличии односторонних клинических изменений в одном пястно-фаланговом или плюсне-фаланговом суставе врачи ограничиваются рентгенографией исключительно этой области. Однако, именно характер патологических изменений в обеих кистях, их локализация и распространённость, анализ того какие группы суставов изменяются в самом начале заболевания должны обязательно учитываться при оценке рентгенограмм для того, чтобы правильно интерпретировать полученные данные и провести дифференциальный диагноз между различными ревматическими заболеваниями. Поэтому в ревматологической практике для уточнения диагноза необходимо проводить по показаниям либо прямую сравнительную рентгенограмму кистей с захватом лучезапястных суставов либо прямую сравнительную рентгенограмму стоп.
Исходя из нашего опыта, результаты рентгенографии нередко могут зависеть от техники и правильного позиционирования объекта съемки. В настоящее время требованием всех протоколов исследований является соблюдение максимально унифицированных условий проведения рентгенограмм кистей и стоп. Так для общей оценки поражения суставов необходимо снимать обе кисти или стопы на одной пленке, обязателен захват лучезапястного сустава. Требования к расположению пациента при рентгенографии кистей и стоп изложены в соответствующих руководствах по рентгенологии. Врачу общей практики при направлении к рентгенологу обязательно необходимо указывать, что больной направляется на сравнительную рентгенограмму кистей в прямой проекции с захватом лучезапястных суставов или на прямую сравнительную рентгенограмму стоп.
Наконец важным моментом является трактовка полученных результатов. О наиболее часто встречающихся в практике терапевта суставных синдромах и наиболее характерных рентгенологических изменениях, присущих им, в продолжении данной статьи.
Рентген мелких суставных кистей
Наиболее информативным и обязательным практически при всех проявлениях суставного синдрома является проведение рентгенологического обследования мелких суставов кистей и стоп, поэтому хотелось бы остановиться на патогномоничных изменениях, характерных для того иного проявления артрита, происходящих именно в кистях или стопах.
Для подагрического артрита характерно преимущественное поражение дистальных отделов стоп с преобладанием изменений в области I плюсне-фаланговых сочленений, реже изменения выявляются в мелких суставах кистей. При остром подагрическом артрите рентгенологические изменения, как правило, отсутствуют. Поэтому речь идет об изменениях, характеризующих хроническую стадию болезни. Типичным для хронического подагрического артрита является обнаружение узловых образований (тофусов) в костях в виде кистовидных просветлений и участков повышения плотности мягких тканей в области фаланг пальцев кистей и стоп. Деструкция костной ткани в виде эрозий, часто выявляемая при хроническом течении подагры, локализуется в основном на краях эпифизов костей и в дальнейшем распространяется на центральные отделы суставов.
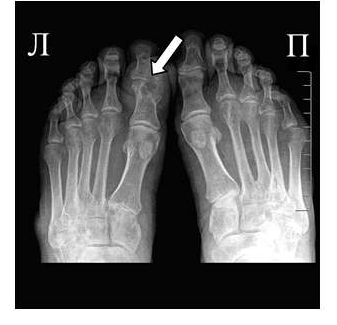
Эрозии при подагрическом артрите имеют округлую или овальную форму, часто со склеротическим ободком. Склеротический ободок вокруг внутрисуставного тофуса создает типичный для подагрического артрита симптом «пробойника» (см. рис. 1).
В отличие от ревматоидного артрита и полиостеоартроза ширина суставной щели при подагре обычно сохраняется в норме даже в поздних стадиях заболевания. Также для хронической стадии, в отличие от ревматоидного артрита, не характерен остеопороз. Таким образом, I плюснефаланговый сустав наиболее характерная локализация при подагрическом артрите.
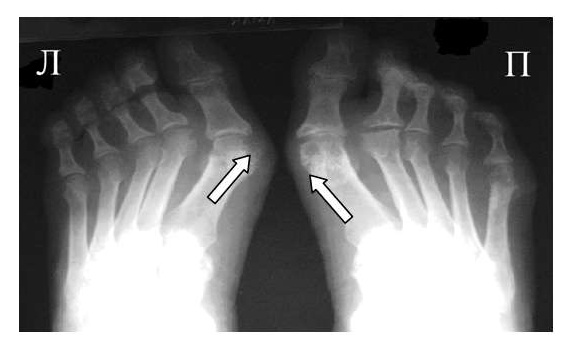
Эрозии часто обнаруживаются в верхней и медиальной части плюсневой головки и часто в сочетании с вальгусной девиацией суставов. Типичным является асимметричность изменений (рис. 2).
Одним из главных отличительных признаков ревматоидного артрита (РА) от других заболеваний является симметричность изменений мелких суставах кистей и стоп, которые становятся суставами-«мишенями» в первую очередь и поэтому именно эти области изучаются для определения стадии заболевания. Наиболее часто используемой в повседневной практике рентгенологической классификацией является деление ревматоидного артрита на стадии по Steinbrocker в различных модификациях.
Основные симптомы
Основными рентгенологическими симптомами РА являются следующие: остеопороз, кистовидные просветления костной ткани (кисты), сужение суставной щели, эрозии суставов, костные анкилозы, деформации костей, остеолиз, вывихи, подвывихи и сгибательные контрактуры суставов. Рентгенологическая диагностика развернутых стадий РА, исходя из нашей практики, как правило, затруднений не вызывают.
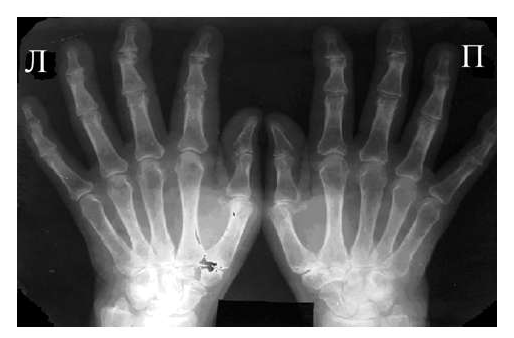
Большинство ошибок встречаются при начальных стадиях, особенно при начале РА в пожилом возрасте и сочетании его с остеоартрозом (см. рис. 3). В этом случае для подтверждения диагноза РА и предупреждению случаев его гипердиагностики служит выявление симметричных эрозий в типичных для ревматоидного артрита суставах (запястья, плюснефаланговые, пястно-фаланговые).
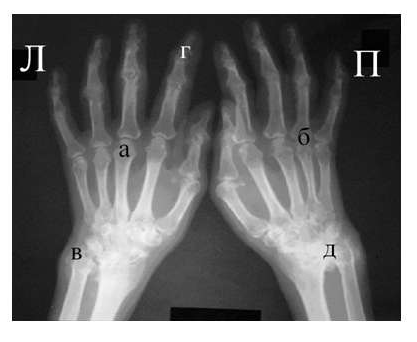
Необходимо также помнить, что, как правило, при РА эрозии не предшествуют околосуставному остеопорозу, кистам и сужению суставных щелей. Имеет место последовательность развития стадий РА (см. рис. 4), в отличие от эрозивных артритов другого генеза (псориатического, серонегативного)
Костные анкилозы выявляются только в суставах запястий и во 2-5-м запястно-пястном суставах, редко в лучезапястных и суставах предплюсны. Никогда анкилозы не формируются в межфаланговых суставах кистей и стоп, в первых запястно-пястных и плюснефаланговых суставах. Анализируя сроки появления основных рентгенологических проявлений наиболее типичным по нашим данным и по данным других авторов [LandeweR.] является появление первых симптомов РА (околосуставного остеопороза и кистовидных просветлений) через несколько месяцев (до года) от начала заболевания, эрозии выявляют на 2-3 год от начала заболевания.
Какое значение для врача клинициста имеет скорость рентгенологической прогрессии у конкретного пациента? Выраженность деструкции в мелких суставах кистей и стоп является наиболее объективным маркером прогрессирования РА и/или недостаточной эффективности терапии, а появление эрозий в мелких суставах конечностей в первый год заболевания является предиктором неблагоприятного варианта развития болезни. Связь между скоростью нарастания деструкции и выраженностью и стойкостью воспалительной активности РА показана во многих исследованиях. Необходимо отметить, что у конкретного больного динамика рентгенологических изменений представляет собой не линейный процесс, а включает в себя эпизоды замедления и ускорения, связанные в том числе, и с активностью заболевания.
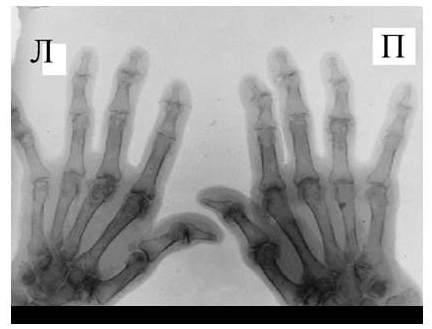
Для псориатического артрита, также поражающего мелкие суставы кистей, отличительным признаком от РА является отсутствие стадийности, поражение суставов, как правило, несимметрично, частые проявления артрита без околосуставного остеопороза, являющегося патогномоничным для РА. Изолированное поражение дистальных межфаланговых суставов кистей при отсутствии изменений в других мелких суставах кистей, осевое поражение 3-х суставов одного пальца.

При развернутой картине болезни деструкция концевых фаланг (акроостеолиз) и чашеобразная деформация проксимальной части фаланг пальцев кистей вместе с концевым сужением дистальных эпифизов симптом «карандаш в колпачке» (рис. 5), множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов (мутилирующий артрит).
Часто при псориазе рентгенологические проявления в мелких суставах кистей и стоп сочетаются с воспалительными изменениями крестцово-подвздошных сочленений сакроилиитами, обычно двусторонними асимметричными или односторонними.
Среди обязательных диагностических критериев для верификации остеоартроза необходимо выделить сужение суставной щели, наличие остеофитов и субхондрального остеосклероза, вспомогательными являются кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей (рис. 6), подвывихи и вывихи суставов, синовиты и обызвествленные хондромы.
Оценка рентгенологических стадий остеоартроза проводится по критериям, предложенным J.Kellgren, J. Lawrence в 1957 году.
Для серонегативных спондилоартритов более типичным является наличие эрозий суставных поверхностей в дистальных отделах стоп.
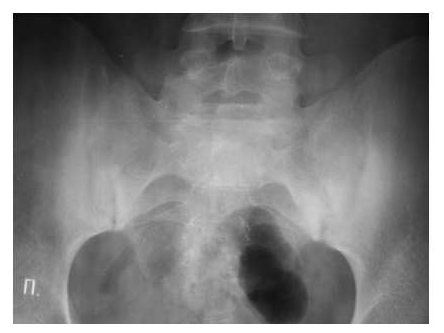
Околосуставной остеопороз в отличие от РА выявляется только в острую стадию артрита. Одна из основных локализаций, где развиваются костные пролиферации – это краевые отделы крестца и подвздошных костей (рис. 7).
Наиболее частыми проявлениями болезни Рейтера являются асимметричные артриты проксимальных межфаланговых суставов кистей (чаще 1 пальца), плюснефаланговых и проксимальных межфаланговых суставов, в отличие от псориатического артрита, поражающего дистальные межфаланговые суставы. Изолированные выраженные изменения в межфаланговом суставе 1-го пальца стопы предполагают в первую очередь диагноз реактивного спондилоартрита (болезни Рейтера) или псориатического артрита. Поражения пяточных костей обнаруживаются у 25-50%. Ахиллобурсит с наличием жидкости в слизистой сумке проявляется на боковой рентгенограмме пяточной кости затемнением, расположенным между верхней частью пяточной кости и ахилловым сухожилием. Таким образом, для диагностики и дифференциальной диагностики артритов принципиальное значение имеет раннее выявление патологических изменений в костях (кисты, эрозии). Выбор зоны для первичного обследования должен быть индивидуален, но рентгенография кистей или стоп является наиболее обоснованной, потому что позволяет наиболее рано и достоверно отличить изменения, характерные для того или иного заболевания суставов.