нарушен сердечный ритм что делать
Аритмия: причины, симптомы, лечение у детей и взрослых
Аритмия – нарушение ритма сердечных сокращений – ассоциируется с заболеваниями сердца, однако наблюдается при инфекционных, эндокринологических, неврологических заболеваниях, травмах, а также может встречаться у практически здоровых людей.
Обычно аритмии регистрируют у взрослых, причем старение населения позволяет предположить увеличение распространенности нарушений сердечного ритма. Зачастую аритмии протекают бессимптомно и чаще регистрируются при холтеровском мониторировании, чем при однократном снятии ЭКГ.
Виды и причины аритмий
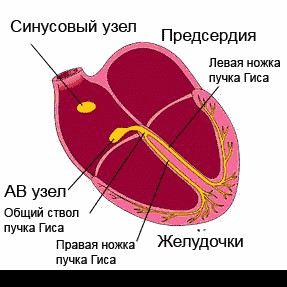
Нормальный сердечный ритм называется синусовым. Он определяется автономной проводящей системой сердца. Существуют несколько центров, инициирующих импульсы электрической активности: в норме основное значение имеет синусовый узел (главный водитель ритма), меньшей активностью обладает атриовентрикулярное соединение (второй водитель ритма), наиболее слабые и разрозненные импульсы формируются в пучках Гиса и волокнах Пуркинье.
Аритмии бывают номотропными и гетеротропными, периодическими или постоянными, связанными с патологическим возбуждением клеток миокарда. Номотропными называются нарушения функции синусового узла, который, однако, остается главным водителем ритма (синусовая аритмия). Синусовые брадикардия и тахикардия вызваны изменениями скорости возникновения импульса при нормальной работе синусового узла.
Синусовая брадикардия – урежение частоты сердечных сокращений – как показывает статистика, развивается преимущественно у мужчин. В ее патогенезе значение имеет гипертонус блуждающего нерва при таких состояниях, как повышение внутричерепного давления, новообразования, ушиб или сотрясение головного мозга, менингит и энцефалит, геморрагический инсульт; рефлекторно гипертонус нерва может развиться и привести к аритмии – при спазмах почечного, желудочного, кишечного, желчного происхождения.
Повышается активность парасимпатической нервной системы при гипоксии и ишемии миокарда, воздействии хинина, дигиталиса, морфия, повышении уровня билирубина и желчных кислот.
Синусовая аритмия – генерирование импульсов синусовым узлом с различной регулярностью – происходит при попеременном повышении влияния симпатической и парасимпатической нервных систем. Причинами синусовой аритмии считают изменения содержания в крови кислорода и углекислого газа, желчных кислот, лактата, некоторых лекарств, кровоизлияние в сердечную мышцу и травма сердца.
Гетеротопные аритмии связаны с несостоятельностью главного водителя ритма или нарушением их проведения от синусового узла и ниже. В этом случае его функции берут на себя нижние отделы проводящей системы, генерируя замещающие ритмы.
Ритм сердечных сокращений нарушается при изменении возбуждения клеток миокарда. Причинами таких нарушений являются: ИБС; нарушения водно-солевого баланса; гипоксии; хронические интоксикации; травмы груди, сердца, головного мозга; холецистит, мочекаменная болезнь. Дезорганизация сердечного ритма также связывается с аномалиями крупных сосудов, нарушениями нейрогуморальной регуляции. В результате формируются такие аритмии, как мерцания, трепетания и пароксизмальная тахикардия. Аномальный автоматизм связан с ишемией или инфарктом, увеличением содержания ионов калия и тахикардией.
Экстрасистолии – дополнительные, вне основного ритма, сердечные сокращения, за которыми следует более длительная пауза – бывают одиночными, парными, множественными, связанными с ритмом. Пароксизмальная тахикардия – это временное внезапное учащение ритма сердечных сокращений, сменившееся столь же внезапно его нормализацией. В этот период сердце хуже снабжается кровью за счет снижения минутного объема, артериальное давление снижается, возможны головокружение, боли в сердце, потеря сознания. Пароксизмальная наджелудочковая тахикардия регистрируется в 2 раза чаще у женщин, пароксизмальная желудочковая тахикардия – у мужчин. Трепетание – очень частые регулярные сокращения предсердий (до 380 в минуту) и желудочков (до 300 в минуту) – связаны с появлением очагов re-entry в правом предсердии.
Мерцательная аритмия имеет более тяжелое течение. Мерцание – нерегулярные сокращения предсердий или желудочков при беспорядочной электрической активности сердца – вызывается множественными очагами re-entry, генерирующими импульсы с очень высокой частотой. В предсердиях кровь застаивается, образуются тромбы. Мерцательная желудочковая аритмия характеризуется появлением нескольких очагов, генерирующих частые импульсы, но фактически сокращения желудочка не происходит. Мерцательная аритмия никогда не встречается у здоровых.
Симптомы аритмии
Аритмия у детей
Аритмии у детей могут появиться в любом возрасте, но чаще встречаются в период новорожденности, в 4-5, 7-8 лет и у подростков [3]. Во многих случаях аритмии протекают бессимптомно и выявляются при рутинных обследованиях. Более высокая распространенность аритмий у детей пубертатного возраста связана с гормональными возрастными изменениями. При этом дети жалуются на сердцебиение при нагрузке или в покое, слабость, утомляемость, головные боли, бессонницу, периодические боли за грудиной и повышение артериального давления. Сердечная недостаточность формируется быстро, особенно у детей первого года жизни, и может привести к синдрому внезапной сердечной смерти.
Диагностика
Безусловно, центральную роль в диагностике аритмий играют анализ электрокардиограммы, одиночная съемка ЭКГ или суточное (холтеровское) мониторирование. Выполняют ЭКГ с нагрузкой и функциональные исследования. Иногда устанавливают ревил-имплантируемое устройство, постоянно фиксирующее ЭКГ в течение нескольких месяцев. Дополнительно выполняют электроэнцефалограмму, генетическое тестирование, МРТ или КТ сердца, эхокардиографию.
Отдельного внимания заслуживают лабораторные методы диагностики аритмий с целью выявления электролитных нарушений и признаков воспаления. Берутся анализы крови, мочи, ногтей или волос для определения уровня содержания магния, калия, натрия, хлора. Более показательными являются исследования крови.
Можно выполнить комплексный лабораторный тест «Кардиориск», включающий определение уровня тропонина, NT-pro BNP; С-реактивного белка, гомоцистеина, триглицеридов, липопротеина, креатинкиназы, ЛДГ, холестерина, липопротеинов низкой и высокой плотности, D-димера.
Для контроля эффективности лечения назначают исследование уровня лекарственных препаратов амиодарона, лидокаина, прокаинамида в крови методом высокоэффективной жидкостной хроматографии.
Лечение аритмии
Лечение может быть консервативным и хирургическим. В тяжелых случаях выполняют оперативные вмешательства по установлению искусственного водителя ритма, кардиовертеров-дефибриляторов, радиочастотную и криоаблацию (разрушение очага, генерирующего патологические импульсы, электричеством или глубокой заморозкой).
В экстренных случаях назначают внутривенное введение антиаритмических препаратов.
Первая помощь при аритмии у детей заключается в доступе свежего воздуха, освобождении дыхательных путей и обеспечении покоя. В первые минуты ребенку можно приложить к лицу пузырь со льдом, наклонить вниз головой на пару минут, надавить на корень языка. По назначению врача применяют медикаментозную терапию. Выбор препарата зависит от типа аритмии и индивидуальных особенностей пациента. Таблетки от аритмии назначаются кардиологом или терапевтом, самостоятельно их принимать нельзя. Назначают бесопролол, амиодарон, надолол, атенолол или иные β-блокаторы.
Аритмия сердца – симптомы причины и лечение

В Инновационном сосудистом центре работают опытные кардиологи, которые помогут точно определить, почему возникает аритмия сердца и назначить правильное лечение. Помимо медикаментозной терапии, в нашей клинике имплантируют искусственные водители ритма (кардиостимуляторы) любой конфигурации. Своевременное и правильное лечение позволяет нашим пациентам избежать многих осложнений, а значит продлить жизнь и улучшить её качество.
Признаки аритмии сердца
Существует четыре основных вида аритмии: дополнительные сокращения (экстрасистолии), идиопатическая суправентрикулярная тахикардия, желудочковые аритмии и брадиаритмии (замедление ритма). Дополнительные сокращения включают в себя преждевременные сокращения предсердий и желудочковую экстрасистолию.
Замедленное сердцебиение — брадикардия
Брадикардия возникает по разным причинам:
Появление синусовой брадикардии в результате «неисправности» в синусовом узле (естественный водитель ритма сердца), наступает когда разряды для сокращений возникают слишком редко. Слабость синусового узла может развиваться с возрастом или быть следствием болезни. Некоторые лекарства также могут вызвать или усугубить брадикардию. Эта аритмия может быть временной или постоянной. Её можно лечить с помощью лекарств или с помощью электронного кардиостимулятора.
Блокада сердца-замедление или прерывание электрического сигнала в нижние камеры сердца (желудочки), которые заставляют сердечную мышцу сокращаться. Электрическая проводящая система сердца обычно посылает сигналы из верхних камер сердца (предсердия) к нижним (желудочки), что вызывает согласованные сокращения сердечной мышцы. Полная блокада атриовентрикулярного узла может проявиться внезапной потерей сознания, так как желудочки без стимула из синусового узла сокращаются очень редко. Искусственный водитель ритма может устранить эту проблему и нормализовать функцию сердца.
Учащённое сердцебиение — тахикардия
Ишемическая болезнь сердца нередко приводит к аритмии. Эта распространённая форма тахикардии чаще встречается у женщин и проявляется при избыточной электрической активности в предсердиях, которая крайне дезорганизована. Проявлением этой электрической активности являются очень частые и хаотичные сокращения предсердий. Предсердия теряют сократительную функцию, что приводит к застою в них крови и может способствовать образованию сгустков. Тромбы и являются главной причиной осложнений и опасности мерцательной аритмии, так как они могут оторваться из предсердий и попасть в общий кровоток. Такой тромб может вызвать закупорку любой артерии в организме (эмболию), что приводит к инсульту или гангрене конечностей.
При PSVT появляется учащение сердечных сокращений от 140 до 250 ударов в минуту (при норме 60-90 ударов в минуту). Почему это состояние бывает, доставляет неприятности, но редко опасно для жизни? Причины возникновения этого вида аритмии сердца связаны с врождёнными дополнительными электрическими путями между предсердиями и желудочками. Идиопатическая суправентрикулярная тахикардия лечится при помощи разрушения дополнительных электрических путей методом радиочастотной абляции. Тахикардия ощущается как усиленное сердцебиение и очень тревожит пациентов.
У людей с синдромом Вольфа-Паркинсона-Уайта (ВПУ) дополнительные, аномальные электрические пути в сердце приводят к периодам очень быстрого сердцебиения (тахикардия). Большинство людей с синдромом WPW могут вести нормальную жизнь. Многие не имеют никаких симптомов и нет эпизодов тахикардии. У некоторых людей синдром WPW может вызвать учащённое сердцебиение (пароксизмальная наджелудочковая тахикардия), когда частота сердечных сокращений поднимается до 240 ударов в минуту (при норме от 60 до 80 ударов в минуту). Другие симптомы включают сердцебиение, одышку, обмороки и стенокардию (боль в груди) при физической нагрузке. Первые симптомы этой формы аритмии сердца не всегда требуют лечения, но необходимо тщательное обследование у кардиолога.
Прогноз
Аритмии сердца опасны тем, что могут приводить к внезапной остановке сердца из-за полной блокады проводимости. При тяжёлых нарушениях ритма высока вероятность фибрилляции желудочков с летальным исходом. Мерцательная аритмия приводит к образованию тромбов в предсердиях и переносу их в другие органы с развитием инсульта и гангрены конечностей. Вероятность неблагоприятного исхода у больных с аритмиями зависит от формы нарушения ритма и составляет более 20% в год. Не стоит рассчитывать на народные средства — аритмия очень опасна и требует коррекции у профессионального кардиолога.
Нарушения сердечного ритма
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
Функциональные аритмии
Это также достаточно большая группа, включающая:
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Нарушен сердечный ритм что делать
Какие симптомы должны насторожить пациента, чтобы вовремя заподозрить патологию, и какие методы лечения могут предложить специалисты Клиники Мешалкина
Сердце человека имеет проводящую систему, которая передает электрические импульсы по всему органу, заставляя его сокращаться в определенном ритме. Электрические сигналы возникают в группе клеток в правом предсердии, называемой синусовым узлом. В норме в спокойном состоянии сердце в течение минуты совершает от 60 до 100 сокращений, которые носят равномерный и ритмичный характер.
Наиболее частыми причинами развития аритмии являются сердечно-сосудистые заболевания, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс.
Фибрилляция предсердий
Самой распространенной формой аритмии является фибрилляция предсердий. Фибрилляцией предсердий страдают около 1% населения земного шара. В России это около полутора миллиона человек. Данное заболевание характеризуется нерегулярным сокращением предсердий, которые хаотично передаются на желудочки сердца и вызывают следующие симптомы:
Также фибрилляция предсердий может проходить бессимптомно.
Виды лечения заболевания
В некоторых случаях фибрилляция предсердий может носить постоянный характер, когда врач принимает решение не восстанавливать ритм в силу тех или иных причин. В данной ситуации подбирается терапия для контроля частоты сердечных сокращений.
Брадиаритмия
Лечение брадиаритмии
Фибрилляция желудочков
Симптомы фибрилляции желудочков:
Лечение фибрилляции желудочков
В Центре Мешалкина пациент может пройти диагностику нарушений ритма сердца с использованием оборудования высокого класса и получить профессиональную консультацию специалиста кардиолога-аритмолога. Центр обладает полным набором компетенций в лечении пациентов с нарушениями ритма сердца: высокопрофессиональным штатом специалистов, современным оснащением, практической и научной базой, которые соответствуют европейским стандартам, что обеспечивает максимальный результат диагностических и хирургических процедур.
Аритмия сердца
Нарушение сердечного ритма или аритмия сердца возникает в том случае, когда электрические импульсы, инициирующие сердечное сокращение, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно, неритмично.
Аритмии встречаются часто и, как правило, неопасны. В большинстве случаев человек ощущает выпадение одного или нескольких сокращений, перебои в работе сердца — «то бьется, то не бьется», или очень частое сердцебиение. Однако, существуют аритмии, симптомы которых — опасны, вплоть до угрозы жизни.
Прогресс в медицинских технологиях обогатил врача новыми лечебными методиками и процедурами, которые позволяют контролировать и устранять аритмии. Кроме того, поскольку аритмия может ухудшать, а в некоторых случаях, и сама оказывать повреждающее действие на сердце (истощать сердечную мышцу, нарушать работу клапанного аппарата, вызывать увеличение размеров полостей сердца), риск аритмии возможно уменьшить, приобщаясь к здоровому образу жизни, включающему правильное питание и занятие спортом.
Симптомы аритмии
Аритмии могут и не проявляться. Врач может обнаружить аритмию до того, как она проявит себя какими-либо признаками, при обычном диспансерном обследовании. Но чаще нарушения сердечного ритма вызывают заметные изменения состояния, которые включают признаки:
Даже такие значительные симптомы нездоровья не всегда свидетельствуют о наличии серьезной проблемы. Очень часто люди, ощущающие аритмию, не страдают тяжелыми заболеваниями сердца, в то время как, человек с жизнеугрожающей аритмией может не предъявлять вообще никаких жалоб.
Нормальное сердечное сокращение
Сердце состоит из 4 полостей. С каждой стороны справа и слева имеется два насоса: сверху предсердия и внизу — желудочки.
В здоровом сердце этот процесс происходит равномерно и постоянно с частотой сокращений сердца 60-100 в минуту в спокойном состоянии. У спортсменов, особенно атлетов с покое частота пульса обычно менее 60, поскольку их сердце значительно более тренировано, чем у обычного человека и обладает большой мышечной силой, выталкивая за одно сокращения большой объем крови. У детей — напротив — пульс в норме более 100 ударов в минуту, а в младенчестве составляет 140-160 сокращений в минуту.
Причины аритмии
Наиболее частыми причинами аритмии или состояния, приводящего к её развитию, являются болезни сердца, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс. В некоторых случаях причинами развития аритмий может быть передозировка некоторых лекарственных препаратов, применение БАДов и препаратов на основе лекарственных трав.
Рубцы могут возникать по разным причинам. Наиболее распространенная из них — перенесенный острый инфаркт миокарда. Такой рубец препятствует формированию электрического импульса и/или прерывает прохождение импульса по сердечной мышце.
У здорового человека со здоровым сердцем развитие устойчивой аритмии невозможно без наличия внешнего триггера, как, например, электрошок. Так происходит в первую очередь по тому, что в здоровом сердце отсутствуют какие-либо патологические субстраты развития аритмий, в том числе и рубцовая ткань.
С другой стороны, в сердцах с признаками аритмии, формирование и/или распространение электрического импульса может быть нарушено, облегчая развитие болезни.
Любое из ниже перечисленных состояний может привести развитию аритмии:
○ Неадекватное кровоснабжение. Если приток крови к сердцу по какой-либо причине снижен, это может менять способность клеток формировать и проводить электрические импульсы
○ Повреждение или гибель сердечной мышцы. Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней.
○ Кардиомиопатия. Проявляется первичным растяжением и истончением стенок желудочков и предсердий (дилатационная кардиомиопатия) или чрезмерным утолщением и пересокращением стенок левого желудочка (гипертрофическая кардиомиопатия). При любом варианте кардиомиопатии уменьшается эффективность сердечного выброса (уменьшается количество крови выбрасываемое левым желудочком в аорту для питания всех органов и тканей организма), а часть крови остается в левом и правом желудочках или забрасывается обратно в предсердия и впадающие в них вены.
Заболевания сердечных клапанов. Поражение клапанов сердца инфекционными агентами или вследствие дегенеративного перерождения приводит к суживанию отверстий клапанов и/или недостаточному смыканию створок, т.е. недостаточности клапанов. Когда полости сердца растягиваются и ослабевают вследствие неадекватной работы клапанов, повышается риск развития различных видов нарушений ритма сердца.
Факторы риска развития аритмии сердца
Факторы риска развития аритмий сердца включают:
Скрининг и диагностика аритмии
Для диагностики аритмий врач обычно выясняет у пациента о наличии какого-либо сердечного заболевания и/или проблем с щитовидной железой. Кроме того, всегда выполняются специфические виды медицинского тестирования, позволяющие зарегистрировать аритмию. Это может быть пассивная запись электрокардиограммы короткая или длительная (сутки и более), или попытка спровоцировать аритмию при одновременной постоянной записи сердечного ритма.
Пассивные методы мониторирования включают:
Индуцировать аритмию можно при помощи следующих тестов:
Осложнения при аритмии
Ряд нарушений ритма сердца может повышать риск развития таких состояний и заболеваний, как: