Некролитическая мигрирующая эритема как диагностический маркер рака поджелудочной железы

К паранеопластическим синдромам относят заболевания, возникающие вследствие развития злокачественного новообразования и проявляющиеся симптомами, отдаленными от локализации самой опухоли и ее метастазов.
Abstract. Paraneoplastic syndromes include diseases that arise as a result of the development of a malignant neoplasm, manifested by symptoms that are remote from the localization of the tumor itself and its metastases. Paraneoplastic dermatoses are a large group of various skin manifestations that indicate the possibility of the presence of a tumor, including at an early asymptomatic stage of development. One of these dermatoses is necrolytic migrating erythema, a skin pathology associated with glucagonoma, an alpha – cell tumor of the pancreas that produces glucagon. The description of the clinical case presented in the article will help to improve the understanding of the common pathogenetic aspects between neoplasm and dermatosis, increase the oncological alertness of related specialists and organize effective interdisciplinary interaction, as a result, improving the quality of life of patients with tumor-associated dermatoses. For citation: Tlish M. M., Naatyzh Zh. Yu., Kuznetsova T. G., Masko D. I., Kozyr Ya. V. Necrolytic migrating erythema as a diagnostic marker of pancreatic cancer // Lechaschy Vrach. 2021; 8 (24): 45-47. DOI: 10.51793/OS.2021.24.8.007
Резюме. К паранеопластическим синдромам относят заболевания, возникающие вследствие развития злокачественного новообразования и проявляющиеся симптомами, отдаленными от локализации самой опухоли и ее метастазов. Паранеопластические дерматозы – это многочисленная группа различных кожных проявлений, указывающих на возможность наличия опухоли, в том числе на ранней бессимптомной стадии развития. Одним из таких дерматозов является некролитическая мигрирующая эритема – патология кожи, имеющая ассоциацию с глюкагономой – альфа-клеточной опухолью поджелудочной железы, продуцирующей глюкагон. Представленное в статье описание клинического случая поможет улучшить понимание общности патогенетических аспектов между новообразованием и дерматозом, повысить онкологическую настороженность смежных специалистов и организовать эффективное междисциплинарное взаимодействие, улучшив качество жизни больных с опухоль-ассоциированными дерматозами.
Паранеопластические синдромы (ПС) рассматриваются как результат опосредованного воздействия злокачественного новообразования на регуляторные системы организма, проявляющегося отдаленными симптомами, не связанными с локализацией и метастазированием опухолевых клеток [1]. Обширную группу среди ПС представляют паранеопластические дерматозы – кожные заболевания, являющиеся первыми и часто единственными маркерами бессимптомного опухолевого роста, ранняя диагностика которых имеет колоссальную прогностическую значимость для жизни пациентов [2, 3].
Одним из таких дерматозов является некролитическая мигрирующая эритема (НМЭ) – патология кожи, имеющая ассоциацию с глюкагономой – альфа-клеточной опухолью поджелудочной железы, продуцирующей глюкагон [4]. Предполагается, что именно устойчивый высокий уровень глюкагона вызывает гликогенолитические и глюконеогенные эффекты, приводящие к истощению эпидермального белка и увеличению концентрации арахидоновой кислоты, вызывающие дальнейшее воспаление и некролиз [5]. НМЭ является распространенной (до 70% случаев) дерматологической находкой при глюкагономе [6]. Дерматологическая картина представлена эритематозными шелушащимися очагами, быстро растущими по периферии, располагающимися преимущественно в естественных складках кожи, на коже туловища, конечностей, а также в местах постоянного трения, давления и травматизации [4]. Кожные проявления сопровождаются мучительным зудом и болезненностью, за счет присоединения вторичной инфекции возможно возникновение глоссита и хейлита [6]. Другими клиническими проявлениями, указывающими на наличие альфа-клеточной опухоли, наряду с НМЭ могут быть психоневрологические расстройства, рецидивирующий тромбоз глубоких вен, нормохромная нормоцитарная анемия, сахарный диабет (СД) [5].
Важным аспектом диагностического поиска является тот факт, что НМЭ как проявление ПС может формироваться параллельно с развитием опухоли или задолго до ее клинического дебюта [3]. Раннее установление верного диагноза и своевременное хирургическое лечение до начала метастазирования опухоли являются важнейшими факторами благоприятного прогноза для пациента [1]. Коморбидный статус пациента с ПС требует интегральной тактики ведения [7]. В связи с трудностью дифференциальной диагностики и частыми ошибками дерматологов при постановке диагнозов приводим описание собственного клинического наблюдения.
Клиническое наблюдение
Пациентка Л., 49 лет, считает себя больной с июля 2018 г., когда впервые появились высыпания на коже нижних конечностей, которые связывает с перенесенным стрессом. Обратилась к дерматологу по месту жительства, выставлен диагноз «дерматит неуточненный», назначена терапия топическими глюкокортикостероидами, после которой пациентка отмечала незначительное улучшение. Спустя 2 недели отметила появление новых высыпаний в складках под молочными железами. Вновь обратилась к дерматологу по месту жительства, выставлен диагноз «микоз гладкой кожи», после проведения курсового лечения высыпания не регрессировали, а имели тенденцию к распространению на кожу рук и ног. С января 2019 г. неоднократно обращалась к различным специалистам – дерматологу, терапевту, аллергологу. Выставлялись различные диагнозы: «микоз гладкой кожи», «токсикодермия», «микотическая экзема, аллергиды распространенные». Проводилась дезинтоксикационная, гипосенсибилизирующая, седативная и другая симптоматическая терапия, без видимого эффекта.
В январе 2019 г. пациентка обратилась на кафедру дерматовенерологии ФГБОУ ВО КубГМУ Минздрава России.
На момент осмотра пациентка предъявляла жалобы на высыпания, периодический зуд в течение дня, жжение в очагах, ноющие боли в тазобедренных суставах. Также отмечала повышенную утомляемость, подавленность настрое-ния, снижение массы тела на 12 кг за последние 6 месяцев. Со стороны других органов и систем жалоб не предъявляла.
Из представленной медицинской документации стало известно: 1) пациентка неоднократно обращалась к психотерапевту по поводу депрессивного расстройства, однако прием медикаментов отрицает; 2) состоит на диспансерном учете у эндокринолога по месту жительства: «СД 2 типа. Целевой уровень гликозилированного гемоглобина менее 6,5%».
Объективно: на коже туловища (в области живота, спины, с переходом на крестец и ягодицы), коже рук (в области разгибательных поверхностей плеч, предплечий, тыльной стороне кисти) и ног (передняя и задняя поверхность бедер и голеней) визуализируются множественные единичные и сгруппированные милиарные папулы ярко-розового цвета, четко отграниченные, возвышающиеся над поверхностью кожи. На коже в складках под молочными железами, паховых складках, межъягодичной области располагаются пятна ярко-красного цвета, с четкими границами, с участками экзематизации и мокнутия (рис. 1-3).
При общем осмотре: периферические лимфатические узлы не увеличены. Сердечные тоны приглушены, ритм правильный. Артериальное давление
Результаты лабораторно-инструментальных исследований:
Рентгенограмма легких без патологии.
Заключение УЗИ гепатобилиарной зоны: «Признаки гепатомегалии, аномалия формы желчного пузыря – загиб тела; выраженные диффузно-неоднородные изменения эхоструктуры поджелудочной железы, солидное образование (Tumor?) тела поджелудочной железы».
Консультация терапевта: «Объемное образование поджелудочной железы? Анемия неясного генеза».
На основании данных анамнеза, лабораторных исследований, а также имеющейся клинической картины выставлен предварительный диагноз: «Некролитическая мигрирующая эритема? Кандидоз крупных складок».
С целью установления окончательного клинического диагноза назначен дополнительный метод исследования – компьютерная томограмма (КТ) органов брюшной полости.
Описание: на серии КТ-срезов получено изображение органов брюшной полости, забрюшинного пространства в нативном виде и после болюсного контрастного усиления Ультравист 370.
Печень имеет четкие ровные контуры, не увеличена, паренхима однородная, ее плотностные характеристики в пределах нормы – 55 ед. Н. Признаков портальной и билиарной гипертензии не выявлено. Краниокаудальный размер правой доли – 169 мм, левой – 54 мм. Желчный пузырь грушевидный, патологических образований не содержит. Холедох и внутрипеченочные протоки не расширены.
Поджелудочная железа нерезко увеличена в размерах. На уровне головки толщина – 26 мм, тело – 24 мм, хвост – 19 мм. В паренхиме на границе тела и хвоста железы определяется очаг пониженной плотности в нативном виде до 25 ед. Н, с размытыми контурами, размером 12 × 9 × 7 мм. После контрастного усиления определяется повышение плотности в очаговом образовании до 52 ед. Н. Вирсунгов проток не расширен.
Селезенка с продольным размером 86 мм, толщина – 44 мм, паренхима однородная. Почки не увеличены, контрастирование паренхимы адекватное. Чашечно-лоханочная система не расширена.
Увеличенных лимфоузлов на исследованном уровне не выявлено. После контрастного усиления зон патологического повышения плотности в паренхиматозных органах не определяется.
Заключение КТ органов брюшной полости: «КТ-признаки очагового образования поджелудочной железы (не исключен c-r)» (рис. 4, а-в).
После получения результатов обследования и на основании кожного патологического процесса выставлен окончательной клинический диагноз: «Некролитическая мигрирующая эритема. Кандидоз крупных складок», назначена топическая терапия комбинированными ГКС, анилиновые красители. Для определения дальнейшей тактики ведения пациентка переведена в Клинический онкологический диспансер № 1.
Таким образом, представленный нами клинический случай демонстрирует, что своевременная диагностика НМЭ является определяющим фактором раннего выявления рака поджелудочной железы. Понимание общности патогенетических аспектов между новообразованием и дерматозом, онкологическая настороженность смежных специалистов и полноценный комплекс диагностических мероприятий позволят организовать эффективное междисциплинарное взаимодействие и оказать своевременное лечение, повысив качество жизни больных с опухоль-ассоциированными дерматозами.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
* ФГБОУ ВО КубГМУ Минздрава России, Краснодар, Россия
** ГБУЗ ДККБ Минздрава Краснодарского края, Краснодар, Россия
Некролитическая мигрирующая эритема как диагностический маркер рака поджелудочной железы/ М. М. Тлиш, Ж. Ю. Наатыж, Т. Г. Кузнецова, Д. И. Масько, Я. В. Козырь
Для цитирования: Тлиш М. М., Наатыж Ж. Ю., Кузнецова Т. Г., Масько Д. И., Козырь Я. В. Некролитическая мигрирующая эритема как диагностический маркер рака поджелудочной железы // Лечащий Врач. 2021; 8 (24): 45-47. DOI: 10.51793/OS.2021.24.8.007
Теги: кожа, дерматоз, эритема, опухоль, метастазы
Лечение пролежней у малоподвижных пациентов
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена вопросам лечения пролежней у малоподвижных пациентов
Для цитирования. Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов // РМЖ. 2015. № 26. С. 1549–1552.
По данным отечественной и зарубежной литературы, частота возникновения пролежней у малоподвижных пациентов составляет от 3 до 40%, достигая 80% у спинальных больных [1–10]. К группе риска возникновения пролежней относятся все люди с ограниченной подвижностью вследствие многообразных причин: заболеваний или травм спинного мозга, параличей, комы, онкологической патологии, длительного послеоперационного периода, продолжительного пребывания в отделениях реанимации и интенсивной терапии.
Во многих работах последних лет пролежни определяются как участки ишемии и некроза тканей вследствие нейротрофических нарушений. Этим подчеркиваются отсутствие иннервации в зоне поражения, низкая резистентность тканей и их слабая репаративная способность [4, 5]. К числу факторов, повышающих риск возникновения пролежней, относятся: пожилой возраст, дефицит питания, мышечная атрофия, курение, недержание мочи или кала, заболевания, сопровождающиеся нарушением микроциркуляции в тканях (облитерирующий атеросклероз, сахарный диабет).
Независимо от причины в основе патогенеза пролежней лежат нарушения трофики и защитных свойств кожи, развивающиеся вследствие тканевой гипоксии. Пролежни обычно развиваются в тех местах, где ткани испытывают интенсивное и продолжительное давление, особенно в области подкожных костных выступов. В лежачем положении у человека наибольшее давление – 40–60 мм рт. ст. испытывают области крестца, ягодиц, пяток и затылка. Согласно результатам экспериментальных исследований, имевших целью количественную оценку сдавливающего действия внешних факторов, установлено, что непрерывное давление 70 мм рт. ст. в течение 2 ч вызывает необратимые изменения в тканях. В то же время при прекращении давления каждые 5 мин в тканях возникают минимальные изменения без каких-либо последствий [5].
В ответ на давление первоначально ишемические изменения вследствие большей чувствительности к гипоксии развиваются прежде всего в мышечном слое над костным выступом. В условиях тканевой гипоксии увеличивается проницаемость капилляров с нарастанием тканевого отека, снижается напряжение кислорода в тканях, развиваются грубые нарушения структуры. Все это в итоге приводит к развитию трофических нарушений, которые впоследствии распространяются по направлению к коже. Последующая травматизация вследствие трения, смещения, мацерации и бактериальная контаминация кожи приводят к быстрому прогрессированию воспаления и некрозу [3–7].
В зависимости от расположения пациента (на спине, на боку, сидя в кресле) места сдавления тканей изменяются. Чаще всего это области ушной раковины, грудного отдела позвоночника, крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток. Реже пролежни появляются в области затылка, сосцевидного отростка, акромиального отростка лопатки, ости лопатки, латерального мыщелка, пальцев стоп. Наиболее типичной локализацией пролежней является крестцовая область. Около 36% случаев пролежней у малоподвижных пациентов развивается в этой области, 21% случаев приходится на области ягодиц, 25% – на пяточные области, 2–4% – на другие области [4, 11].
Длительно незаживающая раневая поверхность становится причиной хронической интоксикации, ведущей к анемии, гипопротеинемии, амилоидозу органов [1, 4, 5]. Являясь входными воротами для инфекции, пролежни часто становятся причиной сепсиса, в 20% заканчивающегося летальным исходом [4]. Летальность у больных с пролежневыми язвами, по данным различных авторов, колеблется в широких пределах – от 21 до 88,1% [1–8].
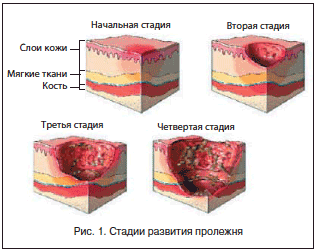
Течение пролежня подчиняется общим закономерностям раневого процесса, однако имеется и ряд особенностей, связанных с его развитием в условиях нервно-трофической дисфункции. Для определения исходного состояния пролежня и контроля за динамикой лечения оцениваются размер, форма пролежня, характер его краев и дна, состояние окружающих тканей. С целью объективизации данных о выраженности трофических расстройств была разработана классификация пролежней Pressure Ulcer Advisoriy Panel (1989), согласно которой выделяют 4 стадии пролежня (рис. 1) [9]:
• I стадия – кожный покров без повреждения, эпидермис интактен, отмечается эритема кожи в месте формирования пролежня, сохраняющаяся в течение 30 мин после изменения положения тела;
• II стадия – поверхностный дефект кожи в виде поражения эпидермиса, иногда с захватом дермы, что может проявляться в виде пузыря, который наполнен содержимым бурого цвета, на фоне эритемы кожи или в виде очага воспаления;
• III стадия – поражение кожи на всю ее толщину, образование язв с боковыми карманами; в центре язвенного образования, которое обращено внутрь, отмечаются очаги некроза и формирования свища за счет истончения кожного покрова;
• IV стадия – деструкция кожи и глубжележащих расположенных тканей; процесс некротизации захватывает подкожные структуры: фасции, мышцы и сухожилия, элементы сустава и костные образования.
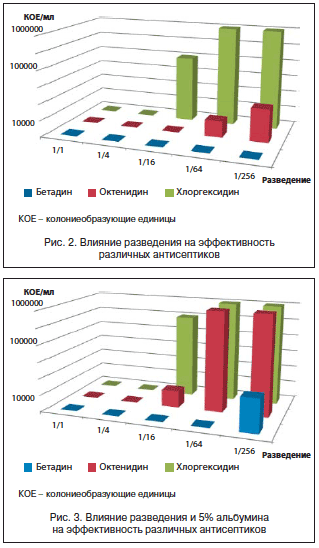
Бeтaдин эффективнее других антисептиков подавляет размножение микроорганизмов даже в большом разведении (рис. 2). Физико-химические условия в ране и очаге воспаления (рН, белок, кровь, ферменты) мало влияют на действие Бeтaдина (рис. 3) [19].
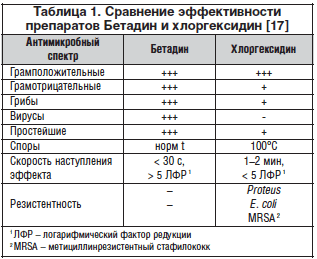
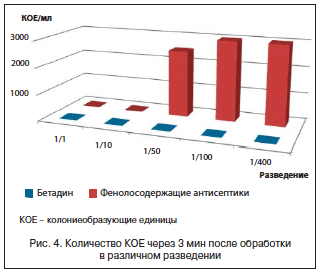
При стационарном лечении пролежней неэффективность консервативной терапии и предоперационной подготовки, а также большинство послеоперационных осложнений, как правило, связаны с высокопатогенной флорой, резистентной к большинству антибиотиков. Исследования 1998 г. подтверждают исключительно высокую эффективность Бeтaдина в профилактике и лечении инфекционных осложнений, вызванных высокорезистентной патогенной микрофлорой (рис. 4) [17].
В одно из исследований по оценке эффективности применения препарата Бeтaдин при лечении 156 больных с инфицированными ранами были включены пациенты с пролежнями. Бeтaдин продемонстрировал эффективность, способствовал отчетливому регрессу воспалительного процесса в течение первых 5–7 сут. На фоне лечения исследуемым препаратом исчезал отек тканей вокруг участка поражения, уменьшалось количество гнойного отделяемого, исчезали или становились менее интенсивными боли в ране, уменьшались размеры ран. При применении Бeтaдина отмечено снижение обсемененности ран ниже критического уровня – менее 103 КОЕ/г к 7,2 сут. Появление первых грануляций зафиксировано к 10,2 и 13,5 сут. Первые признаки краевой эпителизации в 1-й группе возникали через 13,9 сут. Клиническое исследование показало, что Бeтaдин является эффективным средством при лечении инфицированных ран в I–II фазах раневого процесса. Побочных эффектов, таких как аллергические общие и местные реакции, при использовании Бeтaдина не наблюдалось, препарат хорошо переносился пациентами [13].
Эффективность препарата Бeтaдин, помимо его применения в терапии пролежней, показана в лечении пациентов с ожогами, трофическими язвами, суперинфекционными дерматитами, вирусными заболеваниями кожи, в т. ч. вызванными вирусом герпеса и вирусом папилломы человека, у гинекологических больных и подтверждена многочисленными клиническими исследованиями [15, 17].
В настоящий момент проблема лечения пролежней у малоподвижных пациентов является трудной задачей. Дифференцированный подход к лечению в зависимости от стадии процесса, а также комбинированный способ ведения ран с использованием сочетанного применения групп препаратов в соответствии с фазой раневого процесса могут быть использованы в клинической практике как эффективный подход к лечению пролежней у малоподвижных больных.
Хирургические методы лечения пролежней являются методами выбора у пациентов с пролежнями IV степени и длительно не заживающими или часто рецидивирующими пролежнями II и III степени. Обязательным условием для хирургического лечения пролежня является тщательная его подготовка к операции, включающая рациональную антибиотикотерапию.
Среди антибактериальных препаратов местного применения Бeтaдин выделяют за счет его универсального спектра активности, что делает его незаменимым при лечении пролежней у малоподвижных пациентов. Высокая эффективность даже при разведении и изменении физико-химических условий в ране позволяет с успехом использовать препарат для лечения пролежневых ран. Удобные формы препарата Бeтaдин (раствор, мазь) позволяют широко применять его в клинической практике.
Нестероидные противовоспалительные препараты: список и цены
Нестероидные противовоспалительные препараты используются достаточно широко для подавления воспалительных процессов в организме. НПВП доступны в различных формах выпуска: таблетки, капсулы, мази. Они обладают тремя основными свойствами: жаропонижающими, противовоспалительными и болеутоляющими.
Лучший нестероидный противовоспалительный препарат может подобрать только врач, отталкиваясь от индивидуальных особенностей пациента. Самолечение в данном случае может быть чревато развитие серьезных побочных реакций или же передозировки. Предлагаем ознакомиться со списком препаратов. Рейтинг разработан на основании соотношения цена-качество, отзывов пациентов и мнения специалистов.
Как работают НПВП?
Нестероиды ингибируют агрегацию тромбоцитов. Терапевтические свойства объясняются блокадой фермента циклооксигеназы (ЦОГ-2), а также снижением синтеза простагландина. По мнению специалистов они оказывают влияние на симптомы заболевания, но не устраняют причину его возникновения. Поэтому не следует забывать о средствах, с помощью которых должны быть устранены первичные механизмы развития патологии.
Если у пациента обнаружена непереносимость НПВП, тогда они заменяются лекарствами других категорий. Часто в таких случаях применяют комбинацию противовоспалительного и болеутоляющего средства.
Как показывает практика, нецелесообразно заменять одно лекарство другим той же группы, если при приеме обнаруживается недостаточный терапевтический эффект. Удвоение дозы может привести только к клинически незначительному увеличению воздействия.
Классификация НПВП
Нестероидные противовоспалительные средства классифицируются в зависимости от того, являются ли они селективными для ЦОГ-2 или нет. Таким образом, с одной стороны, есть неселективные НПВП, а с другой – селективные ЦОГ-2.
Ферментные средства применяемые при гнойно-некротических процессах
Показания к применению. Профилактика и лечение гиповитаминозов (пониженного поступления витаминов в организм), профилактика дефицита минеральных веществ в организме у детей старше 2 лет; профилактика и лечение кариеса (заболевания зубов) и отставание в росте (для таблеток с повышенным содержанием кальция). Таблетки с повышенным содержанием витамина С применяют у часто и длительно болеющих детей.
Побочное действие. Возможны аллергические реакции к компонентам препарата.
Противопоказания. Повышенная чувствительность к какому-либо компоненту препарата.
АСПЕРАЗА (Asperasa)
Фармакологическое действие. Протеолитический (расщепляющий белки) фермент. Оказывает протеолитическое действие (лизис /растворение/ поверхностью некрозов /участков омертвевшей ткани/, фибринозных и гнойных налетов различного происхождения).
Показания к применению. Раны с некротическим налетом, ожоги.
Побочное действие. Боль, повышение температуры, аллергические реакции.
Противопоказания. Кровоточащие раны и распадающиеся злокачественные опухоли, индивидуальная непереносимость.
ДЕЗОКСИРИБОНУКЛЕАЗА (Desoxyribonucleasa)
Синонимы: Дорнавак.
Фермент, содержащийся в поджелудочной железе и слизистой оболочке кишечника.
Фармакологическое действие. Разжижает гной, задерживает развитие вирусов (герпес, аденовирусы и другие вирусы, содержащие дезоксирибонуклеиновую кислоту).
Показания к применению. Герпетические кератиты и кератоувситы (сочетанное воспаление роговицы и сосудистой оболочки глазного яблока, вызванное вирусом герпеса), аденовирусные конъюнктивиты и кератиты (воспаление наружной оболочки глазного яблока и роговицы, вызванное аденовирусом), острые катары (воспаление слизистых оболочек) верхних дыхательных путей аденовирусной природы, необходимость уменьшения вязкости и улучшения эвакуации мокроты и гноя при бронхоэктатической болезни (заболевании бронхов, связанном с расширением их просвета), абсцессах легких
(гнойниках легкого), ателектазах (спадении легочной ткани), пневмонии (воспалении легких).
Способ применения и дозы. При заболеваниях глаз вводят под конъюнктиву (под наружную оболочку глаза) ежедневно по 0,5 мл в течение 2-4 нед. или закапывают в глаз по 2-3 капли 0,2% раствора 3-4 раза в день или по 1-2 капли 0,05% раствора через 11/2-2 ч в течение дня. При острых катарах верхних дыхательных путей раствор закапывают в нос или применяют в виде аэрозоля; ингаляции по 10-15 мин назначают 2-3 раза в течение 2-5 дней (на ингаляцию применяют 3 мл 0,2% раствора). При заболеваниях легких вводят 3 мл раствора в дыхательные пути в виде аэрозоля (1 мл в течение 10-15 мин) 3 раза в день в течение 7-8 дней.
В пред- и послеоперационном периоде больным с гнойными заболеваниями и туберкулезом легких назначают препарат в виде 0,2% раствора (2 мг в 1 мл) на изотоническом растворе хлорида натрия.
Побочное действие. Возможны аллергические реакции. У больных бронхиальной астмой возможно учащение приступов.
Форма выпуска. Во флаконах, содержащих 10 мг и 25 мг; 1 мг соответствует 5 единицам активности (ЕА).
Условия хранения. В сухом, защищенном от света месте при температуре не выше +20 °С.
ИМОЗИМАЗА (Imosimasa)
Фармакологическое действие. Ферментный препарат, получаемый иммобилизацией бактериальных протеаз (ферментов, расщепляющих белки), на полиэтиленоксиде. Оказывает протеолитическое (расщепляющее белки) действие.
Показания к применению. Острые и хронические гнойно-некротические процессы (гнойные процессы с омертвением ткани) различного происхождения и локализации; заболевания органов дыхания, сопровождающиеся выделением гнойной мокроты; кариес зубов, острые экссудативные пульпиты (воспаление рыхлой ткани зуба, сопровождающееся выделением из мелких сосудов богатой белком жидкости), воспалительные процессы слизистой оболочка рта и тканей пародонта (анатомических образований, окружающих корень зуба), острые и хронические периодонтиты (воспаление тканей анатомических образований, окружающих корень зуба), воспалительные заболевания челюстно-лицевой области.
Способ применения и дозы. Местно по 1,5 мл на 10 кв.см раневой поверхности. Эндобронхйально (в просвет бронхов) по 1 мл (1-3 эндобронхиальных введения). В стоматологии, в зависимости от заболевания, вводят 0,1-0,4 мл препарата на турунде (небольшом узком марлевом тампоне) и герметизируют временной пломбой на 12-24 ч.
Форма выпуска. Жидкость во флаконах по 10 мл (1мл-50ПЕ).
ИРУКСОЛ (Iruxol)
Фармакологическое действие. Мазь для ферментного очищения ран.
Показания к применению. Варикозные раны (изъязвление на месте расширенных вен конечностей), пролежни (омертвение тканей, вызванное длительным давлением на них вследствие лежания без движения), ожоги II и III степени, гангрена (омертвение ткани), отморожения, послеоперационные раны.
Способ применения и дозы. Мазь ежедневно наносят на рану толстым равномерным слоем. Если необходимо усилить или ускорить действие препарата, проводят аппликации (наложение) 2 раза в день.
Побочное действие. В начале лечения в области раны могут отмечаться жжение и боль, что лишь в редких случаях служит поводом к отмене препарата.
Противопоказания. Кровоточащие раны и распадающиеся злокачественные опухоли. Индивидуальная непереносимость.
Условия хранения. При температуре не выше +25 °С.
КАРИПАЗИМ (Caripazymum)
Показания к применению. Ожоги III степени.
Побочное действие. Не отмечено.
Противопоказания. Не выявлены.
Форма выпуска. Лиофилизированный (высушенный путем замораживания под вакуумом) порошок по 0,1 г во флаконах вместимостью 10 мл.
Условия хранения. В сухом, защищенном от света месте, при температуре не выше +4 °С.
КОЛЛАГЕНАЗА (Collagenase)
Синонимы: Коллализин, Клостридиопептидаза А.
Фармакологическое действие. Обладает протеолитической активностью (расщепляет белки). Влияя преимущественно на коллагеновые волокна, способствует расплавлению струпов (затвердевшего слоя свернувшейся крови и/или омертвевших тканей, прикрывающего дефект кожи) и некротических (отмертвевших) тканей.
Показания к применению. Для профилактики и лечения симблефарона (рубцевого сращения конъюнктивы /наружной оболочки/ века с конъюнктивой глазного яблока), рубцовых изменений кожи век, конъюнктивы глазного яблока после ожога, при стриктурах (резком сужении) слезоотводяших путей, помутнениях роговицы, пластическом иридоциклите (заболевании глаз), вторичной катаракте (заболевании глаз с ухудшением зрения), помутнении стекловидного тела (прозрачной массы, заполняющей полость глазного яблока), рубцах сетчатки, при травматическом кровоизлиянии в стекловидное тело, а также как средство для лечения рубцовых изменений кожи.
Способ применения и дозы. Непосредственно перед применением коллагеназы содержимое ампулы (500 КЕ) растворяют в 0,5% растворе новокаина, изотоническом растворе натрия хлорида или в воде для инъекций.
Препарат вводят подконъюнктивально (под наружную оболочку глаза), непосредственно в очаг поражения (спайка, рубец, стекловидное тело и т. д.) с помощью электрофореза (способа введения лекарственных веществ через неповрежденную слизистую оболочку посредством электрического тока), фонофореза (способа введения лекарственных веществ через неповрежденную слизистую
оболочку посредством ультразвука), а также применяют накожно.
Перед применением проверяют чувствительность больного к препарату, для чего под конъюнктиву (под наружную оболочку глаза) больного глаза вводят 1 КЕ и наблюдают 48 ч, при накожном применении проводят кожные пробы с нанесением раствора коллагеназы в лечебных дозах на 24 и 48 часов.
Побочное действие. Возможно развитие язв роговицы (прозрачной оболочки глаза), аллергических реакций.
Противопоказания. Незаконченный процесс эпителизации (восстановления слизистой) роговицы после ожога, сочетание симблефарона с язвой роговицы, наличие дефектов в склере (непрозрачной оболочке глаза), кровоизлияние в стекловидное тело менее ‘/2 его объема, наличие признаков свертывания крови в стекловидном теле, резко выраженная реакция после введения 1 КЕ.
Форма выпуска. В лиофилизированном виде (порошок, обезвоженный за счет замораживания в вакууме) в ампулах по 500 КЕ.
Условия хранения. Список Б. В защищенном от света месте при температуре от +4 до +6 °С.
ЛЕКОЗИМ (Lekozim)
Синонимы: Лекопаин, Картиказа.
Фармакологическое действие. Лекозим представляет собой смесь трех протеолитических (расщепляющих белки) ферментов (папаин, химопапаин, протеиназа) сходной структуры и муколитического (разжижающего) фермента (лизоцим), стабилизированных и активированных соответствующими добавками. Имеет выраженную хондролитическую (рассасывающую хрящ), фибринолитическую (растворяющую сгусток крови) и тромболитическую (растворяющую сгусток крови) активность, лизирует (растворяет) и гидролизует (разлагает с участием воды) молодую соединительную ткань.
Показания к применению. Применяют в травматологической, нейрохирургической, ортопедической’и офтальмологической практике: остеохондроз позвоночника (заболевание позвоночника, связанное с нарушением обмена в межпозвоночных дисках и костной ткани); грыжи межпозвоночного диска, особенно в поясничном отделе; базальные арахноидиты (воспаление мягких мозговых оболочек головного мозга); непроходимость слезных путей; кератиты (воспаление роговицы); помутнения роговицы (прозрачной оболочки глаза) и стекловидного тела (прозрачной массы, заполняющей полость глазного яблока).
При грыже межпозвоночного диска полученный раствор вводят непосредственно в диск в дозе 35-75 FIP U, при дегенеративном диске (нарушении питания межпозвоночного хряща) достаточна доза 20-35 FIP U.
Применение препарата требует особой осторожности в дозировании, особенно в офтальмологической практике, и строгого соблюдения инструкции по его применению.
Наибольшая атсгивность проявляется в интервале рН (показателя кислотно-щелочного состояния) от 5 до 7 и при температуре около +37 «С.
Противопоказания. Быстро прогрессирующие неврологические расстройства, беременность, незавершенный рост, недержание кала и мочи. Препарат относительно противопоказан при аллергическом диатезе, в травматологической и нейрохирургической практике у детей в возрасте до 9 лет.
Препарат не применяют внутривенно и внутримышечно.
Форма выпуска. Лиофилизированная субстанция (порошок, обезвоженный путем замораживания в вакууме) во флаконе с протеолитической активностью 70 FIP U.
Условия хранения. При температуре +4 °С в темном сухом месте.
ЛИЗОАМИДАЗА (Lysoamidasa)
Протеолитический (расщепляющий белки) фермент, продуцируемый бактериальной культурой из семейства Pseudomonodaceae.
Лизоамидаза оказывает также бактериолитическое (разрушающее бактерии) действие. Бактериолитическая (литическая) активность выражается в ЛЕ.
Лизоамидаза как Протеолитический препарат способствует очищению ран от гнойно-некротических масс (воспаленных некротических /омертвевших/ тканей), ускорению образования свежих грануляций (образованию соединительной ткани на месте раневой поверхности /заживлению/) и улучшению условий для заживления ран.
Как бактериолитическое средство препарат способен разрушать клеточные стенки грамположительных бактерий: стафилококков, стрептококков, коринебактерий, а также менингококков, гонококков и др.
Показания к применению. Применяют у взрослых для лечения гнойных ран и ожогов с целью их очистки от гнойно-некротических масс, ускорения создания свежих грануляций и заживления. Назначают при гнойно-воспалительных заболеваниях кожи (фолликулиты, фурункулез и другие формы пиодермии), при маститах (воспалении молоковыносящих протоков молочной железы) и эндометритах (воспалении внутренней оболочки матки), заболеваниях пародонта (заболевании зубов), стоматитах (воспалении слизистой оболочки полости рта), пульпитах (воспалении рыхлой ткани зуба), периодонтитах (воспалении твердой ткани зуба), остеомиелитах (воспалении костного мозга и прилегающей костной ткани), заболеваниях слизистой оболочки полости рта и др., а также для лечения ангины и санации (обработки) носоглотки.
Способприменения и дозы. Применяют местно в виде растворов в 0,01 М натрий-фосфатном буфере (рН 8,0) в концентрациях 5 ПЕ (50 ЛЕ) в 1 мл; 10 ПЕ (100 ЛЕ) в 1 мл; 25 ПЕ (250 ЛЕ) в 1 мл.
В стоматологической практике применяют аппликации и полоскания полости рта препаратом. Полоскания производят 2 раза в сутки в течение 10 мин, используя при этом 50-60 мл (100-300 ПЕ, 1000-3000 ЛЕ) раствора. Курс лечения составляет 5-7 дней. Перед аппликацией слизистую оболочку обрабатывают натрий-фосфатным буферным раствором. Аппликации проводят в течение 30-60 мин; за время процедуры тампоны меняют 4-5 раз.
Побочное действие. При применении лизоамидазы может появиться ощущение легкого жжения, которое проходит самостоятельно.
Форма выпуска. В лиофилизированном (высушенном путем замораживания в вакууме) виде по 50 ПЕ и не менее 500 ЛЕ или по 100 ПЕ и не менее 1000 ЛЕ во флаконах, а также по 10 000 ПЕ и не менее 100 000 Л Е в стеклянных бутылках. К препарату прилагается фосфатный буферный раствор (0,01 моль/л) в ампулах по 10 мл или в бутылках по 450 мл, предназначенный для растворения лизоамидазы.
Условия хранения. В сухом, защищенном от света месте при температуре не выше +10 °С.
ЛИЗОЦИМ (Lysocimum)
Синонимы: Мукополисахаридаза.
Фермент белковой природы. Получают из белка куриного яйца.
Фармакологическое действие. Антибактериальный препарат, обладает способностью стимулировать неспецифическую реактивность (сопротивляемость неблагоприятным факторам) организма, оказывает противовоспалительное и муколитическое (разжижающее) действие.
Показания к применению. Хронические септические состояния (заболевания, связанные с наличием в крови микробов) и гнойные процессы, ожоги, отморожения, конъюнктивиты (воспаление наружной оболочки глаза), эрозии роговицы (поверхностный дефект прозрачной оболочки глаза), афтозные стоматиты (воспаление слизистой оболочки полости рта) и другие инфекционные болезни. (См. также стр. 847).
Способ применения и дозы. Местно и внутримышечно.
Для лечений ожогов, отморожений и гнойных ран накладывают салфетки, смоченные 0,05% раствором.
Побочное действие. Не отмечено.
Противопоказания. Не выявлены.
Форма выпуска. Стерильный порошок во флаконах по 0,1 г.
Условия хранения. В сухом, прохладном, защищенном от света месте.
ПРОФЕЗИМ (Profezimum)
Ферментный протеолитический (расщепляющий белки) препарат, являющийся комплексом протеаз (ферментов, расщепляющих белки), продуцируемых Вас. subtilis.
Фармакологическое действие. Препарат иммобилизован на аминоцеллюлозе (закреплен на полимерном носителе) и является средством пролонгированного (длительного) действия.
Профезим обладает способностью гидролизовать денатурированные белки (разлагать с участием воды белки, потерявшие свою специфическую активность), оказывает неполитический эффект (растворяет омертвевшие ткани) и вместе с тем уменьшает отек и воспаление тканей, стимулирует регенеративные (восстановительные) процессы.
Показания к применению. Профезим назначают при острых гнойно-некротических процессах (воспалении некротических /омертвевших/ тканей) различной этиологии (причины): нагноения операционных ран, гнойные раны после вскрытия абсцессов (гнойников), флегмон (участков острого, четко не отграниченного гнойного воспаления), маститов (воспаления молоковыносяших протоков молочной железы), инфицированные раны и др. При хронических гнойно-некротических процессах: длительно незаживающие раны, трофические и лучевые язвы, хронический остеомиелит (воспаление костного мозга и прилегающей к нему костной ткани); при непереносимости других протеолитических ферментов.
Частота смены повязок зависит от обилия раневого отделяемого: при интенсивном пропитывании повязок раневым отделяемым их меняют каждый день с соответствующим туалетом раневой поверхности и нанесением на нее суспензии профезима. По мере уменьшения экссудации (выделения из мелких сосудов ткани /например, кожи/ богатой белком жидкости) перевязки могут производиться через 1-2 дня. При хронических гнойно-некротических процессах (трофических язвах и др.) смена повязок может производиться с промежутками до 5 сут.
При хроническом остеомиелите профезим вводят в полость после ее вскрытия (для лизиса /растворения/ неудаленного гнойно-некротического содержимого). Препарат применяют до полного очищения раневой поверхности от гнойно-некротических масс.
Противопоказания. Применение профезима противопоказано при гнойно-некротических процессах, осложненных кровотечением.
Форма выпуска. 10% взвесь по 10 мл во флаконах, герметически укупоренных резиновыми пробками, обжатыми алюминиевыми колпачками. Взвесь (суспензия) в
изотоническом растворе натрия хлорида желто-коричневого цвета при стоянии образует желто-коричневый осадок и прозрачную надосадочную жидкость. Перед употреблением взвесь взбалтывают.
Условия хранения. При температуре от +4 до +8 ‘С.
РИБОНУКЛЕАЗА (Ribonucleasum)
Ферментный препарат, получаемый из поджелудочной железы крупного рогатого скота.
Фармакологическое действие. Способствует разжижению гноя, слизи, вязкой мокроты, а также оказывает противовоспалительное действие.
Показания к применению. Воспалительные заболевания дыхательных путей (трахеит, бронхит, пневмония, бронхоэктазия, и др.) для облегчения удаления вязких экссудатов (отделяемой из мелких сосудов ткани богатой белком жидкости) и мокроты; как противовоспалительное средство при пародонтозе (заболевании зубов), остеомиелите (воспалении костного мозга и прилегающей к нему костной ткани), тромбофлебите (воспалении стенки вен с их закупоркой) и др.
Побочное действие. Аллергические реакции, раздражение слизистых оболочек дыхательных путей при ингаляциях.
Противопоказания. Декомпенсация сердечной деятельности (неспособность сердца обеспечить достаточное кровоснабжение органов), легочная недостаточность, заболевания печени с нарушением функции, открытая форма туберкулеза, кровоточащие полости.
Форма выпуска. Во флаконах по 10 мг.
Условия хранения. В сухом, защищенном от света месте при температуре не выше +15 °С.
ТЕРРИЛИТИН (Terrilytinum)
Фармакологическое действие. Оказывает протеолитическое (расщепляющее белки) действие.
Показания к применению. Гнойные раны, ожоги, трофические язвы (медленно заживающие дефекты кожи), пролежни (омертвение тканей, вызванное длительным давлением на них вследствие лежания), воспалительные заболевания верхних дыхательных путей.
Побочное действие. Возможны аллергические реакции, связанные со всасыванием продуктов протеолиза (ферментативного расщепления белков), поэтому перед применением препарата вводят антигистаминные средства. При ингаляции возможна осиплость голоса, исчезающая самостоятельно. Может отмечаться быстропроходящая субфебрильная температура (в пределах 37-37,9 ‘С).
Противопоказания. Сердечная недостаточность, эмфизема легких (повышение воздушности и снижение эластичности легочной ткани) с дыхательной недостаточностью, декомпенсированные (тяжело протекающие) формы туберкулеза легких, дистрофия и цирроз печени (заболевания печени), вирусный гепатит (воспаление печени, вызываемое вирусом), панкреатит (воспаление поджелудочной железы), поражения почек, геморрагические диатезы (повышенная кровоточивость). Не следует вводить препарат в очаги воспаления и в кровоточащие полости, а также наносить на изъязвленные поверхности злокачественных опухолей.
Форма выпуска. Герметически укупоренные флаконы с содержанием 200 ПЕ во флаконе.
Условия хранения. Список Б. В сухом, защищенном от света месте при температуре не выше +4 «С.
ТЕРРИДЕКАЗА (Terrktecasum)
Фармакологическое действие. Модифицированная форма террилитина. Оказывает раноочишаюшее (протеолитическое /расщепляющее белки/) действие.
Показания к применению. Гнойные раны, пролежни (омертвение тканей, вызванное длительным давлением на них вследствие лежания без движения), трофические язвы, абсцессы (гнойники) различной локализации, бронхоэктатическая болезнь (заболевание бронхов, связанное с расширением их просвета).
Побочное действие. Гипертермия (повышение температуры тела), аллергические реакции.
Противопоказания. Повышенная чувствительность к препарату, кровоточащие раны и язвы, изъязвления злокачественных опухолей.
Форма выпуска. Порошок во флаконах по 100 ПЕ.
Условия хранения. Список Б. В сухом, защищенном от света месте при температуре не выше +10 ‘С и не ниже 0°С.
ТРИПСИН (Trypsinum)
Протеолитический (разлагающий белки) фермент, получаемый из поджелудочной железы крупного рогатого скота.
Показания к применению. Тромбофлебиты (воспаление стенки вен с их закупоркой), воспалительно-дистрофические формы пародонтоза (заболевания зубов), остеомиелит (воспаление костного мозга и прилегающей к нему костной ткани), гайморит (воспаление верхнечелюстных пазух), отит (воспаление полости уха), ирит (воспаление радужной оболочки глаза), иридоциклит (заболевание глаз), кровоизлияния в переднюю камеру глаза; как вспомогательное средство для облегчения удаления вязких секретов и экссудатов при воспалительных заболеваниях дыхательных путей (трахеиты, бронхиты и др.).
Побочное действие. Аллергические реакции, жжение на месте применения. Кровотечение из гранулирующих (заживающих) участков. При введении в полости возможно высвобождение веществ с гистаминоподобным действием.
Противопоказания. Кровоточащие раны и распадающиеся злокачественные опухоли. Индивидуальная непереносимость. Препарат не пригоден для внутривенного введения.
Форма выпуска. Во флаконах по 0,01 г.
Условия хранения. В сухом, защищенном от света месте при температуре не выше +10 ‘С.
ХИМОПСИН (Chymopsinum)
Препарат поджелудочной железы убойного скота (смесь химотрипсина и трипсина).
Фармакологическое действие. По биологическим свойствам сходен с альфа-химотрипсином и трипсином.
Показания к применению. Гнойные раны, пролежни (омертвение тканей, вызванное длительным давлением на них вследствие лежания), ожоги III степени, язвы
роговицы, кератиты (воспаление роговицы), воспалительные заболевания верхних дыхательных путей и легких.
Способ применения и дозы. Наружно (25-50 мг препарата растворяют в 10-50 мл 0,25% раствора новокаина); в офтальмологии ванночки с 0,2% раствором или капли (0,25% раствор) 3-4 раза в день, ингаляции 25-30 мг в 5 мл изотонического раствора хлорида натрия или воды для инъекций.
Побочное действие. Аллергические реакции; иногда охриплость голоса после ингаляций, быстропроходяшая субфебрильная температура (в пределах 37-37,9 °С), раздражение и отечность тканей глаза.
Противопоказания. Те же, что и для трипсина.
Форма выпуска. Порошок во флаконах по 0,025 г и 0,05 г.
Условия хранения. В сухом, защищенном от света месте при температуре не выше +10 °С.
ХИМОТРИПСИН (Chymotrypsinum)
Протеолитический (расщепляющий белки) фермент, получаемый из поджелудочной железы крупного рогатого скота.
Фармакологическое действие. При местном применении расщепляет некротизированные (омертвевшие) ткани и фибринозные образования (тромбы /сгустки кропи/); разжижает вязкие секреты (отделяемое специальных желез, например, мокроту), экссудаты (выделяемую из мелких сосудов ткани богатую белком жидкость), сгустки крови.
Показания к применению. Тромбофлебиты (воспаление стенки вен с их закупоркой), воспалительно-дистрофические формы пародонтоза (заболевания зубов), остеомиелит (воспаление костного мозга и прилегающей костной ткани), гайморит (воспаление верхнечелюстной пазухи), отит (воспаление полости уха), ирит (воспаление радужной оболочки глаза), иридоциклит (заболевание глаз); трахеиты (воспаление трахеи), бронхиты (воспаление бронхов), экстракция катаракты (удаление помутневшего хрусталика глаза).
Побочное действие и противопоказания такие же, как лля трипсина.
Форма выпуска. Порошок в герметически укупоренных флаконах по 0,005 г и 0,01 г.
Условия хранения. В сухом, защищенном от света месте при температуре не выше +10 °С.
_575x.png)
.png)