Асептический некроз костей в коленном суставе
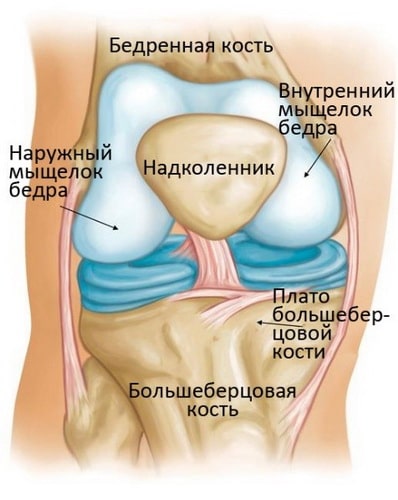
Коленный сустав – это самый крупный и мощный сустав человеческого тела. Он образован нижним концом бедренной кости, верхним концом большеберцовой кости и надколенником. Эти три кости в области контакта друг с другом покрыты суставным хрящом – ровной гладкой тканью, защищающей суставные концы костей и обеспечивающей беспрепятственное их скольжение друг относительно друга.
Остеонекроз коленного сустава наиболее часто локализуется во внутренней части суставного конца бедренной кости – внутреннем мыщелке, однако может также поражать наружный мыщелок или суставной конец (плато) большеберцовой кости.
Анатомические особенности коленного сустава
Коленный сустав, образованный надколенником, верхней частью большеберцовой и нижней частью бедренной кости, является самым большим и мощным в теле человека. Формирующие данный сустав кости в области соприкосновения друг с другом покрыты гладким суставным хрящом, обеспечивающим их скольжение при совершении человеком любого рода повседневных движений.
Как показывает медицинская практика, чаще всего остеонекроз возникает во внутреннем мыщелке, хотя, не редко, его локализацией может являться и наружный мыщелок (плато большеберцовой кости).
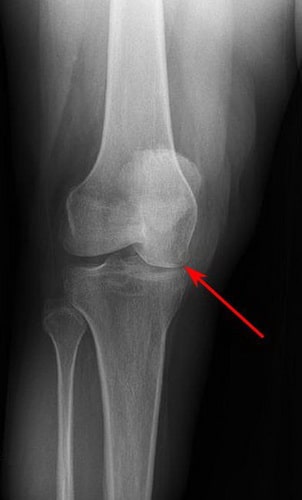
Рис. Чаще всего, остеонекроз коленного сустава поражает внутренний мыщелок бедра.
Причины остеонекроза
Как уже было отмечено выше, остеонекроз развивается при нарушениях кровоснабжения тех или иных участков костных тканей. В этом случае, при дефиците питательных веществ, наблюдается дистрофия и так называемое «проваливание» суставного хряща, что и ведет к развитию, а также последующему прогрессированию остеоартроза.
Септический (аваскулярный) некроз коленного сустава характерен для пациентов, использующих в течении долгого времени гормональную терапию, злоупотребляющих алкоголем и, в ряде случаев, получивших травму.
Кроме того, в своей практике специалисты выделяют и так называемый спонтанный остеонекроз, имеющий, на данный момент, неопределенную этиологию и характеризующийся значительным болевым синдромом в области колена.
Как правило, в группе риска находятся люди в возрасте от 60 лет, среди которых подавляющее большинство – женщины.
Факторы риска
Выявить точные причины нарушения кровоснабжения того или иного участка костной ткани, зачастую, практически невозможно. Однако сегодня врачи перечисляют следующие факторы риска, так или иначе влияющие на развитие недуга:
Как бы то ни было, при несвоевременном диагностировании остеонекроза на начальных стадиях, а также при отсутствии надлежащего лечения, данное заболевание гарантированно развивается в тяжелый остеоартроз.
Симптоматика остеонекроза
Остеонекроз (асептический некроз) развивается стадийно, проявляя себя, на первых этапах, внезапными дискомфортными и болевыми ощущениями во внутренней области колена, вызванными незначительными травмами, а также повышенной физической активностью.
По мере развития недуга человек начинает испытывать затруднения и сильную боль не только при совершении простейших повседневных движений, но и, даже, находясь в положении стоя.
Другими симптомами асептического некроза могут являться:
Процесс развития недуга происходит достаточно быстро и может занимать до одного года. По этой причине важно своевременно определить (диагностировать) наличие остеонекроза и начать его своевременное лечение, что позволит достичь весьма благоприятных результатов.
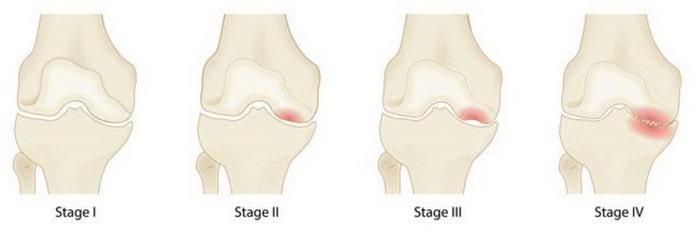
Четыре стадии асептического некроза (остеонекроза). На первой стадии серьезных изменений не наблюдается, в то время как при четвертой очевидны тяжелая форма остеоартрита и ярко выраженный коллапс коленного сустава.
Методы диагностики заболевания
Фзикальное обследование
При физикальном обследовании специалист обсуждает с пациентом особенности его самочувствия, выясняет имеющиеся жалобы, проводит тщательное обследование, а также сбор анамнеза учитывая наличие следующих признаков:
В процессе обследования лечащий врач устанавливает наиболее болезненные участки коленного сустава.
В большинстве случаев для асептического некроза характерно возникновение внезапных, не связанных с травмой, болей, проявляющихся преимущественно в ночное время суток. Также, зачастую, специалистом наблюдается скопление в суставе внутриколенной жидкости.
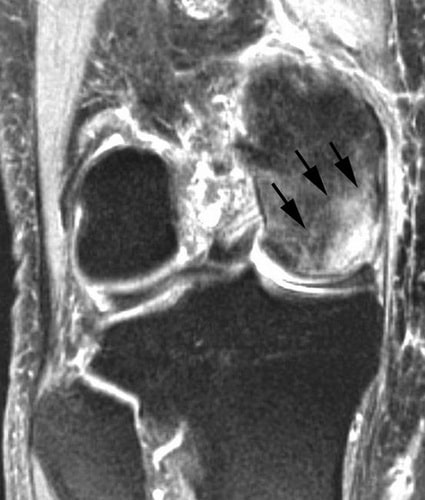
Диагностирование заболевания на ранних этапах проводится при помощи МРТ.
Виды лучевой диагностики
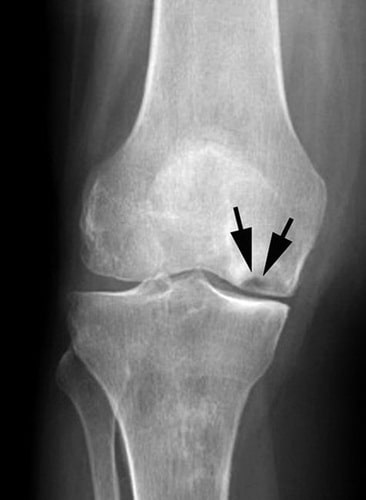
Рентгенография. Полученное при рентгенографическом исследовании изображение позволяет распознать плотные анатомические структуры, включая костные ткани. Данная методика обследования, как правило, выполняется с целью выявления, а также определения степени патологического изменения костей, характерного для последних стадий асептического некроза. Однако, при этом, обнаружить при помощи рентгенографии какие-либо изменения на начальных стадиях недуга не представляется возможным.
На снимке можно увидеть признаки асептического некроза внутреннего мыщелка бедренной кости.
Постепенно, с развитием заболевания может наблюдаться сужение суставной щели, сопряженное с травмированием хрящевой ткани сустава.
МРТ (магнитно-резонансная томография). Данная диагностическая методика позволяет обнаружить патологии, не отображаемые на рентгеновских снимках и/или не имеющие тех или иных симптомов. Благодаря такой важной особенности, МРТ считается более предпочтительным вариантом диагностирования остеонекроза.
Костная сцинтиграфия. Сцинтиграфия костной ткани (остеосцинтиграфия или ОСГ), особенностью которой является предварительная внутривенная инъекция безопасного для здоровья радиофармпрепарата (РФП), является одним из результативных вариантов диагностики остеонекроза. Данная методика позволяет увидеть и провести достаточно подробное исследование процесса поглощения и последующего накопления тканями радиоактивного препарата, сделав нужные выводы о развитии заболевания.
Тактика лечения остеонекроза
Особенность лечения остеонекроза, в первую очередь, зависит от следующих нюансов:
При этом специалисты разделяют асептический некроз на четыре стадии:
1 и 2 стадия, продолжительность которой длится до года, характеризуется видимым при МРТ образованием отечности в костной ткани, и дает высокий процент вероятности выздоровления.
3 и 4 стадии – характеризуется практически необратимыми процессами разрушения костной ткани.
Таким образом, при наличии у пациента первой и, в ряде случаев, второй стадии заболевания, могут применяться консервативные методики лечения.
Консервативное лечение
Устранение начальной формы остеонекроза по консервативной методике может включать:
Как правило, при грамотном составлении и соблюдении комплекса рекомендаций, консервативное лечение дает положительные результаты.
В случаях, когда площадь поражения сустава достаточно большая, а консервативное лечение не принесло желаемого результата, специалисты назначают малоинвазивное артроскопическое хирургическое вмешательство.
Хирургическое лечение
На сегодняшний день, существует ряд весьма эффективных методик хирургического лечения асептического некроза.
Микрофактуринг и артроскопический дебридмент. При такой методике хирургического вмешательства специалист применяет миниатюрные инструментарий и видеокамеру, позволяющие достаточно эффективно выполнить извлечение из сустава поврежденной хрящевой ткани, а также микроскопических костных фрагментов. Если же площадь поражения не значительна, врач формирует несколько отверстий (микропереломов), что позволяет запустить процессы репарации и, тем самым, нормализовать кровоснабжение на конкретном участке кости.
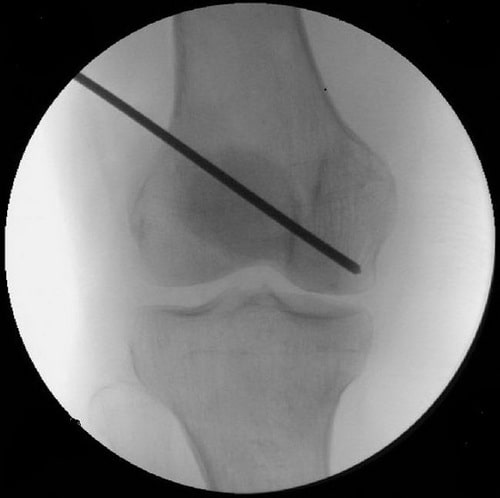
Внутренняя декомпрессия. Сутью такой операции является формирование в кости нескольких небольших, либо одного крупного канала с целью уменьшения так называемого внутрикостного давления. Такая технология обеспечивает образование новых сосудов, питающих пораженную суставную часть, устраняет костный коллапс, а также эффективным образом препятствует развитию остеоартроза.
Внутренняя декомпрессия на начальных этапах проявления остеонекроза
Остеохондропластика. Нередко внутреннюю декомпрессию сопрягают с заменой частей коленного сустава остеохондральным трансплантатом, взятым из здоровой кости, как самого пациента, так и донора. Кроме того, в последнее время, в медицине вполне успешно стали применяться и трансплантаты синтетического происхождения
Имплантация аутологичных хондроцитов (ИАХ). ИАХ, как методика, проводится в 2 этапа. Первый включает забор специалистом небольшого объема хондроцитов (хрящевых клеток), с целью последующего увеличения их объема путем культивирования в лабораторных условиях. Второй – имплантацию полученного биовещества в область пораженного недугом коленного сустава. Впоследствии, подсаженные клетки начинают разрастаться, замещая собой больные.
Остеотомия. Во время данной процедуры специалисты удаляют части бедренной или большеберцовой кости обеспечивая, тем самым, перераспределение нагрузки с больного участка, на здоровый.
Тотальное эндопротезирование (одномыщелковое). В случаях, когда остеонекроз достигает пика развития, вызывая коллапс кости, врачи рекомендуют выполнить замену коленного сустава пластиковыми, либо металлическими элементами. Это, в большинстве случаев, позволяет в некоторой степени восстановить изначальные функциональные возможности коленного сустава.
Исход заболевания
Как показывает медицинская практика, в подавляющем большинстве случаев использование той или иной из вышеперечисленных методик лечения асептического некроза обеспечивает не только купирование болевого синдрома, но и нормализацию функционирования коленного сустава. При этом, качество устранения данного недуга напрямую зависит от индивидуальной клинической картины пациента, стадии, на которой удалось диагностировать заболевание, а также правильности тактики лечения.
Стоимость услуг
Первичная консультация специалиста
Внутрисуставная инъекция препарата на основе гиалуроновой кислоты (стоимость препарата «Дьюралан» не включается)
PRP-терапия и плазмолифтинг (проводится в случае наличия травм и/или заболеваний коленного сустава)
Корригирующая остеотомия большеберцовой кости для лечения артроза
Одномыщелковое эндопротезирование коленного сустава
Остеонекроз суставов причины, симптомы, методы лечения и профилактики
Остеонекроз суставов — патологический процесс, омертвение костей из-за недостаточного притока крови. Остеонекроз сопровождается гибелью остеоцитов, при этом основное костное вещество сохраняется. Болезнь поражает в основном кости ног и рук, реже встречается в области челюсти. В зависимости от степени развития патологии, её лечением занимается ортопед или хирург.
Причины остеонекроза суставов
Омертвение кости могут провоцировать разнообразные причины, в числе которых:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Симптомы остеонекроза суставов
На ранних стадиях заболевание протекает бессимптомно, поэтому пациенты зачастую обращаются к врачу уже в запущенных случаях. На последних стадиях омертвение костей дает о себе знать острой болью в месте некроза, обездвиживанием поражённых конечностей.
Методы диагностики
При подозрении на остеонекроз в клинике ЦМРТ пациенту рекомендуют пройти рентгенологическое обследование и магнитно-резонансную томографию. Если есть вероятность сопутствующего заболевания, например, нарушения свёртываемости крови, пациенту нужно сдать анализы:
Некроз сустава
Важно понимать, что некроз суставов – это такое тяжело протекающее заболевание, которое является закономерным исходом нелеченного или неграмотно леченного хронического очага патологии в суставе.
Не стоит рисковать своим здоровьем, запишитесь на приём к высококвалифицированным специалистам «Доктор Ост»!
Записаться на приём
Такой же механизм и у некроза тканей сустава – необратимый процесс утраты жизнеспособности клеток возникает на фоне длительных артрозов и артритов различной этиологии.
ПРИЧИНЫ НЕКРОЗА ТКАНЕЙ СУСТАВА

Воробьев Евгений Валерьевич
Куимов Иван Анатольевич
Зонова Дарья Павловна
Дарманян Лиана Артуровна
Мужилов Владимир Сергеевич
Фомин Владимир Владимирович
Кузнецов Юрий Владимирович
ПОЛУЧИТЬ ПРОМОКОД НА БЕСПЛАТНЫЙ ОНЛАЙН-ПРИЁМ
можно до 15 декабря 2021 года.
До конца акции осталось:
Хочу онлайн-приём врача бесплатно!
СТАДИИ НЕКРОЗА КОСТИ
Сегодня уникальные технологии безоперационного восстановления тканей возвращают удовольствие от жизни без боли в суставах в любом возрасте. Но, тем не менее, помните: чем раньше вы обратитесь к врачу, тем выше шанс сохранить сустав.
ЛЕЧЕНИЕ В МЦ «ДОКТОР ОСТ»
Разрушение кости длится в среднем 1,5-2 года. Боли усиливаются и вынуждают идти к ортопеду. Доктор Ост готов остановить и имеет успешный опыт лечения некроза кости голеностопного сустава; тазобедренных; коленных и др.
Благодаря достижениям регенеративной медицины шанс сохранить сустав сохраняется в любом возрасте, поэтому в МЦ «Доктор Ост» готовы принять и молодых, и пожилых пациентов.
Для безоперационного лечения некроза сустава применяются новейшие методики:
Эти технологии используют различные аутоиммунные ткани пациента для стимуляции активного синтеза новых здоровых клеток на месте погибших и эффективны на разных стадиях некроза. Доказано: восстановление структуры изношенного хряща и кости этими технологиями за счёт собственных ресурсов организма является полноценной и значимой альтернативой эндопротезированию.
Безусловно, важной частью лечения должно стать устранение всех негативных факторов, способных повторно спровоцировать некроз сустава. С этой целью, для лечения первичного заболевания суставов в Доктор Ост применяют широкий спектр аппаратных технологий различного спектра действия.
Остеонекроз (ОН)
(аваскулярный некроз, асептический некроз, ишемический некроз кости)
, MD, PhD, Stanford University
Этиология остеонекроза
Наиболее частой причиной остеонекроза является травма. Нетравматический остеонекроз у мужчин возникает чаще, чем у женщин, бывает двусторонним более чем ( > ) 60% случаев и отмечается преимущественно в возрасте 30–50 лет.
Травматический остеонекроз
Наиболее частой причиной травматического остеонекроза является субкапитальный перелом проксимального отдела бедра Переломы тазобедренного сустава Переломы бедренной кости могут произойти в области головки, шейки, или области между или ниже вертелов (бугристостей) бедренной кости. Эти переломы типичны для пожилых, особенно на фоне остеопороза. Прочитайте дополнительные сведения 
Нетравматический остеонекроз
длительное использование глюкокортикоидов;
чрезмерное употребление алкоголя
Риск остеонекроза повышается, если доза преднизона или эквивалентная доза другого кортикостероида составляет более ( > ) 20 мг/день в течение нескольких недель или месяцев, с накоплением кумулятивной дозы обычно более ( > ) 2000 мг, хотя в отчетах о клинических случаях описан остеонекроз после гораздо меньшего воздействия кортикостероидов. Примечательно то, что кортикостероид-ассоциированный остеонекроз часто является мультифокальным и может поражать как опорные, так и не опорные суставы, такие как плечевые. Риск остеонекроза также повышается при употреблении более ( > ) 3 доз алкоголя/день (более ( > ) 500 мл этанола/неделю) в течение нескольких лет. Некоторые генетические факторы повышают предрасположенность к остеонекрозу. Небольшие нарушения свертывания, связанные с дефицитом протеина С, протеина S, антитромбина III или наличием антител к кардиолипину ( Обзор тромботических заболеваний (Overview of Thrombotic Disorders) Обзор тромботических заболеваний (Overview of Thrombotic Disorders) У здоровых людей гомеостатическое равновесие находится между прокоагулянтными (свертывание), антикоагулянтными и фибринолитическими силами. Многочисленные генетические, приобретенные и внешние. Прочитайте дополнительные сведения ), выявляются у значительной части больных остеонекрозом.
Для лечения некоторых заболеваний, которые ассоциируются с остеонекрозом (например, системная красная волчанка), используют глюкокортикоиды. Судя по имеющимся данным, в таких случаях риск остеонекроза связан прежде всего с назначением кортикостероидов, а не с самим заболеванием. Около 20% случаев остеонекроза являются идиопатическими. Описаны случаи остеонекроза челюсти Остеонекроз челюсти (ОНЧ) Остеонекроз челюсти является поражением полости рта с вовлечением нижнечелюстной или верхнечелюстной кости. Он может вызвать боль или протекать бессимптомно. Диагноз устанавливается при наличии. Прочитайте дополнительные сведения у некоторых пациентов, получавших высокие дозы бисфосфонатов внутривенно. Нетравматический остеонекроз тазобедренного сустава примерно у 60% случаев бывает двусторонним.
Патофизиология остеонекроза
Остеонекроз связан с гибелью клеточного вещества и костного мозга. Развитие нетравматического остеонекроза может быть обусловлено эмболией сгустками крови или каплями жира, внутрисосудистым тромбозом и внесосудистой компрессией.
После сосудистого эпизода развивается репаративный процесс, направленный на удаление некротизированной кости и костного мозга и замещение их живой тканью. Если зона инфаркта невелика и не подвергается значительной нагрузке, процессы восстановления протекают успешно, а головка бедренной кости остается округлой. Тем не менее примерно у 80% пациентов, особенно при обширном инфаркте и в зоне нагрузки, коллапс инфарктной зоны опережает попытки восстановления и этот участок отмирает. Головка бедренной кости больше не округлая.
Так как остеонекроз обычно поражает дистальные участки (эпифизы и метафизы) трубчатых костей, суставная поверхность хряща становится уплощенной и неровной с участками коллапса, что в конечном счете может привести к развитию остеоартрита Остеоартроз (ОА) Остеоартроз представляет собой хроническую артропатию, характеризующуюся поражением и разрушением суставного хряща, сочетающуюся с другими суставными изменениями, в т. ч. гипертрофией костной. Прочитайте дополнительные сведения 
Для получения дополнительной информации о патофизиологии остеонекроза, см. Osteonecrosis: Overview of New Paradigms in the Etiology and Treatment.
Симптомы и признаки остеонекроза
Общая симптоматика
Области, пораженные остеонекрозом, могут оставаться бессимптомными в течение недель или месяцев после сосудистого эпизода. Обычно после этого постепенно развивается боль, но она может возникнуть и остро. По мере прогрессирования компрессии сустава боль нарастает, усиливается при нагрузке и уменьшается в покое.
Поскольку многие факторы риска развития остеонекроза действуют системно (например, длительный прием кортикостероидов, чрезмерное потребление алкоголя, серповидноклеточная анемия), остеонекроз может быть многоочаговым. При серповидноклеточной анемии Серповидно-клеточная анемия Серповидноклеточная анемия (гемоглобинопатия) является причиной хронической гемолитической анемии, которая наблюдается практически исключительно у представителей негроидной расы. Она вызвана. Прочитайте дополнительные сведения 
Специфические симптомы
Остеонекроз тазобедренного сустава вызывает боли в области паха, которые могут иррадиировать в бедро или ягодицу. Подвижность сустава ограничивается, появляется хромота.
СПОНК обычно вызывает внезапную боль в колене без предшествующей травмы; внезапное начало и локализация боли могут помочь отличить его от классического ОН. Боль чаще локализована на внутренней поверхности сустава, при этом наблюдаются болезненность, невоспалительные экссудативные изменения сустава и хромота.
Остеонекроз головки плечевой кости часто вызывает менее выраженные боли и функциональные нарушения, чем при поражении коленного и тазобедренного суставов.
В прогрессирующей стадии остеонекроза отмечаются боли и ограничение подвижности, при этом пассивные движения ограничиваются в меньшей степени, чем активные. Может возникнуть синовиальный выпот с клиническими проявлениями, особенно в коленном суставе; синовиальная жидкость имеет невоспалительный характер.
Диагностика остеонекроза
Остеонекроз следует предполагать в следующих случаях:
при переломах, ассоциированных с увеличением частоты остеонекроза, особенно если боли сохраняются или усиливаются;
при персистирующих спонтанных болях в тазобедренном, коленном или плечевом суставе, особенно если имеются факторы риска остеонекроза
На начальном этапе следует выполнить простое рентгенологическое исследование. Рентгенологическая картина может быть нормальной в течение нескольких месяцев. Ранние рентгенологические признаки включают локализованные очаги склероза и просветления. Позднее может появиться субхондральный симптом полулуния из-за перелома эпифиза. Затем развивается коллапс кости и уплощение суставной поверхности с последующим развитием дегенеративных изменений.
Если есть серьезные основания для клинических подозрений, а рентгенография не позволяет подтвердить диагноз, используют МРТ, которая является более чувствительным и специфичным методом. Необходимо исследовать оба тазобедренных сустава. Сцинтиграфия костей менее чувствительна и менее специфична, чем МРТ, и в настоящее время выполняется редко. КТ требуется редко, хотя иногда она может быть полезна для выявления коллапса сустава, который не определяется на обычной рентгенограмме, а иногда не виден даже на МРТ.
Лабораторные анализы, как правило, в норме и имеют небольшое значение для диагностики ОН. Однако с их помощью можно обнаружить первопричинное заболевание (например, нарушение коагуляции, гемоглобинопатию, липидные изменения).
Лечение остеонекроза
Симптоматические мероприятия (например, покой, ЛФК, нестероидные противовоспалительные препараты [НПВП])
Хирургическая декомпрессия и другие процедуры, стимулирующие репарацию
Эндопротезирование тазобедренного сустава
Нехирургическое лечение
Маленькие асимптоматические дефекты могут самопроизвольно подвергаться обратному развитию и не требовать лечения, особенно в местах не несущих весовую нагрузку.
Более крупные очаги, как симптоматические, так и асимптоматические, без лечения имеют худший прогноз, особенно если они локализуются а головке бедра. Желательно рано начинать лечение направленное на замедление или пред-отвращение прогрессирования очага и сохранение сустава. В настоящее время не существует методов, позволяющих полностью излечить эту патологию. Нехирургическое лечение включает медикаменты (например, бисфосфонаты) и физические методы (электромагнитные поля и акустичесике волны). Он дает обнадеживающие результаты в ограниченных исследованиях, но пока не нашло широкого применения. Ограничение нагрузки не позволяет улучшить долгосрочный исход. Если остеонекроз диагностирован на ранней стадии и если поражение не находится в зоне нагрузки и могут быть смягчены способствующие заболеванию факторы (например, прекращение приема кортикостероидов), небольшие поражения могут разрешиться без лечения. Несмотря на это, остеонекроз, с целью увеличения шансов на заживление без коллапса (сплющивания) суставов, часто лечат (например, с помощью такой простой процедуры, как стержневая декомпрессия).
Больным спонтанным остеонекрозом коленного сустава не проводят оперативного вмешательства, и боли обычно прекращаются самопроизвольно.
Хирургическое лечение
Хирургическое лечение остеонекроза наиболее эффективно, если разрушения кости не произошло. Оно чаще используется при остеонекрозе коленного сустава, т.к. прогноз без лечения хуже, чем для других областей.
Декомпрессия выполняется наиболее часто. Из зоны некроза удаляют один или несколько фрагментов кости либо проделывают множественные маленькие каналы или отверстия для снижения внутрикостного давления и стимуляции репарации. Декомпрессия технически проста, и при правильном выполнении осложнения возникают очень редко. Необходимо ограничить нагрузку (нагрузка только по мере переносимости, с помощью костылей или ходунков) приблизительно на протяжении 6 недель. Большинство сообщений указывают на удовлетворительные или хорошие результаты отмечаются у 65% от всего количества пациентов и у 80% пациентов с незначительными поражениями тазобедренного сустава, которые излечиваются на ранних стадиях заболевания; однако сообщаемые результаты и, следовательно, потребность в полной замене тазобедренного сустава могут сильно различаться. В целом около 20–35% пациентов требуют полной замены тазобедренного сустава.
К другим методам относятся различные проксимальные остеотомии бедра и применение костных трансплантатов, как васкуляризованных, так и неваскуляризованных. Эти процедуры технически сложны, требуют ограничения нагрузки в течение 6 месяцев и в США выполняются нечасто. Существуют разные мнения о показаниях к их проведению и эффективности. Такие процедуры надо выполнять в отдельных центрах, имеющих опыт их использования и необходимое оснащение для получения оптимальных результатов.
Если значительное разрушение головки бедра и дегенеративные изменения вертлужной впадины вызывают сильные боли и нарушение движений, то артропластика обычно является наиболее надежным способом эффективного снятия боли и увеличения подвижности. Общепринятый метод – тотальное эндопротезирование тазобедренного сустава. Хорошие и отличные результаты при эндопротезировании тазобедренного и коленного суставов наблюдаются в 95% случаев, и больным удается в основном восстановить повседневную активность в течение 3 месяцев. В большинстве случаев срок службы эндопротезов тазобедренного и коленного суставов составляет более > 15–20 лет.
Существует две альтернативы тотальному эндопротезированию – поверхностная артропластика (ПА) и полу-ПА. ПА предусматривает установку двух металлических чашек, одну из которых фиксируют в вертлужной впадине, а вторую на головке бедренной кости с образованием сочленения металл-металл. При выполнении полу-ПА металлическую чашку устанавливают только на головку бедра. В настоящее время такие процедуры редко показаны, поскольку они связаны с высокой частотой локальных осложнений, несостоятельности протеза и опасений относительно возможного длительного воздействия ионов металла на организм.
При остеонекрозе коленного и плечевого суставов нехирургическое лечение проводится чаще, чем при поражении тазобедренного сустава. Опыт использования декомпрессии и остеопластики невелик, но дает обнадеживающие результаты. На поздних стадиях может быть показано частичное или тотальное эндопротезирование суставов. Хотя спонтанный остеонекроз коленного сустава (SPONK) у принимающих горячие ванны обычно регрессирует без хирургического лечения.
Справочные материалы по лечению
1. Atilla B, Bakırcıoğlu S, Shope AJ, et al: Joint-preserving procedures for osteonecrosis of the femoral head. J.EFORT Open Rev 4(12):647-658, 2020. doi: 10.1302/2058-5241.4.180073.
2. Hernigou P, Dubory A, Homma Y, et al: Cell therapy versus simultaneous contralateral decompression in symptomatic corticosteroid osteonecrosis: A thirty-year follow-up prospective randomized study of one hundred and twenty-five adult patients. Int Orthop 42(7):1639−1649, 2018. doi: 10.1007/s00264-018-3941-8. Epub 2018 May 9.
3. Zhang C, Fang X, Huang Z, et al: Addition of bone marrow stem cells therapy achieves better clinical outcomes and lower rates of disease progression compared with core decompression alone for early stage osteonecrosis of the femoral head: A systematic review and meta-analysis. J Am Acad Orthop Surg, 2020. doi: 10.5435/JAAOS-D-19-00816. Epub 2020 February 28.
Профилактика остеонекроза
Риск остеонекроза, связанный с назначением глюкокортикоидов, может быть снижен при назначении их только по строгим показаниям в минимально допустимой дозировке в течение как можно более короткого времени.
Следует избегать чрезмерного употребления алкоголя и курения. Изучается эффективность использования различных препаратов (например, антикоагулянтов, вазодилататоров, липидоснижающих средств) для профилактики остеонекроза у больных с высоким риском.
Ключевые моменты относительно остеонекроза
Остеонекроз чаще всего возникает как осложнение перелома шейки бедра со смещением, но факторы, которые нарушают костный кровоток (например, серповидно-клеточная анемия), повышают риск нетравматического остеонекроза.
Остеонекроз следует предполагать у пациентов с необъяснимой нетравматической болью в тазобедренном, коленном или плечевом суставе (иногда в лучезапястном или голеностопном суставе) и после некоторых переломов, если боль сохраняется или усиливается.
Рентгенография позволяет подтвердить диагноз, но МРТ более чувствительна и специфична.
Небольшие повреждения регенерируют самостоятельно, но большинство крупных поражений, особенно в тазобедренном суставе, прогрессируют без лечения.
Нехирургическое лечение пока не получило широкого распространения, поскольку его эффективность еще не доказана.
Хирургическое лечение часто показано для предупреждения прогрессии и/или для облегчения симптомов, в частности, для ОН тазобедренного сустава.