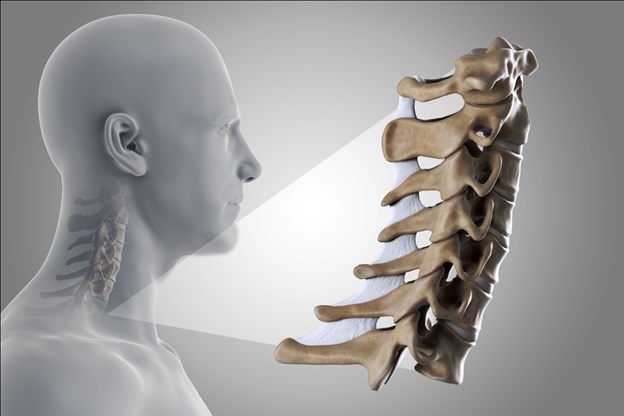
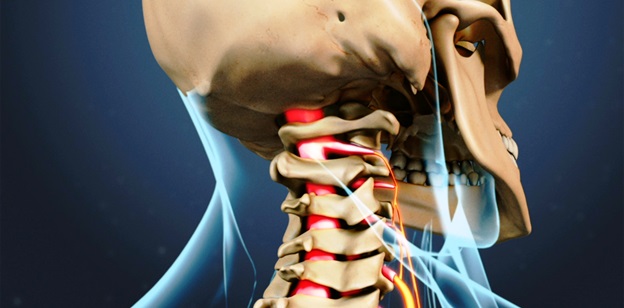
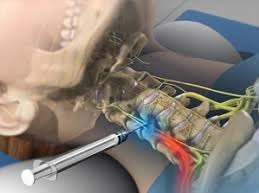
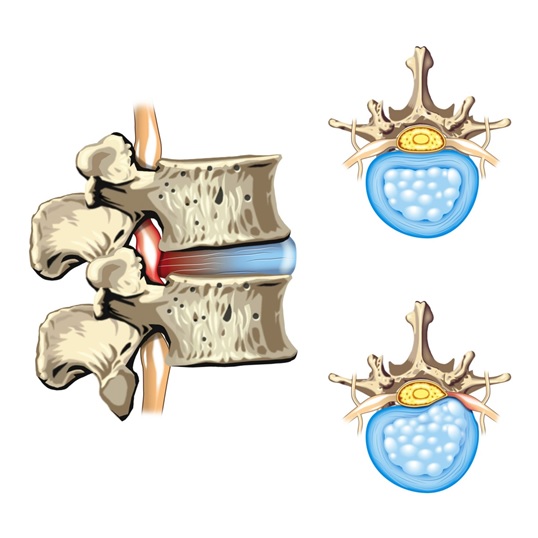
Корешковый синдром. Признаки болезни и её лечение
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Проявление таких симптомов бывает вызвано заболеваниями в разных отделах позвоночника. Боль концентрируется в каком-либо одном месте позвоночного столба, но может распространятся по нервной цепочке в другие органы человеческого организма.
Причины, вызвавшие корешковый синдром
Признаки радикулита могу проявиться впоследствии инфекции позвоночника, после заболевания туберкулёзом или остеомиелитом. Дать о себе знать после перенесённой травмы или возникновении опухоли.
Самой распространённой причиной его появления являются болезни разрушающие строение позвоночного столба, причём они проявляются в любой его части.
Это возрастные изменения в позвоночнике или остеохондроз, межпозвоночная грыжа, при которой межпозвоночный диск смещается через разрыв соединительной ткани, а так же, если ранее был диагностирован спондилёз поясничного или пояснично-крестцового отдела позвоночника. Заболевание, при котором строение межпозвоночных дисков не меняется, а болезнь очагами проявляется на наружной части фиброзного кольца или продольной связке столба.
Проявление заболевания
Боли прогрессируют по мере того как увеличиваются деструктивные изменения или воспалительные процессы.
В разных отделах позвоночного столба они проявляются по-разному:
В шейном отделе, боль по нервным волокнам способна распространиться на переднюю поверхность грудной клетки, в предплечья, лопатки. Движения скованы и приносят боль при минимальном повороте головы. Проявляется пониженная чувствительность рук, ощущение «ползания мурашек». Руку, со стороны произошедшего поражения, невозможно поднять до привычного положения.
Если боль сосредоточена в грудном отделе, её проявления напоминают симптомы межреберной невралгии, жалобы поступают на боль в сердце, потому, необходимо обследование у кардиолога, чтобы исключить болезни сердечной системы.
При проявлении в поясничном отделе, боль в пояснице сопровождается её перемещением в ногу со стороны поражения. Ногой трудно двигать, иногда больной не в состоянии самостоятельно ходить. Заболевание в этом отделе позвоночника может затрагивать мочевую систему. Наблюдаются проблемы с процессом мочеиспускания, как то затруднения или, напротив, частые к нему позывы.
Постоянная, тупая боль в пояснице называется люмбалгией, она усиливается при поднятии тяжестей и движении. Резкая боль, прострел (люмбаго) иногда проявляется ночью, при неловком повороте тела, её последствиями могут быть отёки, покраснения, усиленное потовыделение.
При проявлении радикулита в поясничной и крестцовой части спины бывают затронуты нижние конечности, а так же понижение или отсутствие чувствительности. Если болезнь протекает уже достаточно долго, то возможно и «усыхание», мускулатура больной ноги атрофируется и это заметно при визуальном осмотре.
Когда природа возникновения корешкового синдрома вызвана инфекционными заболеваниями, может наблюдаться долгое повышение температуры всего тела или местное, только болезненного участка.
Диагностика заболевания
Поставить диагноз на основании только клинического осмотра практически невозможно. В первую очередь назначается ренгенологическое исследование в прямом и боковом положениях. На снимках выясняют расстояние между позвонками и, по косвенным признакам, место ущемления спинномозгового нерва. Но наиболее точно диагноз ставится на основании магнитно-резонансной томографии. На снимках этого прибора видны затронутые болезнью корешки, нервные окончания и сосуды, что даёт возможность с наибольшей точностью определить заболевание. К сожалению, этот способ диагностики часто отвергается пациентами из-за высокой стоимости исследования.
Профилактика и лечение заболевания
Назначается комплексное лечение спины, с учётом индивидуальных особенностей каждого пациента.
При спазматическом сокращении мышц позвоночника необходимо применение релаксантов.
Витамины группы В помогают восстановиться нейронам корешков спинного мозга и работе нервных окончаний.
К сожалению, грыжи позвоночника поддаются лечению, только при вмешательстве хирургов.
Как для лечения, так и для профилактики заболеваний спины, рекомендованы массаж, иглоукалывание, электрофорез.
Корешковый синдром поясничного отдела позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Корешковый синдром поясничного отдела позвоночника характеризуется сдавлением спинномозговых нервов с развитием неврологической симптоматики. Степень выраженности клинических проявлений вариативна, основные признаки — нестерпимая боль, потеря чувствительности в зоне иннервации и двигательные расстройства. Для подтверждения диагноза используют магнитно-резонансную томографию, компьютерное сканирование, электронейромиографию. Лечение корешкового синдрома позвоночника может быть консервативным, при неэффективности выполняют оперативное вмешательство, целью которого является декомпрессия и восстановление кровообращения.
Рассказывает специалист ЦМРТ
Дата публикации: 16 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины корешкового синдрома
Патогенетические факторы, вызывающие защемление нервных волокон, разделяют на:
Симптомы корешкового синдрома
После переохлаждения или физической нагрузки появляется боль по типу прострела в поясничной области, которая, в зависимости от вовлеченных нервных окончаний, может иррадиировать в крестец, бедро, вдоль ноги по задненаружней поверхности. Наклоны, сгибание и разгибание туловища затруднены, пациент пытается найти удобную позу для уменьшения неприятных ощущений. Могут присутствовать снижение чувствительности, похолодание стоп. Зажатость мышц при отсутствии лечения сменяется атрофией. Какие нервные корешки позвоночника затронуты, можно предположить по локализации проявлений:
Корешковый синдром грудного отдела позвоночника можно заподозрить при болях в груди, которые могут напоминать приступ стенокардии.
Классификация
При описании корешкового синдрома указывают:
Как диагностировать
После оценки жалоб, истории развития, функциональных проб и наружного осмотра врач может направить пациента для прохождения:
К какому врачу обратиться
Профильные специалисты — невролог, вертебролог, ортопед, но можно прийти на прием к врачу общей практики, терапевту, хирургу. После беседы и предварительного обследования доктор подскажет план дальнейших действий.
Корешковый синдром поясничного отдела
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
Паттерны боли
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Корешковый синдром шейного отдела
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
Симптомы
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
Инструментальные методы диагностики
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики:
Лечение корешкового синдрома
Позвоночник выполняет опорную функцию туловища и в то же время защищает спинной мозг. Пучки сенсорных и моторных нервов выходят из позвоночника через фораминальные каналы и идут в дальше периферические области тела. Эти нервы передают сенсорную информацию в центральную нервную систему и получают импульсы из головного мозга, что позволяет нам взаимодействовать с окружающим нас миром. Иногда, однако, функция нервов может быть нарушена и передача импульсов становится некорректной. Такие нарушения функции нервов могут, обусловлены компрессией нервного корешка на выходе из позвоночника. Корешковый синдром имеет медицинский термин «радикулопатия». Лечение корешкового синдрома (радикулопатии) обычно проводится с помощью комбинации консервативных методов, а хирургическое лечение рекомендуется лишь в крайних случаях.
Локализация
Причины
Как правило, импинджмент (компрессия) нервного корешка развивается в результате естественного процесса старения. По мере изнашивания позвоночника, расстояние между позвонками уменьшается, развиваются остеофиты, утолщаются связки и возникают условия для сужения фораминальных каналов, что и приводит к компрессии корешков. Основные дегенеративные изменения которые приводят к компрессии корешка :
Помимо инволюционных дегенеративных изменений могут быть и другие причины развития корешкового синдрома, такие как:
Симптомы
Симптомы корешкового синдрома (радикулопатии) могут широко варьироваться, в зависимости от местоположения пораженного корешка и тяжести обструкции. Как правило, следующие симптомы могут свидетельствовать о наличии компрессии нервного корешка:
Диагностика
Корешковый синдром (радикулопатия) диагностируется на основании характерных симптомов, данных неврологического осмотра, результатах медицинской визуализации и нейрофизиологических методов диагностики.
Основные методы диагностики корешкового синдрома
В тех случаях, когда необходимо исключить онкологические заболевания или воспалительные процессы в позвоночнике, возможно использование дополнительных методов исследования, таких как ПЭТ и лабораторная диагностика.
Лечение
Сложность лечения корешкового синдрома (радикулопатии) заключается в том, что при компрессии происходят изменения в структуре нервных волокон (иногда необратимые). Процесс регенерации нерва зависит от степени повреждения и для полного восстановления функции нервов может потребоваться от нескольких недель до нескольких месяцев.
Лечение корешкового синдрома направлено на снижение компрессии корешка и уменьшение отека и воспаления, что позволяет уменьшить боли и восстановить проводимость по нервам, а после купирования острой симптоматики необходимо принять меры для восстановления морфологической структуры нервов.
Методы лечения корешкового синдрома определяются исключительно на основании идентификации возможных причин, а также выделения основной причины, которая вызвала этот синдром.
Пациентам при остром корешковом синдроме назначается строгий постельный режим, пациент должен лежать исключительно на твердой поверхности.
Медикаментозное лечение:
Рефлексотерапия – воздействие на БАТ помогает улучшить проводимость по нервному волокну и таким образом помочь восстановить функции нервов
Массаж. Медицинские методики массажа широко применяются в лечении корешкового синдрома и оказывают эффект за счет снижения спазма и улучшения циркуляции крови в тканях.
Мануальная терапия
После купирования острого болевого синдрома можно подключать мануальные манипуляции.
Методы мануальной терапии (мобилизации) позволяют снизить боль и уменьшают симптомы на начальных стадиях лечения.
На начальном этапе реабилитации мануальные манипуляции необходимо выполнять один раз в неделю в сочетании с программой ЛФК. В дальнейшем, по мере восстановления, процедуры мануальной терапии можно проводить до 2-3 раз в неделю и они должны выполняться в сочетании с активной программой упражнений.
На этапе восстановления пациентам с корешковым синдромом (радикулопатией) необходимо в течение длительного времени продолжать занятия ЛФК, что позволит избежать рецидивов корешкового синдрома.
Хирургические методы лечения