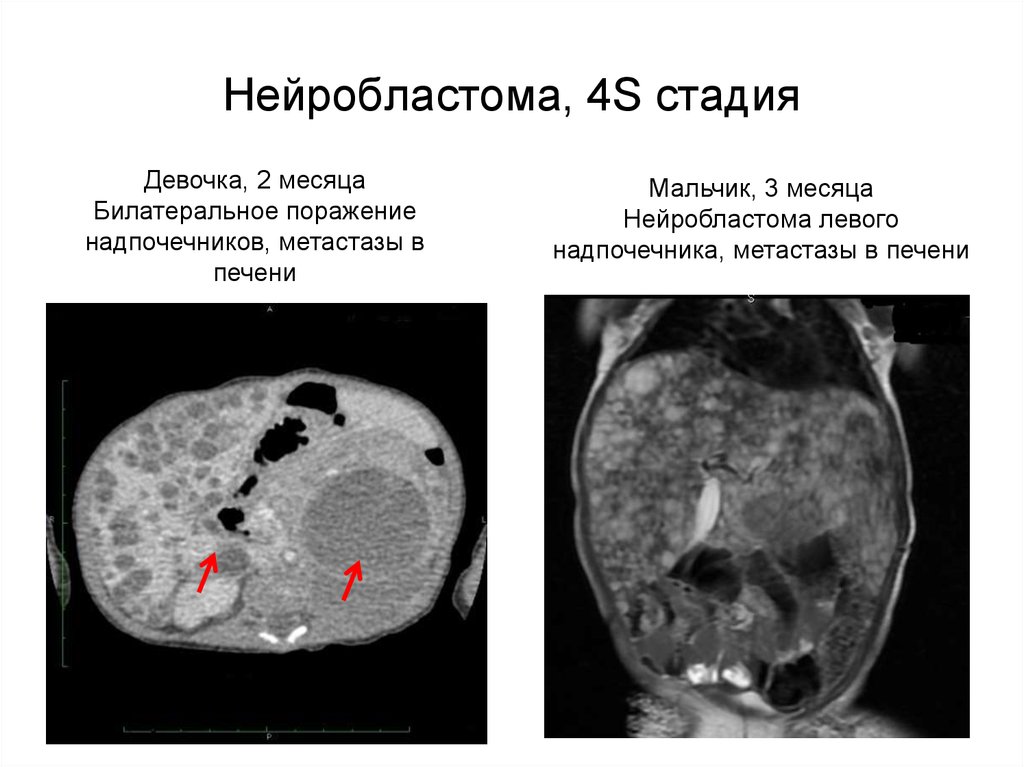
Нейробластома: причины, симптомы и лечение и диагностика нейробластом
Это злокачественная опухоль, формирующаяся из эмбриональных нейробластов симпатической нервной системы. Она занимает 14 % среди всех раковых заболеваний у детей, в 90 % случаев выявляется в возрасте до 5 лет. Опухоль может быть и врожденной, часто встречается на фоне пороков развития. У взрослых нейробластомы за редким исключением не развиваются.
В качестве основной причины возникновения опухоли считаются приобретенные мутации, появляющиеся под влиянием неблагоприятных факторов. Присутствует корреляция между наличием нейробластомы и аномалиями развития, врожденными патологиями иммунитета.
Опухоль имеет наследственную природу в 1-2 % случаев, наследуется по аутосомно-доминантному типу. В случае семейной формы рака типично раннее начало болезни (обычно 8 месяцев).
При нейробластоме присутствует такой патогномоничный генетический дефект, как потеря участка короткого плеча первой хромосомы. У 30 % больных в клетках опухоли обнаруживаются амплификация или экспрессия N-myc онкогена.
Классификация нейробластомы
Выделяют такие стадии развития опухоли:
I: одиночный узел до 5 см величиной, метастазов нет.
II: одиночное образование 5-10 см, отсутствуют признаки поражения лимфоузлов и отдаленных органов.
III: опухоль до 10 см с вовлечением в онкологический процесс региональных лимфоузлов, но без поражения отдаленных органов.
IV A: образование любого размера с отдаленными метастазами.
IV B: множественные опухоли с синхронным ростом. Невозможно установить наличие метастазов.
Симптомы нейробластомы
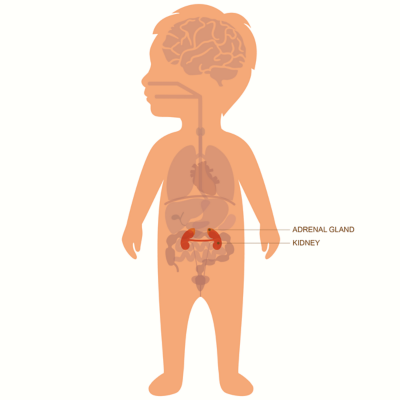
Клиническая картина зависит от локализации опухоли, наличия метастазов, количества продуцируемых образованием вазоактивных веществ. Чаще всего нейробластомы встречаются в надпочечниках, могут обнаруживаться в забрюшинном пространстве, средостении, в области таза и в районе шеи.
Основными признаками заболевания считаются:
Метастазирование может сопровождаться быстрым увеличением печени в размерах, образованием на коже грубых узлов, болями в костях, увеличением лимфатических узлов, анемией, кровоизлияниями.
Диагностика нейробластомы
Исследование включает в себя гистологический анализ опухоли и метастазов. Диагноз ставят с учетом вовлечения в онкологический процесс костного мозга, на основе данных о повышенном уровне катехоламинов или их производных.
Диагностика нейробластомы также включает в себя:
Терапия нейробластомы
Противоопухолевое лечение предусматривает:
На I-II стадии проводят операцию, которой предшествует химиотерапия. На III стадии опухоль, как правило, неоперабельна, что делает химиотерапию обязательной. На IV стадии показана высокодозовая химиотерапия, операция и пересадка костного мозга.
Обычно нейробластому обнаруживают на IV стадии, при которой 5-летняя выживаемость больных составляет 20 %. Наиболее благоприятен прогноз у детей раннего возраста в отсутствии метастазов в костях. В целом выживаемость составляет около 50 %.
Оценить риск развития нейробластомы и подобрать оптимальную противоопухолевую терапию позволяют молекулярно-генетические тесты. Их можно пройти в медико-генетическом центре «Геномед».
Нейробластома
Нейробластома – эмбриональная опухоль, возникающая в процессе внутриутробного или раннего постнатального периода жизни из стволовых нервных клеток – нейробластов.
Впервые описание этой опухоли, названной впоследствии «детской глиомой», дал Рудольф Людвиг Карл Вирхов в 1864 году. Позднее в 1891 году немецким ученым патоморфологом Феликсом Маршандом был определен источник опухоли – клетки симпатической нервной системы и надпочечники. Симпатическая нервная система – это часть автономной (вегетативной) нервной системы. Она контролирует непроизвольную работу внутренних органов человека, например, работу сердца, кишечника, мочевого пузыря, процесс кровообращения.
Эпидемиология
Нейробластома составляет около 7-8% от всех злокачественных новообразований в детском и подростковом возрасте. Это наиболее часто возникающий вид детских новообразований после опухолей кроветворной и центральной нервной системы. Примерно 40% случаев заболевания встречается на первом году жизни, с возрастом количество случаев уменьшается. Средний возраст на момент диагностирования составляет 19 месяцев.
Причины и риски
Причины появления опухоли до конца не изучены. Нейробластома возникает в том случае, когда нормальные нейробласты не созревают в нервные клетки. Вместо этого они продолжают бесконтрольно расти и делиться. Предполагают, что эти несозревшие (эмбриональные) нервные клетки начинают мутировать еще до рождения ребенка, когда начинают меняться хромосомы и/или происходит сбой в регулировании работы генов. Как подтверждают актуальные исследования, у большинства детей болезнь не является наследственной̆. Только около 1% случаев нейробластомы имеют наследственную основу, чаще всего, вследствие мутаций в гене, который̆ называется ALK (или ген киназы анапластической лимфомы), либо в гене PHOX2B. На сегодняшний̆ день нет клинических исследований, доказывающих, что внешние факторы (окружающая среда, вредные условия работы родителей ребенка, прием каких-либо медикаментов, курение и употребление алкоголя во время беременности) могут стать причиной болезни.
Клиническая картина при нейробластоме
Нейробластома может возникать в любой анатомической области, где располагается симпатическая нервная система: надпочечники, шейный, грудной и брюшной симпатический отделы, параганглии.
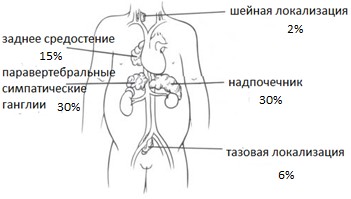
Самой частой локализацией нейробластомы является забрюшинное пространство (одинаково часто опухоль диагностируется в надпочечниках и паравертебральных забрюшинных ганглиях). У 15% детей нейробластома локализуется в заднем средостении. Реже опухоль возникает в области таза (6%) и шеи (2%) (рис. 1).
Рис. 1. Локализация нейробластомы
При ранних стадиях заболевания у многих детей может не быть никаких симптомов. Опухоль у них находят случайно, например, при плановом УЗИ обследовании младенцев при диспансеризации. Как правило, жалобы у детей появляются тогда, когда опухоль уже успела сильно вырасти и давит на соседние органы, нарушая их работу, или когда опухоль дала метастазы.
Среди общих симптомов заболевания можно выделить следующие: потеря веса, слабость, костные и суставные боли, некупируемая диарея.
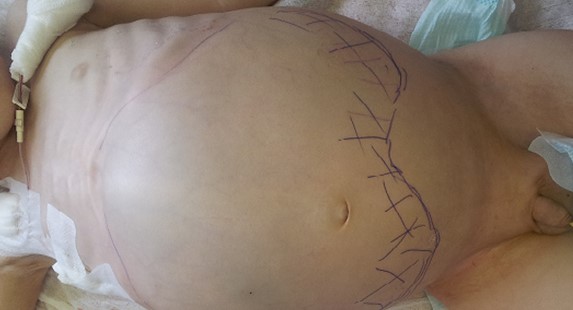
Большинство проявлений болезни и их выраженность зависят от расположения опухоли и ее взаимосвязи с соседними органами и тканями. Так, для пациентов в возрасте до 2-х лет при забрюшинной локализации характерно увеличение размеров живота, лихорадка и потеря веса. Нейробластома забрюшинного пространства пальпируется через переднюю брюшную стенку в виде бугристого, несмещаемого опухолевого узла (рис. 2). У детей старшего возраста заболевание может манифестировать болевым синдромом, обусловленным метастатическим поражением костей, респираторными нарушениями, увеличением размеров живота, появлением запоров. У пациентов с большими забрюшинными опухолями можно обнаружить развитую сеть подкожных вен, развернутые края грудной клетки.
Рис. 2. Нейробластома забрюшинного пространства
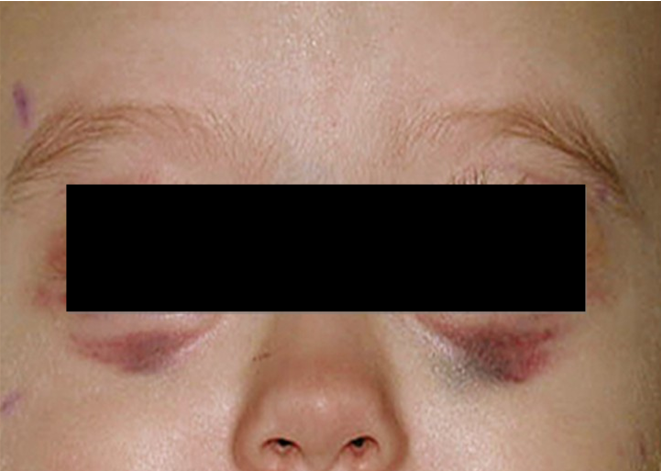
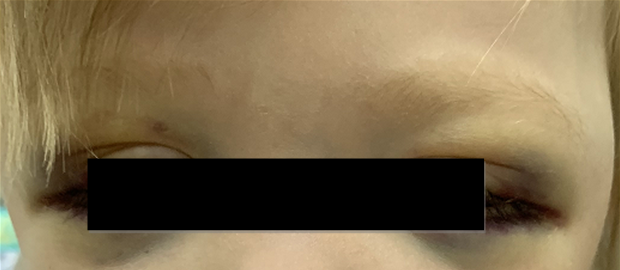
Локализация опухоли в шейно-грудном отделе симпатического отдела позвоночника вызывает синдром Горнера (сужение зрачка, разные размеры зрачков, покраснение и/или опущение верхнего века и небольшое поднятие нижнего). Другими изменениями в области глаз могут быть кровоизлияния в кожу или слизистую оболочку, «синяки» на веках и под глазами. На поздней стадии болезни иногда появляются черные круги вокруг глаз (гематома в виде очков) (рис. 3).
Рис. 3.1. Симптом «очков»
Рис. 3.2. Симптом «очков» при метастазах в орбиту
Поражение заднего средостения может стать причиной сухого кашля, дыхательных расстройств, деформации грудной клетки, частого срыгивания. При локализации опухоли в полости таза отмечают нарушение функции тазовых органов (периодическое недержание мочи, нарушение акта дефекации), отёки нижних конечностей.
При распространении опухоли в позвоночный канал и сдавлении ею спинного мозга могут развиваться слабость в ногах, неустойивость походки, параличи нижних конечностей, а также дисфункции органов малого таза (задержка мочеиспускания или непроизвольное мочеиспускание, запоры).
Редко, примерно в 2-4% всех случаев, у детей встречается ассоциированный с нейробластомой церебеллярный синдром («опсоклонус-миоклонус» или энцефалопатия Кинсбурна), характеризующийся некоординированными, нерегулярными движениями туловища и конечностей, миоклонусом и хаотичными движениями глазных яблок.
Нейробластома ‒ гормонопродуцирующая опухоль, способная к секреции физиологически активных веществ – катехоламинов ‒ адреналина, норадреналина и дофамина. В моче, как правило, повышено выведение их метаболитов ‒ ванилилминдальной и гомованилиновой кислот. В 95% случаев гормональная активность нейробластомы тем больше, чем выше степень её злокачественности. Эффекты секретируемых гормонов вызывают специфические клинические симптомы нейробластомы ‒ резкое повышение артериального давления, диарею (вызывается секрецией вазоактивного интестинального полипептида), потливость, эмоциональную лабильность, периодическое повышение температуры.
Нейробластома метастазирует чаще всего в костный мозг, кости, в отдаленные лимфатические узлы, печень или кожу, редко — в головной мозг или легкие. Признаки отдалённых метастазов можно обнаружить в виде экзофтальма, кровоизлияний в орбиты, опухолевых узлов на голове.
Среди особенностей течения нейробластомы можно выделить следующие:
Гистологическая классификация
Существующая гистологическая классификация нейробластомы INPC-Shimada основана на степени зрелости (дифференцировки) опухолевой ткани и выделяет 4 категории (от недифференцированных до зрелых форм):
1) нейробластома, бедная шванновской стромой: недифференцированная, низкодифференцированная, дифференцированная;
2) нодулярная ганглионейробластома;
Стадии заболевания
Существует несколько систем стадирования нейробластомы. Наиболее точной является модифицированная система, разработанная Международным противораковым союзом (INSS) (табл. 1).
Диагностика нейробластомы
Лабораторные методы
В клиническом анализе крови при поражении костного мозга может наблюдаться снижение показателей крови: анемия, лейконейтропения, тромбоцитопения.
В сыворотке крови также можно определить специфические для нейробластомы маркеры: нейрон-специфическую енолазу (НСЕ), уровень метаболитов катехоламинов, лактатдегидрогеназу (ЛДГ) и ферритин.
Простым в выполнении специализированным тестом при диагностировании нейробластомы является определение уровня ванилилминдальной и гомованилиновой кислот в анализе мочи. Их также называют «тестом на оценку метаболитов катехоламинов в моче». Данный анализ может проводиться при сборе мочи ребенка в течение суток или в однократной порции мочи.
Перед началом специфической терапии всегда проводится верификация диагноза; диагноз нейробластомы ставится при гистологическом исследовании биоптата первичной опухоли или метастазов, или при сочетании наличия опухолевых клеток в костном мозге и повышенного уровня суточной экскреции катехоламинов.
Молекулярно-генетическое исследование
Инструментальные методы
Ультразвуковое исследование
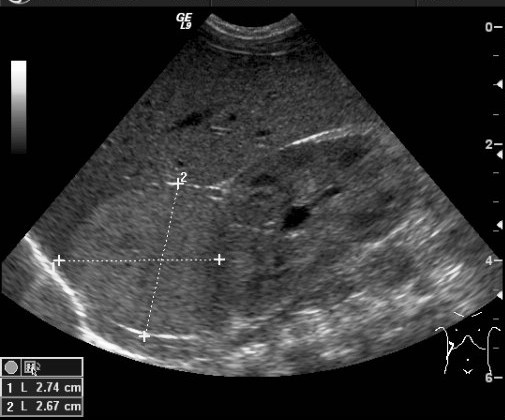
Ультразвуковой метод исследования позволяет выявить наличие опухоли и ее расположение по отношению к внутренним органам. УЗИ позволяет оценить степень местного и отдаленного распространения злокачественного процесса и выявляет метастатическое поражение печени и лимфатических узлов (рис. 4).
Рис. 4. УЗИ образования правого надпочечника
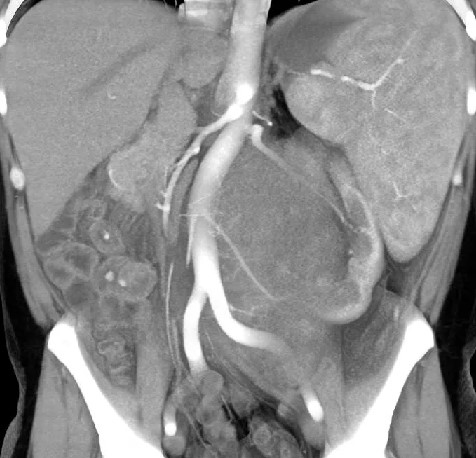
Компьютерная томография брюшной полости и забрюшинного пространства
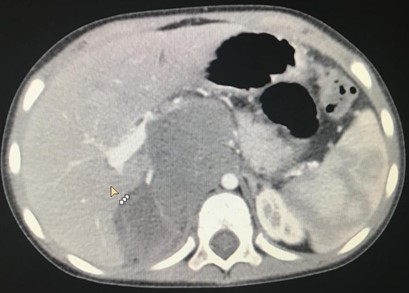
Компьютерная томография более детально дает информацию об анатомическом отношении опухоли к окружающим тканям и органам, позволяет оценить структуру опухоли (рис. 5).
Рис. 5. КТ нейрогенного образования забрюшинного пространства справа
Магнитно-резонансная томография органов брюшной полости, забрюшинного пространства и позвоночника
МРТ органов брюшной полости и забрюшинного пространства ‒ это безопасный и высокоинформативный метод исследования, который позволяет не только уточнить локализацию опухоли, точные размеры новообразования и соотношение его с окружающими тканями, но и выявить метастатические очаги в печени и брюшной полости. Также МРТ дает возможность оценить состояние костных структур и мягких тканей позвоночного столба и позвоночного канала (рис. 6).
Рис. 6. МРТ нейрогенного образования забрюшинного пространства слева
Радиоизотопные исследования
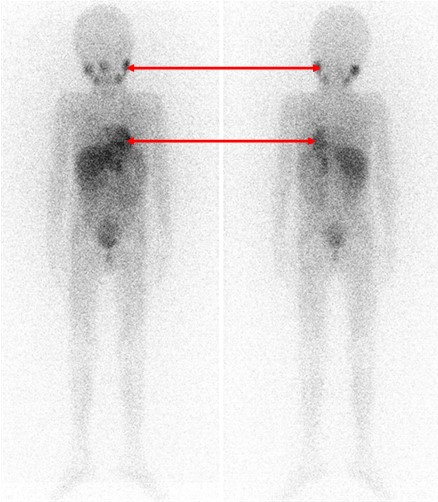
Одним из наиболее информативных специфических методов топической диагностики нейробластом является сцинтиграфия с метайодбензилгуанидином (МЙБГ), меченным 123I. МЙБГ по своей химической структуре сходен с катехоламинами в организме. Это вещество концентрируется в тех опухолях, которые вырабатывают катехоламины. МЙБГ метят радиоактивным изотопом йода (например, 123I) в безопасной для жизни дозе, и готовый препарат внутривенно вводят в кровоток. Накапливаясь в клетках опухоли, он дает излучение. Эти сигналы регистрирует специальная камера и переводит их в изображение. Таким образом, метод позволяет выявить не только первичную опухоль, но и наличие регионарных и отдаленных метастазов (рис. 7).
Рис. 7. Сцинтиграфия с метайодбензилгуанидином (визуализируется первичная паравертебральная опухоль с метастазами в кости черепа)
Остеосцинтиграфия – метод сканирования костей скелета с помощью внутривенного введения радиофармпрепарата. Радиофармпрепарат накапливается участками, пораженными опухолевыми клетками в костях, что видно на снимках, выполняемых гамма-камерой. Таким образом, данный метод исследования позволяет выявить возможные метастазы костей скелета.
Исследование костного мозга (миелограмма и трепанобиопсия) используется для уточнения наличия поражения опухолевыми клетками костного мозга.
Лечение нейробластомы
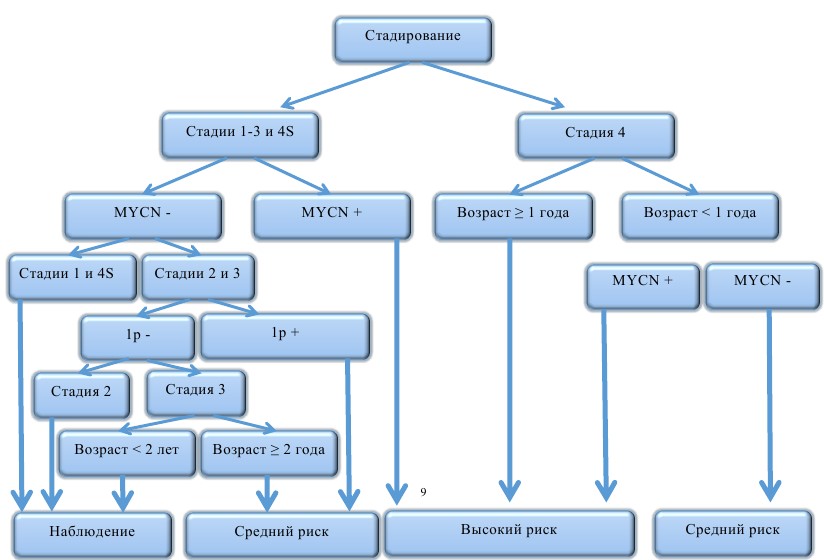
Учитывая разнообразные сценарии развития исхода заболевания (от спонтанной регрессии до летального исхода от прогрессирования), в терапии нейробластомы предлагаются риск-адаптированные принципы. Стратификация пациентов проводится согласно факторам риска до начала лечения (как правило, это клинические и молекулярно-генетические данные) и на основании ответа опухоли во время лечения (response-adapted). При выделении групп риска перед началом лечения используются следующие прогностические критерии: стадия заболевания, возраст на момент диагностики, результаты молекулярно-генетических данных — амплификация MYCN и делеция короткого плеча 1р (рис. 8).
Рис. 8. Стратификация пациентов на группы риска согласно наличию факторов неблагоприятного прогноза
Неоадъювантная (предоперационая) полихимиотерапия
Особенности хирургического лечения
Адъювантная (постоперационная) полихимиотерапия
Лекарственное лечение необходимо начать через 5-7 дней после оперативного вмешательства. При отсутствии показаний для проведения 2-й линии полихимиотерапии в схемах лечения используются те же базовые препараты, как и при неоадъювантной терапии.
Лучевая терапия
В случае наличия неблагоприятных прогностических факторов, в частности выявления в опухоли мутации MYCN онкогена, рекомендовано проведение высокодозной полихимиотерапии с аутологичной трансплантацией гемопоэтических стволовых клеток.
Для больных с высоким риском развития рецидива (распространенные стадии заболевания с наличием неблагоприятных молекулярно-генетических маркеров) рекомендовано проведение «поддерживающей» дифференцирующей терапии 13-цис-ретиноевой кислотой и пассивной иммунотерапией антиGD2 моноклональными антителами.
Иммунотерапия
Иммунотерапия – новый метод лечения нейробластомы, который используется для уничтожения раковых клеток. Дисиалоганглиозид GD2 – молекула- антиген, экспрессируемая клетками нейробластомы, это делает ее идеальной мишенью для иммунотерапии антителами: антитело действует против этой молекулы. Клетки иммунной системы могут способствовать гибели клеток нейробластомы.
В НМИЦ онкологии им. Н.Н. Петрова проводятся все этапы лечения, включая минимально-инвазивные операции (лапаро- и торакоскопические), тандемную трансплантацию и пассивную иммунотерапию.
Интенсифицируя терапию у детей с нейробластомой группы высокого риска (с включением тандемной высокодозной полихимиотерапии в консолидацию и пассивной иммунотерапии в постконсолидацию) удалось повысить результаты выживаемости на 20%.
Рекомендации после лечения
СПИСОК ЛИТЕРАТУРЫ
Авторы:
Под научной редакцией:
Кулева С.А.
Заведующий детским онкологическим отделением, врач-детский онколог, ведущий научный сотрудник, профессор, доктор медицинских наук, главный внештатный детский специалист-онколог Комитета по здравоохранению Санкт-Петербурга
Нейробластома
Что такое нейробластома?
Чаще всего нейробластома возникает в брюшной полости и часто развивается в нервной ткани надпочечников, которые располагаются над верхней частью почек.
нейробласты
Нейробласты — это клетки, рост которых происходит на очень ранних этапах развития плода, как только ребенок начинает формироваться в теле матери. Эти клетки созревают с образованием нервных клеток симпатической нервной системы (СНС). Иногда в развитии нейробластов происходят отклонения, которые могут формировать опухоли. Как правило, нейробластомы обнаруживаются в основных органах симпатической нервной системы, расположенных по обе стороны спинного мозга и в надпочечниках.
Нейробластома обычно диагностируется у детей младше 5 лет. Это самая распространенная опухоль у грудных детей. На ее долю приходится 50% случаев рака у грудных детей и 7–10% всех случаев детского рака. Каждый год в США диагностируется около 650 новых случаев.
Лечение нейробластомы зависит от стадии заболевания (от того, насколько опухоль успела распространиться от первичного очага). Некоторым детям достаточно только хирургической операции. Пациентам с более тяжелым течением заболевания требуется интенсивное лечение, включающее хирургическую операцию, химиотерапию, лучевую терапию и/или иммунотерапию.
Факторы риска и причины возникновения нейробластомы
Определенные факторы могут повышать риск развития нейробластомы. Такие опухоли наиболее часто развивается у детей младшего возраста, несколько чаще у мальчиков, чем у девочек.
У небольшого числа пациентов (1-2%) отмечается наследственная нейробластома. Эта разновидность заболевания может передаваться из поколения в поколение. Наследственная нейробластома чаще всего вызывается изменением, или мутацией в генах ALK или PHOX2B. У детей с наследственной нейробластомой вероятность передачи заболевания своим детям составляет 50%.
Признаки и симптомы нейробластомы
Признаки и симптомы нейробластомы зависят от расположения опухоли и возраста ребенка. К ним относятся:
Другие симптомы нейробластомы могут включать в себя хроническую диарею, изменения движений глаз, высокое кровяное давление, головную боль, кашель, затрудненное дыхание, жар, образование гематом или синдром Горнера.
Синдром Горнера
| Расположение опухоли | Симптомы |
|---|---|
| Глаз | Экзофтальм, темные круги вокруг глаз («глаза енота»), слепота, синдром Горнера |
| Шея | Уплотнение или отек, синдром Горнера |
| Живот | Уплотнение, потеря аппетита, рвота, запор |
| Таз | Нарушение функции тазовых органов, нарушение работы кишечника или мочевого пузыря |
| Спинной мозг | Слабость, паралич |
Диагностика нейробластомы
Для диагностики нейробластомы применяются различные виды процедур и исследований. К ним относятся:
Изображение нейробластомы, полученное в ходе сканирования с МЙБГ.
Нейробластома головного мозга у взрослых
Содержание Скрыть
Нейробластома, формирующаяся на тканях головного мозга, у взрослых практически не встречается. Заболевание возникает по неустановленным специалистами причинам, имеет выраженные симптомы на поздних стадиях. Лечение проводится комплексно, а прогноз зависит от многих факторов.
Общее представление о заболевании
Нейробластома – злокачественное новообразование, чаще всего устанавливающееся у детей и подростков. Опухоль формируется из нейробластов, за что и получила свое название.
Образование поражает нервную ткань головного мозга и чаще является вторичной опухолью. Первичное образование подобного типа может образовываться в области средостения, забрюшинном пространстве, на органах таза.
Но в некоторых случаях симптомы болезни могут отсутствовать длительное время, что значительно затрудняет диагностику.
Стадии
Заболевание развивается в 4 этапа, каждый из которых характеризуется определенными признаками.
1 стадия
На раннем этапе симптомы практически отсутствуют, метастазы не наблюдаются. Новообразование имеет небольшие размеры.
Диагностика затруднена в результате отсутствия клинической картины.
2 стадия
Мутированные клетки проникают в кровоток, при этом не затрагивают лимфу. При проведении диагностики выявляется один узел, размер которого не превышает 10 см.
Метастатические поражения отсутствуют, начинают возникать определенные признаки.
3 стадия
Объем новообразования не изменяется. Но раковые клетки проникают в лимфатическую систему, в результате чего начинают формироваться метастазы в региональных лимфоузлах.
Состояние пациента с течением времени ухудшается, начинают возникать определенные осложнения. Клиническая картина болезни выражена ярко. Прогноз неблагоприятный.
4 стадия
Последняя стадия развития нейробластомы мозга чаще всего является неизлечимой. В медицине выделяют две подстадии. Первая характеризуется наличием одного очага патологического процесса. При проведении диагностических мероприятий обнаруживаются метастазы в отделанных органах и костной ткани.
Вторая подстадия определяется при наличии множественных очагов. Но при этом метастазы могут отсутствовать.
Установление степени развития патологии проводится с помощью лабораторных и инструментальных методов диагностики. В зависимости от того, на каком этапе находится заболевание, назначается курс лечения.
Классификация
Нейробластому классифицируют в соответствии с локализацией, характером течения, скорости распространения метастатических поражений и других особенностей.
Медуллобластома
Новообразование ввиду своих особенностей является неоперабельным. Опухоль поражает нервную ткань мозжечка.
Основными признаками являются нарушение координации движения, потеря ориентации в пространстве. Медуллобластома характеризуется агрессивным течением, а метастазы проявляются на ранних стадиях. Они стремительно распространяются на соседние и отдаленные органы.
Нейрофибробластома
Формируется на тканях органов брюшной полости. Раковые клетки проникают в кровоток и лимфу, попадают в костную ткань.
Патология сопровождается поражением лимфатических узлов, выраженной симптоматикой на 2,3 и 4 стадии течения.
Симпатобластома
Патологический процесс зарождается в коре надпочечников, но может локализоваться в симпатической нервной системе. Диагностируется у новорожденных, так как начинает формироваться в период внутриутробного развития.
Болезнь характеризуется ярко выраженными признаками, агрессивным течением, ранним метастазированием. С течением времени возникает паралич конечностей, так как метастазы чаще всего поражают спинной мозг.
Ретинобластома
Раковая опухоль формируется в сетчатке глаза. Отсутствие терапии приводит к развитию осложнений, среди которых наблюдается частичная или полная слепота.
Метастазы начинают распространяться на ранних стадиях, поражают чаще всего головной мозг.
Причины
Нейробластома головного мозга у взрослых относится к злокачественным заболеваниям, точных причин развития которых не установлено.
Специалисты считают, что основной причиной их формирования становится генетическая предрасположенность. Отмечено, что у большинства пациентов с установленной нейробластомой близкие родственники страдали подобными заболеваниями.
Мы делаем медицинскую информацию понятной, доступной и актуальной.
Ученые считают, что провокатором развития новообразования является аномальное развитие нейробластов, из которых и образуется опухоль. Подобный процесс может быть спровоцирован влиянием негативных факторов на организм беременной женщины.
Отрицательное воздействие на организм оказывают, прежде всего, табачный дым и спиртные напитки. Также провокатором изменения процесса формирования нейробластов становится влияние токсических и химических веществ, радиации различного типа.
Кроме этого, нейробластома способна формироваться в качестве вторичного образования, когда метастатические поражения от другой раковой опухоли поражают головной мозг.
Клиническая картина
На ранних стадиях формирования нейробластомы симптомы могут отсутствовать. В некоторых случаях заболевание длительное время не проявляет себя.
По мере увеличения новообразования в размерах повышается давление на соседние структуры, что и провоцирует появление определенных симптомов.
У пациентов наблюдаются нарушение координации, потеря ориентации в пространстве, снижения памяти, ухудшение зрения и слуха. С течением времени признаки усиливаются, может наблюдаться нарушение речи.
Кроме специфических проявлений, возникают и общие симптомы злокачественного процесса. У пациентов наблюдаются повышение температуры, лихорадка, слабость и ухудшение общего самочувствия.
При проведении диагностических мероприятий устанавливается увеличение печени, поражение отдаленных орган метастазами, что вызывает боль различной интенсивности.
Методы диагностики
Для установления точного диагноза врач проводит опрос пациента с целью выявления времени возникновения симптомов, изучает анамнез, назначает ряд диагностических мероприятий.
Рентгенологическое исследование
Рентген применяется с целью определения локализации и размера новообразования, выявления области поражения и наличия некроза тканей.
С помощью рентгенологического исследования также выявляются метастатические поражения в соседних и отдаленных органах, лимфатических узлах.
Трепанобиопсия
Основным методом выявления злокачественных новообразований является биопсия. Процедура предполагает осуществление забора образца тканей опухоли. Для этого необходимо проведение трепанации черепной коробки.
Полученные материалы направляют в лабораторию на гистологическое исследование, где специалисты устанавливает наличие раковых клеток.
МРТ или КТ
Методики считаются самыми информативными, но не всегда доступны. В отличие от рентгенологического исследования они позволяют провести послойное сканирование тканей и определить опухоль и метастазы даже небольшого размера.
Магнитно-резонансная или компьютерная томография назначаются при недостаточной информативности рентгенологического исследования или уточнения полученных данных.
Пациенту также назначаются лабораторные исследование крови и мочи. Анализы позволяют установить воспалительные и инфекционные заболевания, наличие онкомаркеров и других изменений в составе, что позволить установить степень развития заболевания.
Лечение
При установлении нейробластомы головного мозга у взрослых лечение осуществляется комплексно. Помимо оперативного вмешательства, назначаются химиотерапия и лучевая терапия. Это позволяет максимально облегчить состояния пациента, улучшить прогноз и продлить жизнь больному.
Самолечение опасно осложнениями!
Несмотря на то, что наши статьи основаны на проверенных источниках и прошли проверку практикующими врачами, одни и те же симптомы могут быть признаками различных заболеваний, а болезнь может протекать не по учебнику.
Плюсы от обращения к врачу:
Не пытайтесь лечиться самостоятельно — обратитесь к специалисту.
Хирургическое вмешательство
Операция при нейробластоме проводится, когда новообразование находится на 1 или 2 стадии. В остальных случаях перед операцией назначаются другие методы терапии.
При тяжелом течении используется трансплантация костного мозга. Но подобная процедура не всегда позволяет добиться положительного результата. Это обусловлено тем, что после операции могут возникать осложнения в виде отторжения.
Химиотерапия
Использование химиотерапевтических препаратов назначается до и после оперативного вмешательства в зависимости от стадии развития заболевания.
Методика позволяет уменьшить размер новообразования, уничтожить раковые клетки, которые могут остаться после удаления опухоли. Количество и продолжительность курсов определяется врачом в соответствии с особенностями течения болезни.
Но при применении химиотерапевтических препаратов у пациентов возникают определенные побочные эффекты в виде ломкости ногтей, ухудшении общего самочувствия, выпадения волос, нарушение работоспособности пищеварительного тракта.
Лучевая терапия
Методика направлена на уничтожение пораженных патологическим процессом клеток. В медицине применяют как внутреннюю, так и внешнюю лучевую терапию.
Но при нейробластоме головного мозга чаще всего применяется непосредственное воздействие на область локализации радиоактивного луча.
Недостатком методики является влияние радиации на здоровые клетки, что приводит к ухудшению состояния, ломкости ногтевых пластин, выпадению волос и развитию ряда заболеваний.
Осложнения
Нейробластома головного мозга при отсутствии терапии приводит к возникновению различных осложнений и последствий, так как новообразование поражает симпатическую нервную систему.
Основной опасностью заболевания является высокий риск метастазирования. Они возникают в результате того, что раковые клетки проникают в кровоток и распространяются по всему организму.
Зачастую метастатические поражения формируются в костях, лимфатических узлах, спинном мозге. В результате возникают сильнейшие болезненные ощущения. Именно они являются главными признаками наличия метастазов. Но при этом они способны становиться причиной параличей.
Кроме этого, на фоне наличия метастазов происходит нарушение работоспособности пораженных органов, что также сопровождается определенными симптомами. У пациентов наблюдается ухудшение слуха вплоть до его полной потери, снижения качества зрения, развитие заболеваний ЖКТ, увеличение печени и селезенки, нарушение работы дыхательной системы.
Нейробластома мозга даже после проведенного лечения способна развиваться вновь. С целью снижения риска рецидива пациентам следует соблюдать ряд правил профилактики и регулярно посещать специалиста для проведения профосмотра.
Прогноз
Продолжительность жизни пациента зависит от особенностей течения заболевания. Если патология установлена на ранних этапах развития, выживаемость после терапии составляет около 90%.
При осуществлении лечения на второй стадии, вернуться к нормальной жизни удается примерно 80% пациентам. Но уже на 3 и 4 этапе формирования новообразования пятилетняя выживаемость составляет от 30% до 15%.
На последней стадии наблюдается распад опухоли, в результате чего она становится неоперабельной. При этом проводятся курсы химиотерапии и лучевой терапии для облегчения состояния пациента.
Нейробластома головного мозга у взрослых наблюдается в редких случаях. Заболевание характерно для детей и подростков. Новообразование имеет злокачественное течение и при отсутствии терапии становится причиной летального исхода. Именно поэтому не стоит откладывать лечение и при появлении первых симптомов нужно обращаться к специалисту.